INTRODUCCIÓN
La neumonía es la primera causa de muerte en la infancia en todo el mundo, de acuerdo con la Organización Mundial de la Salud (OMS). Su diagnóstico, basado únicamente en la clínica, ha demostrado ser poco fiable, dando lugar a la sobreutilización de antibióticos y contribuyendo así a la resistencia bacteriana a los mismos. Por tanto, para un mejor diagnóstico se utilizan el examen físico, las pruebas de laboratorio, y solo en el caso de una evolución tórpida o la sospecha de complicaciones, el uso de la radiografía de tórax. La interpretación de la radiografía simple no siempre es fácil, ya que requiere un largo entrenamiento y está sometida a una gran variabilidad interobservador. Esta presenta las desventajas de ser ionizante, poco sensible y poco disponible (según la OMS se estima que tres cuartas partes de la población mundial no tienen acceso a ella).
El examen mediante ultrasonidos del parénquima pulmonar tiene una serie de ventajas sobre otras exploraciones. La ecografía es una prueba rápida, barata en términos generales, y que se puede realizar prácticamente a pie de cama.1-3 Es una técnica de imagen no invasiva, que permite explorar diferentes órganos de manera inmediata, constituye un instrumento de alto valor diagnóstico al alcance del profesional de la salud, y es utilizada en todas las especialidades médicas. Desde hace pocos años, un método descartado en sus inicios para el estudio imagenológico del pulmón y sus cubiertas, ha ganado un lugar vital en el arsenal diagnóstico.
Asimismo, es útil para el diagnóstico de diferentes afecciones, como las consolidaciones, las efusiones pleurales, los neumotórax, el síndrome intersticial, entre otras; permite detectar las pequeñas áreas de necrosis en el parénquima, difícilmente detectables mediante radiografía. El uso del Doppler color es de gran utilidad a la hora de predecir si un área de consolidación corre riesgo de necrosarse o no. Por estas razones, es uno de los primeros procedimientos que se debe realizar en caso de enfermedad pulmonar aguda, pues constituye una herramienta diagnóstica accesible, dinámica e inocua.4,5
En Matanzas, los niños hospitalizados con afecciones pleuropulmonares son expuestos con frecuencia a las radiografías de tórax como medio diagnóstico y de seguimiento; aunque se está comenzando a implementar el uso de la ecografía pulmonar (EP), aún existen algunas dificultades por el inadecuado nivel de conocimiento en la aplicación de esta técnica y de la anatomía ecográfica normal que a continuación se describen:
1. Las capas superficiales del tórax están constituidas por piel, tejidos celulares subcutáneos y planos musculares, entre otros componentes (pequeños vasos sanguíneos, linfáticos, ramas nerviosas).
2. Las costillas se identifican como estructuras curvilíneas con sombra acústica posterior. Si existe componente cartilaginoso, este presentará aspecto hipoecoico.
3. La pleura se identifica como una línea ecogénica regular (línea pleural), que se mueve acompañando a la respiración. Este movimiento se conoce como signo del deslizamiento pleural.
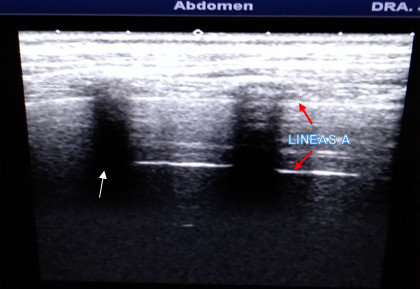
4. Más allá de la interfase pleura-pulmón, la presencia de aire impide visualizar el parénquima pulmonar normal. Sin embargo, el cambio de impedancia acústica pleuropulmonar origina un artefacto que se identifica como líneas ecogénicas subyacentes a la línea pleural, paralelas y equidistantes entre sí, denominadas líneas A.
5. El timo se identifica en mediastino superior, de bordes lisos, con una ecoestructura similar al hígado (hipoecoico con imágenes lineales y puntiformes hiperecogénicas en su interior).6-8
Por tal motivo, se realiza esta revisión actualizada de la literatura médica, con el objetivo de contribuir al conocimiento teórico necesario sobre el papel actual de la EP en la evaluación y seguimiento de las neumonías. Además, persigue el objetivo de promover el uso de la ecografía pulmonar, y mediante su aplicacióndisminuir el riesgo de exposición a las radiaciones ionizantes emitidas por las radiografías.
MÉTODOS
Se efectuó una revisión bibliográfica de la literatura médica actualizada sobre el papel de la EP en la evaluación y el seguimiento de las neumonías en niños. En el período de junio a septiembre de 2023, se revisaron 25 fuentes bibliográficas en idiomas español e inglés. De estas, 15 corresponden al último quinquenio y las otras 10 al último decenio. Se utilizaron el motor de búsqueda Google Académico, y las bases de datos PubMed, SciELO, Scopus y Medigraphic. También fueron consultadas varias páginas informativas en internet relacionadas con las neumonías en la infancia, entre ellas las de la OMS y la Organización Panamericana de la Salud, además de anuarios estadísticos de salud cubanos.
DISCUSIÓN
La ecografía pulmonar se perfila como una valiosa herramienta de diagnóstico, seguimiento y evolución de las neumonías en pacientes pediátricos, dadas sus ventajas, aunque también tiene inconvenientes.
La aproximación a la ecografía torácica es diferente a la abdominal y la ecocardiografía. Las imágenes que se obtienen resultan de la interacción del haz de ultrasonido con la pleura, el parénquima pulmonar y la interface aire-líquido. En los últimos años, la evolución tecnológica ha permitido que los aparatos de ecografía sean más pequeños, portátiles y con una alta resolución. En la EP se visualizan líneas horizontales o verticales, y hay que conocer lo que representan y en qué enfermedades se producen, pero a su vez, hay que diferenciarlas entre sí para evitar errores.1,9,10
Hallazgos normales en la ecografía torácica pediátrica
En el pulmón, lo normal es que no se pueda distinguir el tejido pulmonar. La pleura se ve como una línea hiperecogénica, que reverbera generando una serie de líneas paralelas horizontales, que llegan hasta el fondo de la imagen ecográfica como consecuencia de la diferencia de impedancia entre una estructura con alto contenido líquido (el espacio pleural) y una estructura rellena de aire (los lobulillos pulmonares). A este efecto se le conoce como líneas A, y se produce cuando los alveolos están totalmente libres de líquido. La sombra acústica de las costillas interrumpe las líneas A (artefacto en “alas de murciélago”). El patrón normal pulmonar es el deslizamiento y las líneas A1,3 (fig. 1). Las imágenes que se mostrarán de ahora en adelante, son cortesía del Servicio de Radiología del Hospital Pediátrico Docente Provincial Eliseo Noel Caamaño, de Matanzas.
Un aspecto importante son los hallazgos patológicos; conforme se acumula el líquido o las secreciones en el parénquima pulmonar, la imagen de este en la ecografía pasa de ser un conjunto de bandas paralelas a la pleura a un conjunto de bandas perpendiculares a la misma, conocidas como líneas B o artefactos en “cola de cometa”. Su número va en proporción directa a la gravedad del síndrome alvéolo intersticial que esté presente en el parénquima pulmonar. (Figura 2)
Para poder definir a estos artefactos como líneas B, tienen que cumplirse dos condiciones: que lleguen hasta el fondo de la imagen, sin extinguirse a medio recorrido, y que al menos sean tres consecutivos. Un artefacto en “cola de cometa” aislado no debe ser considerado una línea B, puesto que es normal que se produzca como consecuencia del deslizamiento de la pleura durante los movimientos respiratorios. Se pueden ver algunas líneas B en condiciones normales mientras sean menos de tres y tengan una separación entre una y otra de 0,7 cm. Asimismo, la distancia entre líneas B permite saber si la patología es intersticial o alveolar.1,11,12
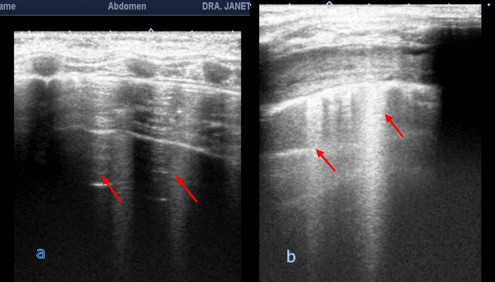
Fig. 2 a) Líneas B o artefactos en “cola de cometa” (flechas rojas); b) Presencia de síndrome alveolo intersticial con líneas B y engrosamiento pleural.
Consolidación: características ecográficas
Consolidación: llenado del espacio aéreo pulmonar por productos patológicos (agua, pus, proteínas, sangre, células), que varía en cada patología, lo que refleja la multitud de causas de consolidación parenquimatosa (neumonía, edema, atelectasia, hemorragia, isquemia, tumor). No obstante, lo más frecuente será un origen infeccioso. Esto habrá que valorarlo junto con la radiografía y el contexto clínico. Desde el punto de vista ecográfico, adoptará una ecoestructura similar al hígado (hepatización pulmonar).4 (Figura 3)
Broncograma aéreo: focos/ramificaciones ecogénicas en el interior de la consolidación. Reflejan las zonas ventiladas del parénquima. Es un signo asociado a mejor pronóstico. En ocasiones, el aire de los bronquios se sustituye por líquido o exudado inflamatorio (broncograma líquido), visualizándose como estructuras tubulares hipoecoicas no vascularizadas.
El broncograma en ecografía se da tanto en consolidaciones como en atelectasias. La diferencia entre unas y otras estriba en que el broncograma de las consolidaciones es más ramificado y el aire se mueve durante la respiración (broncograma dinámico), mientras que en las atelectasias, los bronquios tienden a ser más paralelos y no cambian de forma durante la respiración; es un broncograma desestructurado y fijo.3-6
Vascularización: dato pronóstico importante. La vascularización típica del parénquima consolidado es homogénea, en forma de ramificaciones desde el centro hacia la periferia. Cuando existe una zona extensa avascular o con disminución de la vascularización (> 50 %) se debe considerar la necrosis del parénquima (lo que se puede apreciar en las neumonías necrotizantes).
Otro dato pronóstico relevante, es la presencia de focos necróticos o neumatoceles en la consolidación. Se identifican como colecciones hipoecoicas bien definidas (neumatoceles) o mal definidas (focos necróticos), sin flujo Doppler, más aparentes si se encuentran en proximidad a la superficie pleural.1,4,11
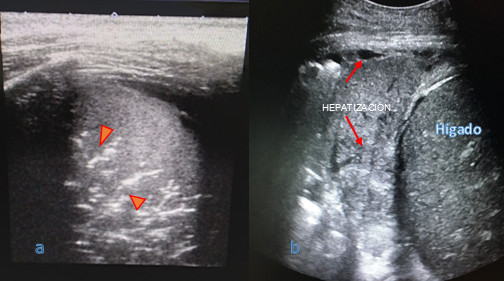
Fig. 3 a) Proceso de consolidación pulmonar con broncograma aéreo (cabeza de flecha), correspondiente a una neumonía bacteriana, hepatización pulmonar; b) Proceso de consolidación pulmonar, con hepatización pulmonar (flecha roja).
La presencia de patrón de consolidación pulmonar en ecografía puede corresponder a neumonía, atelectasia, contusión o síndrome distress respiratorio agudo. El pulmón consolidado contiene bronquios con paredes de cartílago y aire, vistos como puntos hiperecogénicos con líneas ramificadas (broncogramas aéreos). Es común que la consolidación y la atelectasia coexistan. Las principales características ecográficas de las neumonías son la presencia de condensación pulmonar con patrón de hepatización y broncograma aéreo dinámico, con una sensibilidad hasta 100 % y una especificidad de 80 %. Pequeñas consolidaciones que miden menos de 20 mm, que se ubican posteriormente y están alejadas de la pleura, no pueden ser detectadas por ecografía.10-13
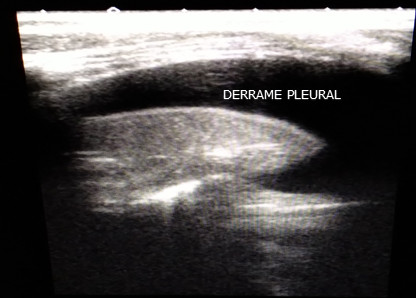
Otro hallazgo patológico lo constituye el derrame pleural (presencia de líquido en el espacio pleural), que puede ser definido con facilidad. En el modo B, el derrame pleural puede ser definido por ser anecoico, limitado por la imagen del diafragma (banda delgada hiperecoica que sigue los movimientos de la respiración). Cuando el derrame es significativo y comprime el pulmón, este aparece como una imagen de consolidación triangular isoecoica, que flota en el espacio pleural conocido como signo de la medusa (jellyfish sign) o de la lengua, que refleja el movimiento ondulante que presenta el pulmón consolidado rodeado por el derrame.14-16 (Figura 4)
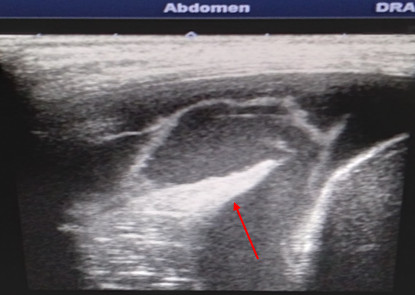
Fig. 4 Derrame pleural con presencia de banda delgada hiperecoica que sigue los movimientos de la respiración (signo de la medusa).
La causa más frecuente del derrame pleural es la neumonía bacteriana, pero no la única. Se ha de colocar al paciente siempre en la misma posición (sedestación si es posible), para evitar errores de medición en controles sucesivos. No deberá faltar el tamaño (diámetro transverso mayor), si está contenido/libre, uni/bilateralidad y sus características internas (ecogenicidad y componentes internos).
Derrame de otros orígenes: si bien lo que orientará con mayor claridad a su origen es el estudio directo del derrame (toracocentesis/tubo de tórax), se considera interesante tener en cuenta los siguientes aspectos:
Hemotórax: líquido anecoico con ecos puntiformes internos. Causas: traumatismos, tumores benignos (por ej., osteocondromas) y malignos; pueden irritar y sangrar hacia la pleural, patología congénita. Anemización, taquicardia, compromiso respiratorio (si es grande).
Quilotórax: líquido anecoico sin detritus ni septos. Causas: iatrogenia (cirugía cardiaca, esofágica, hernia diafragmática, tumores), trombosis de la vena cava superior, traumatismos o infiltración por tumor maligno.11,12,16,17
La caracterización del derrame pleural y de la paquipleuritis es, sin duda, una de las principales utilidades demostradas de la ecografía torácica en la actualidad. En este aspecto, la ecografía supera ampliamente a la radiografía simple y a la tomografía.13 Permite detectar derrames mínimos, definir su naturaleza anecoica o ecogénica, evaluar si el derrame está tabicado y valorar la evolución del engrosamiento pleural. (Figura 5)
El ultrasonido permite distinguir si el líquido en la cavidad pleural es fluido o denso, esto último indica la presencia de detritos proteínicos (exudado). En caso de derrames pleurales complicados, se pueden identificar líneas septales que dividen la cavidad en lóculos. La inserción de una aguja hiperecogénica ecoguiada permitirá la realización segura de una toracocentesis.15-17
No menos importante, entre los hallazgos patológicos que se pueden detectar y como complicación de las neumonías, es el neumotórax, en el cual el uso de la EP ha sido una herramienta eficaz, donde se observa ausencia de deslizamiento pleural y de líneas B. En modo M se detectan líneas horizontales paralelas. La visualización de las líneas B descarta un neumotórax con un valor predictivo negativo del 100 %.18
Ventajas de la ecografía pulmonar
No utiliza radiación ionizante. Los niños tienen un mayor número de células en rápida división, que los hace al menos de 4 a 10 veces más susceptibles que los adultos a los efectos estocásticos de la radiación, y se puede realizar de forma seriada, lo que permite una monitorización casi continua que detecta cambios tempranos de la afectación pulmonar.
Es superior a la radiología simple para detectar neumotórax, derrame pleural, neumonía, síndrome intersticial, y en el diagnóstico diferencial de la disnea aguda, ya que se ve favorecida por las características del tórax en los niños (tienen una pared torácica más fina y un menor volumen pulmonar, lo que facilita mucho la obtención de la imagen y la localización).
Permite obtener imágenes a pie de cama por el mismo evaluador clínico; reduce la exposición de personal y minimiza riesgos de traslado.
Es útil para el reconocimiento de diferentes patrones de línea B y para distinguir entre edema pulmonar cardiogénico y síndrome de distrés respiratorio agudo.
Los dispositivos portátiles son más fáciles de esterilizar por presentar áreas de superficie más pequeñas que otros dispositivos radiológicos.
Desventajas de la ecografía pulmonar
Depende de la experiencia y formación del médico que realiza la exploración.
La clínica es el factor determinante para la interpretación de los datos obtenidos, ya que los signos ecográficos son muy sensibles, pero poco específicos.
Es una técnica de imagen de superficie; si el proceso patológico no alcanza la pleura no se visualizará.
El ecógrafo y el transductor pueden ser un reservorio de gérmenes y una fuente de contaminación.19-22
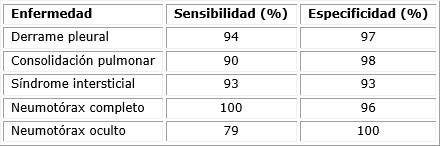
La introducción de la EP ha revolucionado la evaluación y monitoreo de los niños con neumonías, dada su sensibilidad y especificidad en diferentes enfermedades. (Tabla)
En 2004, Lichtenstein et al.23 compararon diferentes métodos diagnósticos, como son la parte clínica (auscultación), la radiografía de tórax, y la EP. La radiografía tuvo una precisión diagnóstica de baja a media (47 % para derrame pleural, 75 % para consolidación, y 72 % para síndrome alveolo-intersticial), en cambio, la EP presentó una precisión diagnóstica alta (93 % para derrame pleural, 97 % para consolidación, y 95 % para síndrome alveolo-intersticial) y tuvo un rango de error interobservador de 0,74 y 0,78.
En 2011, Xirouchaki et al.24 compararon la precisión diagnóstica del ultrasonido contra la de la radiografía de tórax para cuatro enfermedades (consolidación, síndrome intersticial, neumotórax y derrame pleural). Estos autores encontraron mejor poder diagnóstico de la EP, con una media de sensibilidad y especificidad alta (94 y 92 % respectivamente); en cambio, la radiografía de tórax fue muy baja (55 y 62 % respectivamente).
Tierney et al.,25 en 2020, en un estudio prospectivo en el que el objetivo fue evaluar la EP en nueve puntos, sumado a una radiografía frente a tomografía axial computarizada (TAC) de tórax, para localizar la afección pulmonar, no encontraron que la EP fuera superior a la TAC de tórax, pero sí muy similar, pues hubo una correlación positiva de 0,87 entre la TAC de tórax y la EP.
Entonces, los autores se hacen la pregunta: ¿puede la ecografía torácica sustituir en un futuro a la radiografía simple?
Recientemente se han publicado numerosos artículos en los que se propone el reemplazo de la radiografía simple por la ecografía en el ámbito pediátrico, e incluso se sugiere que el procedimiento puede llevarse a cabo por los propios pediatras en la consulta o en la puerta de urgencias, tras un período de formación muy reducido. Dichos estudios muestran algunas limitaciones importantes, que hacen de sus resultados poco extrapolables a la práctica clínica a corto plazo. Todos ellos muestran una heterogeneidad importante en cuanto a la realización de la ecografía, la población seleccionada y el rango etario.2,3,15,18
La radiografía simple de tórax ofrece una visión panorámica mucho más completa del tórax. La ecografía en general tiene el hándicap de que es una técnica que debe ir muy enfocada, por lo que resulta más útil en el seguimiento que en el abordaje inicial de un paciente con patología pulmonar complicada.
Otro punto débil de estos trabajos es la elección del Gold standard, que en lugar de ser la TAC de tórax (patrón de oro indiscutible en patología torácica), es la radiografía simple o la clínica, ambas con una alta variabilidad intersubjetiva. Esta debilidad de los estudios es difícilmente superable, pues el empleo de la TAC de tórax en el paciente pediátrico, con el objetivo de confirmar los hallazgos ecográficos, no se puede justificar desde el punto de vista ético, debido a la alta radiación que esta prueba conlleva.25
En resumen, la conclusión a la que llegaron dichos trabajos, condensados en un metaanálisis en 2015, fue que el número de estudios era limitado y heterogéneo, con una muestra pequeña, por lo que la ecografía de tórax todavía se consideraba lejos de sustituir a la radiografía simple como estándar en el manejo de la neumonía en el paciente pediátrico.
Un artículo valorado críticamente sobre la utilidad de la EP para el diagnóstico de neumonías en niños, en España (2015), concluyó que, a pesar de la heterogeneidad en los estudios y la destreza de los ecografistas, la ecografía pulmonar es una buena herramienta para el diagnóstico de la neumonía en el niño.19
En otra investiación,2 realizada en octubre de 2021, en Barcelona, se puede apreciar que los resultados apoyan la utilidad de la EP como técnica de elección para el diagnóstico de neumonía en niños, con una alta precisión, discretamente mayor respecto a la radiografía, y un menor consumo de tiempo; resultados concordantes con la literatura existente. Esto indica que la EP es una prueba excelente para el diagnóstico y seguimiento de neumonía en la infancia, teniendo en cuenta la mejora de calidad asistencial y seguridad del paciente.
Los autores de este artículo, luego de la pesquisa realizada sobre el tema, consideran que la ecografía pulmonar es una herramienta muy útil en el seguimiento y evaluación de las neumonías, pero para el diagnóstico inicial de la enfermedad, la radiografía simple tiene un papel importante, ya que brinda una mayor vista panorámica, concordando con los autores de otras investigaciones. Por lo tanto, se concluye que no sustituye en un futuro a la radiografía simple en el diagnóstico de la enfermedad (lo ideal sería usar ambos medios diagnósticos), pero sí se considera que la puede sustituir en el seguimiento y evolución de las neumonías, sobre todo en las complicaciones como los neumotórax y derrame pleural.