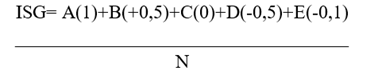Introducción
El ejercicio de la medicina ha cambiado de forma transcendental en las últimas décadas por tres razones fundamentales: el desarrollo tecnológico, la cobertura de atención universal y el respeto a las preferencias de los pacientes.1
Está bien establecido desde el punto de vista ético y legal que el paciente tiene el derecho a ser informado sobre el tratamiento que necesita, sus alternativas, los riesgos y beneficios para que así pueda hacer su decisión al respecto, lo que incluye su negativa a cualquier tratamiento y el empleo con fines investigativos u otros de la información recogida en la historia clínica, incluso aunque esa decisión traiga como consecuencia su muerte.2
Los documentos escritos del consentimiento informado (DCI), que no son más que los parámetros medibles del proceso de autorización, facilitan la transmisión de la información y son, además, la constancia de la toma de decisiones por el individuo.2,3 Sin embargo, la mera elaboración de la escritura, muchas veces de manera mecánica,4 no debe considerarse la esencia de esta particular comunicación, que se rige, en primera instancia, en la voluntariedad; por tanto, la información debe ser comunicada con claridad para que sea comprensible y, en especial, sin coacción, por lo que los esfuerzos para que el proceso sea exitoso le corresponden al médico que debe esforzarse y adaptarse al entendimiento del enfermo.4,5
El siguiente planteamiento de Barajas Ochoa, ilustra lo expresado “Que un paciente firme un DCI no implica la existencia del consentimiento informado (CI)”.6
A pesar de que el CI fue implementado a nivel mundial desde la mitad del pasado siglo por múltiples especialidades de la medicina, se adolece aún en Cuba de su aplicación como práctica cotidiana7 y a pesar de ser un procedimiento médico oficial, solo se emplea con regularidad en los ensayos clínicos, donde su solicitud constituye un requisito indispensable.8
Parra9 comenta que, en sentido general, la calidad de los DCI es mala, Hernández Ruiz8 y otros en un estudio similar, en pacientes graves, señalaron que no se incluían los elementos indispensables para cumplir adecuadamente su objetivo, no eran claros en su redacción o eran muy extensos y tediosos, hechos que impedían que se alcanzase adecuadamente el propósito ético legal para el que está consignado.
Cada hospital debe contar con un documento único de CI que sea ajustable a sus características particulares y que unifique los contenidos del documento escrito.
Por lo antes expuesto, el objetivo de la investigación fue diseñar un documento único, útil y completo, que abarque todos los aspectos ético-legales, basado en la educación a los pacientes que ingresen en los servicios de atención secundaria de salud.
Métodos
Se realizó un estudio transversal y exploratorio, en el Hospital Clínico Quirúrgico Provincial “Joaquín Albarrán Domínguez” en el periodo del 1ro de octubre al 2 de noviembre de 2019.
El universo estuvo conformado por 90 médicos especialistas docentes que laboran en el hospital del estudio. La muestra se conformó con 30 que cumplieron con los siguientes criterios de inclusión: médicos especialistas docentes del departamento de ciencias quirúrgicas y médicos especialistas docentes que participaron en el llenado de la encuesta inicial y posterior a la aplicación del modelo de CI. Los criterios de exclusión: médicos especialistas docentes que no laboran en el hospital (profesores adjuntos).
En un inicio se decidió incluir solamente los especialistas y docentes de los departamentos quirúrgicos, teniendo en cuenta que el DCI propuesto puede ser difundido con mayor facilidad por los docentes y que, además, en el departamento de ciencias quirúrgicas se realizan más procederes y tratamientos invasivos. No obstante, el criterio del resto de los profesores se investigará en futuros estudios.
La recolección primaria de la información se realizó a través de una encuesta y entrevista realizada a todos los profesionales seleccionados (Anexo 1), para la evaluación del grado de satisfacción con el nuevo DCI.
Para la confección del DCI, se realizó una sistematización de los fundamentos de CI con un enfoque dialéctico materialista; se emplearon métodos histórico-lógico, el análisis de documentos normativos y las investigaciones sobre el tema en la literatura disponible.1,2,9,10
También se tomó como referencia los DCI aplicados sistemáticamente en todos los servicios quirúrgicos docentes del hospital en estudio (Cirugía general, Otorrinolaringología, Anestesia y reanimación, Urología, Ortopedia, Unidad de cuidados intensivos polivalente) hasta el momento de la investigación.
Para la elaboración del DCI, se confeccionó un cuestionario teniendo en consideración los parámetros establecidos en la estructura del CI, así como otros elementos importantes a aplicar en estos.1,9
Para la selección de las variables incluidas en el cuestionario, se consultaron 20 expertos mediante la aplicación de la técnica de escritura de ideas en tarjetas (se les explicó que escribieran en fichas los elementos que se deben incluir en un DCI que respete la autonomía, promueva la discusión, el análisis y permita la toma de decisiones del usuario a su libre y espontánea voluntad). Posteriormente, se confeccionó un cuestionario (Anexo 2.) y consecutivamente se aplicó el método Delphy.
De todos los posibles componentes del DCI presentados a los evaluadores, solo los mostrados en el anexo 2 fueron considerados como básicos (C1, C2, C3) y con ellos se confeccionaron las variables del DCI.
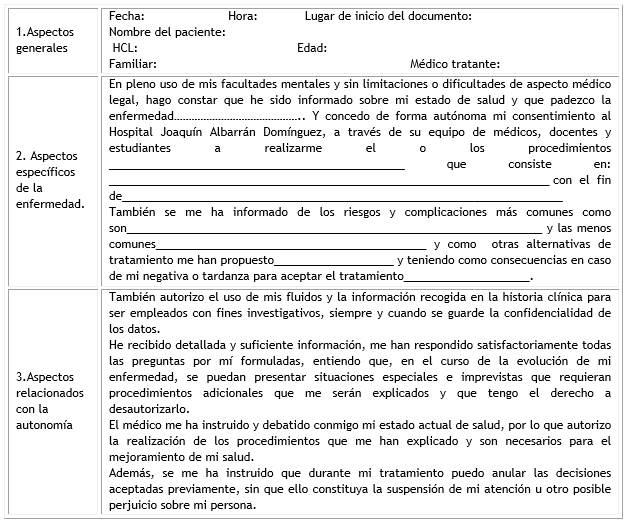
Como resultado, se elaboró el DCI mostrado en Anexo 3.
Los datos fueron procesados en Excel y fue empleado la técnica de IADOV para la evaluación de la satisfacción de los docentes, para lo cual se empleó la siguiente fórmula:
Cuadro lógico de IADOV en relación con las preguntas:
0<ISG<0,5 Insatisfecho
0,5<ISG<0,7 Satisfecho
0,7<ISG<1 Muy satisfecho
Se empleó además la frecuencia absoluta.
Escala de satisfacción:
Totalmente satisfecho (TS): completa satisfacción con el DCI.
Más satisfecho que insatisfecho (MSI): en algunos aspectos no está de acuerdo, pero si en sentido general.
No definido (ND): no ofrece ninguna opinión al tema (se abstiene).
Más insatisfecho que satisfecho (MIS) está de acuerdo con muy pocas variables del DCI.
Clara insatisfacción (CLI), no está de acuerdo con las variables empleadas.
Contradictorio (C): no está de acuerdo con la realización del DCI.
Alcance y limitaciones
El formato desarrollado constituye una herramienta para la obtención del CI en pacientes y como constancia de haber ejercido su derecho de autonomía. Puede generalizarse por cumplir los requisitos establecidos para este tipo de documentación, ya que incluye normativas y resoluciones aplicables para todo el sistema de salud.
Resultados
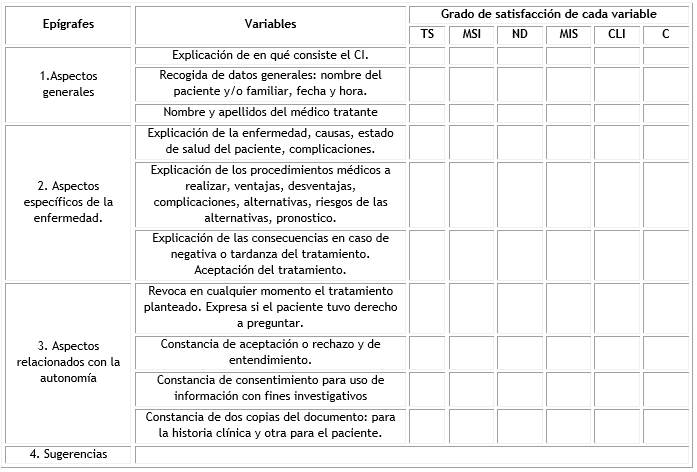
Predominó la variable “totalmente satisfecho” (TS) en todos los epígrafes del modelo propuesto de CI propuesto (tabla 1.). Solo en “aspectos específicos de la enfermedad”, 4 docentes estuvieron “más satisfecho que insatisfecho” (MSI), mientras que uno solo tuvo una opinión contradictoria (C) en la variable “constancia de dos copias del documento: para la historia clínica y otra para el paciente”. Ningún encuestado realizó alguna sugerencia sobre otros aspectos a tener en cuenta en el DCI.
Tabla 1 Distribución de los epígrafes del modelo de consentimiento informado según criterio de los médicos especialistas docentes
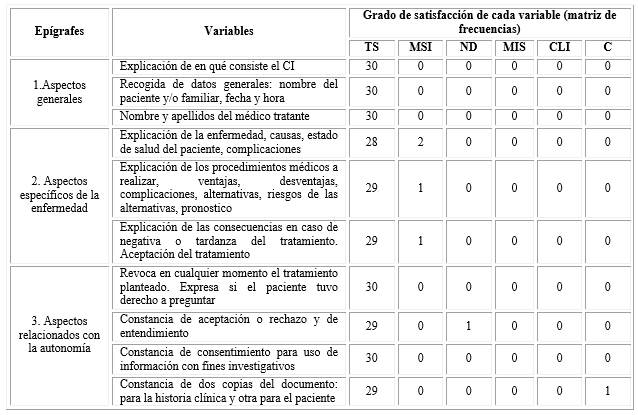
Totalmente satisfecho (TS), más satisfecho que insatisfecho (MSI), no definido (ND), más insatisfecho que satisfecho (MIS), clara insatisfacción (CLI), contradictorio (C).
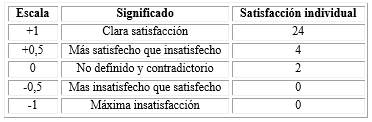
Cuando se unifica la satisfacción de los docentes con las variables propuestas, la mayoría de ellos (24 para 80%) tuvieron “clara satisfacción” (tabla 2).
Tabla 2 Resumen del grado de satisfacción con el modelo de consentimiento informado según criterio de los médicos especialistas docentes

El índice de satisfacción grupal fue de 0,86, lo que denota que hubo una clara aceptación por los especialistas encuestados del DCI presentado (tabla 3).
Discusión
“El consentimiento voluntario del sujeto humano es absolutamente esencial” es esta la base de la regla principal del primer artículo redactado en el Código de Núremberg en el año 1947.11
Los autores coinciden con Barajas Ochoa6 cuando señala, acertadamente, que el CI es un proceso que conlleva implícito un acto de igualdad que va más allá de la declaración de riesgos y beneficios.
El CI es un proceso complejo de comunicación y empatía entre el paciente y el profesional y que requiere cinco elementos: capacidad de decisión, explicación de la intervención propuesta, entendimiento, voluntariedad y autorización, mientras que el DCI es solo una forma de plasmar la autorización del paciente.12
Los autores consideran acertado plantear que el propósito del DCI no es proteger al médico como se piensa comúnmente (uso distorsionado del documento)10,11 sino que constituye una constancia de entendimiento del paciente, aunque en el caso de ensayos clínicos sí constituye un requisito indispensable.
Por tal motivo se ha considerado el CI más como elemento de defensa del profesional que como un presupuesto de la práctica médica, pues persiste la idea de que “es un mero formalismo”, “porque lo exige las normas hospitalarias” o es“ una normativa oficial y hay que cumplirla”, por tanto, como no implica necesariamente que sea el médico el que realice este proceso, con frecuencia se generaliza y es el estudiante, el interno, el residente, la trabajadora social e incluso el personal de enfermería los que aplican y solicitan la firma del DCI, lo cual confirma que no se entiende y valoriza adecuadamente el CI.13
Cada epígrafe con sus variables incluye los objetivos que consideramos no deben omitirse en un DCI. El uno contiene los aspectos generales del paciente y la explicación del por qué se aplica el documento y en qué consiste, aspecto imprescindible para que la persona tome las decisiones al respecto. En el dos se incluye toda la información relacionada con el proceso patológico que presenta el individuo, el tratamiento que se aplicará y las posibles complicaciones, para que tome conciencia del alcance de la atención que se propone y su voluntariedad al recibir la terapéutica propuesta. Por último, el epígrafe tres incluye aquellos aspectos relacionados con la autonomía del paciente, en especial la posibilidad de revocar cualquier proceder propuesto sin que ello afecte la continuidad de su atención y la anuencia de que la información obtenida en la historia clínica sea utilizada con fines investigativos. Es importante señalar que este último aspecto es omitido la mayoría de las veces, hecho que constituye una violación frecuente del derecho de autonomía.
Por tanto, el valor principal del proceso propuesto en el presente estudio, es que, durante la aplicación del DCI, se realiza la educación del paciente, se asume un vínculo informativo, interpretativo y deliberativo, donde el beneficiario conoce sobre su problema de salud y todos los aspectos relacionados sobre su posible evolución, su pronóstico y alternativas terapéuticas.14
Aunque el modelo de CI propuesto tuvo una clara satisfacción en los profesionales incluidos en el estudio, es importante tener en cuenta que si no hay una auténtica voluntad y actitud de informar a los pacientes o sus representantes, el documento no cumple la función para la cual fue elaborado, por lo que se hace necesario instruir y concientizar al personal de salud sobre la necesidad de respetar las decisiones de los pacientes e informarlos apropiadamente y esto solo se logrará a través de una relación médico paciente dialógica y educadora, con la incorporación de un modelo informativo, interpretativo y deliberativo del problema de salud.7,14
No es un asunto de beneficencia del profesional, es una respuesta que aflora para estimular la autonomía del enfermo y disminuir el paternalismo tradicional de los médicos; se propicia una interrelación donde el interrogatorio y la exploración física son auténticos diálogos de confianza, es un derecho primario, es una aplicación del derecho de libertad de conciencia que poseen las personas para gestionar su vida de acuerdo a su cultura.14,15
El diseño de los formularios de CI es responsabilidad de los profesionales que realizan la práctica médica. Al Comité de Bioética no corresponde diseñarlos, se limita solo a supervisar su contenido.16 El CI es un medio ideal para promover una mejor relación médico-paciente y estimula la consideración del paciente como centro de toda la actividad médica, y su empleo como un medio para ayudarlo y no como un fin.17,18
El documento debe estar firmado por el paciente o familiar y tampoco debe omitirse la fecha y la entrega de una copia como constancia del conocimiento y su aprobación.
Como toda obra humana es perfectible, se sugiere que el modelo de CI propuesto sea revisado con regularidad, de acuerdo a las experiencias y resultados al ser aplicado, para mejorarlo y validar finalmente su utilización.19
Morales García20 y Escobar López21 coinciden con los aspectos planteados en esta investigación y subrayan que la decisión libre y voluntaria, en la cual, la persona ha sido adecuadamente educada, facilita el proceso de CI porque permite la aceptación consciente de las acciones diagnósticas, terapéuticas, rehabilitadoras y curativas recomendadas por un personal de salud calificado.
Para la confección del documento propuesto, también se tuvieron en cuenta las opiniones de pacientes y familiares sobre qué elementos debían incluirse durante el proceso de información y aplicación del CI, investigación presentada en eventos científicos y que en la actualidad está en proceso editorial para ser publicada.
El DCI propuesto mejora el proceso de CI y, consecuentemente, la atención del paciente ingresado, según el criterio de los profesionales encuestados.