Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Habanera de Ciencias Médicas
versión On-line ISSN 1729-519X
Rev haban cienc méd vol.15 no.4 La Habana jul.-ago. 2016
Hospital Militar Central "Dr. Luis Díaz Soto", La Habana, Cuba.
Influencia de la comorbilidad en la evolución del paciente con hemorragia digestiva por úlcera péptica
Influence of comorbidity on patients evolution with upper gastrointestinal bleeding from peptic ulcer
Mirtha Infante VelázquezI, Yusimik Román MartínezII, Rebeca Winograd LayIII, Juan Yerandy Ramos ContrerasIV, Dorelys Rodríguez ÁlvarezV y Dr. Ernesto Corujo AriasVI
IDoctora en Ciencias Médicas. Especialista Segundo Grado en Gastroenterología. Investigadora Auxiliar. Profesora Auxiliar de la Universidad de Ciencias Médicas de La Habana. minfante@infomed.sld.cu
IIEspecialista Primer Grado en Gastroenterología. navalcimm@infomed.sld.cu
IIIEspecialista Segundo Grado en Gastroenterología. Profesora Auxiliar de la Universidad de Ciencias Médicas de La Habana. navalcimm@infomed.sld.cu
IVEspecialista Segundo Grado en Gastroenterología. Instructor de la Universidad de Ciencias Médicas de La Habana. jyramos@infomed.sld.cu
VEspecialista Primer Grado en Gastroenterología. Máster en Atención Primaria de Salud. dorelys@infomed.sld.cu
VIEspecialista Primer Grado en Gastroenterología. corujo@infomed.sld.cu
RESUMEN
Introducción: A pesar de los avances en la terapéutica endoscópica, la morbilidad y mortalidad del paciente con hemorragia digestiva son altas.
Objetivo: Determinar la relación entre la comorbilidad y su severidad con la evolución a corto plazo en el paciente ulceroso que presenta un episodio agudo de hemorragia digestiva alta.
Material y Métodos: Se realizó una investigación observacional, descriptiva, prospectiva y longitudinal en el Hospital Militar Central "Dr. Luis Díaz Soto" entre septiembre de 2013 y marzo de 2015. Se incluyeron 103 pacientes que sangraron debido a úlcera péptica. Se identificaron los estigmas de sangrado mediante la clasificación de Forrest, se aplicó terapéutica endoscópica en correspondencia y se evaluó la comorbilidad mediante el Índice de Charlson. Se realizaron comparaciones entre los grupos con y sin comorbilidad y la gravedad de la misma en relación con resultados del tratamiento, resangrado, necesidad de cirugía y mortalidad.
Resultados: Predominaron pacientes del sexo masculino (69.9%) y con edad superior a los 60 años (62.7±17.8 años). El 58.3% presentó comorbilidad. La afección más prevalente fue la cardiopatía isquémica (21.4%). Entre los individuos con comorbilidad existió mayor probabilidad de encontrar estigmas de sangrado agudo o reciente durante la endoscopia (RR=1.2; IC 95%=0.48-2.98). El riesgo de resangrado fue mayor entre quienes tenían comorbilidad moderada (RR=1.5; IC 95%: 0.25-8.97; p=0.006). La necesidad de cirugía no se relacionó con la comorbilidad. La mortalidad fue precoz (21.4%) y estuvo relacionada con la coexistencia de cirrosis hepática.
Conclusiones: La mayor influencia de las enfermedades comórbidas ocurre sobre la recidiva hemorrágica y la mortalidad.
Palabras clave: Hemorragia digestiva alta, úlcera péptica, comorbilidad, Índice de comorbilidad de Charlson, terapéutica endoscópica.
ABSTRACT
Introduction: Despite the endoscopic therapy advances, morbidity and mortality of patients with gastrointestinal bleeding are high.
Objective: To determine if there is relationship between comorbidity and its severity with short-term developments in the ulcerative patient presenting acute upper gastrointestinal bleeding episode.
Material and Methods: We performed an observational, descriptive, prospective and longitudinal research in the Central Military Hospital "Dr. Luis Díaz Soto" between September 2013 and March 2015. 103 patients that bled due to peptic ulcer were included. The bleeding stigmas were identified by means of Forrest classification, correspondently; endoscopic therapy was applied and assessed using the Charlson Comorbidity Index. Comparisons between the groups with and without comorbidity and gravely ill regarding treatment results, rebleeding, surgery and mortality were made.
Results: Male patients predominated (69.9%) and older than 60 years old (62. 7±17. 8 years). 58.3% presented comorbidity. The condition most prevalent was ischemic heart disease (21.4%). Among patients with co-morbidity existed higher probability of finding during endoscopy of acute bleeding stigmata or recent bleeding (RR = 1 2; IC 95% = 0.48-2.98). The rebleeding risk was higher among those who had moderate comorbidity (RR = 1. 5; 95% CI: 0.25-8.97; (p = 0.006). The need for surgery was not related to co-morbidity. Mortality was precocious (21.4%) and was related to the coexistence of hepatic cirrhosis.
Conclusions: The greater influence of co-morbid diseases occurs on bleeding relapse and mortality.
Keywords: Upper gastrointestinal bleeding, peptic ulcer, comorbidity,Charlson Comorbidity Index, endoscopic therapy.
INTRODUCCIÓN
Se conoce que los índices de morbilidad y mortalidad por hemorragia digestiva, a pesar de los avances en la terapéutica endoscópica, han permanecido inalterables en los últimos años, debido entre otras causas a la influencia de la comorbilidad dada su alta prevalencia en el paciente de edad avanzada.1
Las variables más relevantes asociadas a un pobre pronóstico en el paciente que presenta un episodio de hemorragia digestiva alta (HDA) son el resangrado, la edad avanzada, el estado circulatorio y la presencia de comorbilidad.2 La existencia de cuatro o más afecciones concomitantes aumenta hasta en 70% la probabilidad de morir. Los pacientes hospitalizados por otras causas empeoran su pronóstico cuando presentan una hemorragia digestiva por úlcera durante el ingreso.3 Un grupo de esas enfermedades está incluida en las principales escalas que hoy se usan para establecer en ellos un pronóstico evolutivo.
En Cuba, la úlcera péptica (UP) es la causa más frecuente de HDA.4 En el Hospital Militar Central "Dr.Luis Díaz Soto" se ha comprobado que más de 50% de los pacientes que presentan una HDA sangran por UP.5 Otros estudios realizados en el país han mostrado valores superiores a 45%.6,7
La influencia de la comorbilidad sobre la evolución del paciente que sangra por UP se aborda poco por la literatura médica actual. El elemento que más se ha evaluado es la mortalidad.8,9 La mayoría de los trabajos que se publica sobre el tema se realiza en pacientes con cirrosis hepática o aquellos que se encuentran ingresados en unidades de cuidados intensivos, en los que se observa una mortalidad muy elevada, relacionada precisamente con la enfermedad de base.10
OBJETIVO
El presente trabajo tiene como objetivo determinar la relación entre la comorbilidad y su severidad con la necesidad de tratamiento y la evolución a corto plazo en el paciente ulceroso que presenta un episodio agudo de HDA.
MATERIAL Y MÉTODOS
Se realizó un estudio observacional, descriptivo, prospectivo y longitudinal en el servicio de Gastroenterología del Hospital Militar Central "Dr. Luis Díaz Soto" durante el período comprendido entre septiembre de 2013 y febrero de 2015. El universo quedó integrado por todos los pacientes que fueron atendidos en la unidad de endoscopía digestiva por un episodio de hemorragia digestiva alta no varicosa. Fueron incluidos todos los pacientes mayores de 18 años en los que el sangrado fue debido a úlcera péptica, quienes expresaron su voluntariedad para participar en el estudio y no presentaron contraindicaciones para la realización de la endoscopía.
Los pacientes acudieron a la unidad de endoscopía provenientes de la sala de observación del Cuerpo de Guardia quirúrgico en condiciones de estabilidad hemodinámica. Se les realizó la endoscopía digestiva alta con un videoendoscopio Olympus Evis Lucera Spectrum GIF (FQ)-260 que posibilitó confirmar la presencia de una úlcera péptica como causa de la hemorragia. Además de establecer el diagnóstico, se identificó su localización topográfica así como la presencia de estigmas de sangrado mediante la clasificación de Forrest.11 Quienes los presentaron, recibieron terapéutica endoscópica con inyectoterapia con epinefrina al 1 X 10 000, que se combinó con la electrocoagulación monopolar o la colocación de bandas sobre las protuberancias en el fondo de la úlcera cuando así lo consideró el endoscopista actuante.
Después de la endoscopía, los pacientes fueron ingresados en sala de cuidados intermedios quirúrgicos o en la sala de hospitalización del Servicio de Cirugía General, bajo la supervisión de equipo multidisciplinario integrado por cirujanos, intensivistas y gastroenterólogos. En caso de resangrado, el enfermo fue sometido a una nueva sesión de terapéutica endoscópica. Cuando esta resultó fallida se decidió enviar al paciente al quirófano. Con todos los casos se mantuvo un estrecho seguimiento de los pacientes durante 30 días a partir del día de realización de la endoscopía para identificar los pacientes que evolucionaron favorablemente y los que necesitaron un segundo tratamiento endoscópico y/o procedimiento quirúrgico para lograr la hemostasia o los que fatalmente fallecieron.
De cada paciente se recogieron los datos de identidad personal, la información relativa a la sintomatología clínica y los resultados de la endoscopía y la terapéutica.
Se definió a la comorbilidad como la existencia de cualquier entidad distinta a la úlcera péptica que, de manera adicional estuviera presente en el paciente objeto de estudio de esta investigación. Las enfermedades que se consideraron para el estudio fueron aquellas que se encuentran incluidas dentro del Índice de comorbilidad de Charlson12y en correspondencia con él, se les otorgó una puntuación en relación con su severidad. Se le sumó un punto por cada una de las siguientes enfermedades: infarto agudo de miocardio, enfermedad cerebrovascular, enfermedad vascular periférica, demencia, enfermedad pulmonar crónica, enfermedades del tejido conectivo, enfermedad ulcerosa(antecedentes), insuficiencia cardíaca congestiva, enfermedad hepática compensada y diabetes mellitus sin daño a órgano diana. Se otorgaron dos puntos si las enfermedades presentes fueron: hemiplejía, enfermedad renal moderada-grave (creatinina ≥20mg/dl o diálisis), cualquier tumor, leucemia, linfoma y diabetes con neuropatía o retinopatía. La enfermedad que llevó tres puntos fue la cirrosis hepática con hipertensión portal. Se sumaron cuatro puntos en casos con tumor sólido metastásicoo el SIDA. De acuerdo con la puntuación alcanzada por cada enfermo, fueron clasificados en los siguientes grupos: comorbilidad ligera: un punto; moderada: 2-3 puntos y grave: seis o más puntos.
Los acontecimientos evolutivos de interés fueron el resangrado, definido como la existencia de un nuevo episodio hemorrágico, sospechado por la clínica y confirmado por la endoscopía, en el período de 5 días después del tratamiento endoscópico inicial; la intervención quirúrgica, cuya indicación estuvo dada por la gravedad y persistencia de la hemorragia después de una segunda sesión de hemostasia endoscópica, si las condiciones del enfermo lo permitieron. La mortalidad fue considerada en el período de 30 días después del ingreso por el episodio de sangrado.
Toda la información recolectada fue codificada y consolidada en una base de datos confeccionada mediante el paquete estadístico SPSS en su versión 21.
Se realizó el análisis de los datos mediante técnicas de estadísticas descriptivas. Las variables cualitativas se expresaron en frecuencia absoluta y porcentaje, y las cuantitativas mediante la media y la desviación estándar. Para analizar la influencia de la comorbilidad sobre las variables relacionadas con la evolución de los pacientes, estas fueron organizadas en tablas de contingencias. Las comparaciones se realizó mediante la prueba de Chi Cuadrado o la exacta de Fisher (siempre que las frecuencias esperadas fueron menores de 5) y se calculó el riesgo relativo y sus intervalos de confianza. Se consideró el nivel de significación estadística el valor ≤ 0,05.
Los pacientes involucrados en el estudio expresaron por escrito su consentimiento para ello y el protocolo del trabajo fue revisado y aprobado por el Comité de Ética de las Investigaciones y por el Consejo Científico del Centro de Hospitalización del Hospital Militar Central "Dr. Luis Díaz Soto".
RESULTADOS
Se incluyeron 103 pacientes, 72 masculinos (69.9%), 31 femeninos (30.1%), con una edad promedio de 62.7±17.8 años. El valor máximo fue de 104 años y el mínimo de 21 años. Según el color de la piel, se distribuyeron de la siguiente manera: 61 blancos (59.2%), 25 negros (24.3%) y 17 mestizos (16.5%).
Fue más frecuente la localización en el duodeno de la lesión ulcerosa (63 pacientes, 61.2%), seguida por la gástrica (36 pacientes, 35%). Existieron cuatro casos (3.9%) con doble lesión, gástrica y duodenal. La topografía predominante en la gástrica fue la región prepilórica con 16 casos (15.5%). En la duodenal el sitio de asiento más frecuente resultó ser la cara anterior del bulbo (24 pacientes, 23.3%).
Se encontraron estigmas de sangrado activo en cinco pacientes (4.8%); reciente en 21 (20.3%) o anterior en 10 (9.7%), mientras que 67 pacientes (65%) no presentaron signos de hemorragia durante la exploración endoscópica. Se aplicó tratamiento endoscópico a 26 pacientes (25.2%). Se utilizó monoterapia en 21 pacientes (20.4%) y la modalidad dual en cinco pacientes (4.9%). La terapéutica logró controlar la hemorragia en 25 de los 26 pacientes (96.1%). Resangraron 13 pacientes (12.6%), dos tuvieron que ser intervenidos quirúrgicamente (1.9%) y siete fallecieron (6.8%).
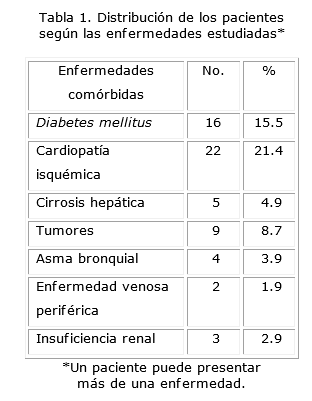
De los pacientes estudiados, 60 tenían alguna enfermedad asociada (58.3%) y en 43 (41.7%) no se recogieron evidencias clínicas de comorbilidad. La frecuencia de presentación de todas las entidades incluidas en el índice de comorbilidad se muestra en la Tabla 1.
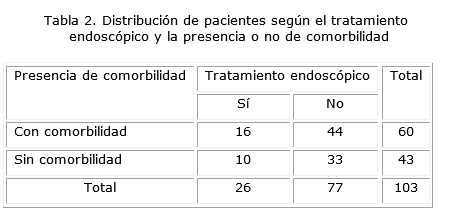
La frecuencia con que fueron realizadas las acciones terapéuticas en los grupos con y sin comorbilidad se muestra en la Tabla 2. Aquellos pacientes con comorbilidad asociada tuvieron mayor cantidad de estigmas de sangrado activo y reciente (RR=1.2; IC 95%=0.48-2.98) y, por tanto, una probabilidad superior de requerir de las medidas de hemostasia endoscópica. Estas diferencias no mostraron significación estadística (X2=0.16; p=0.81). Esta necesidad de endoterapia para cohibir el sangrado fue más frecuente entre quienes tenían el antecedente padecer de cardiopatía isquémica (7 de 16 pacientes).
Con la puntuación alcanzada según el Índice de comorbilidad de Charlson, la misma se clasificó como ligera en 28 casos (41.7%); moderada en cinco (2.2%) y grave en 27 (26.2%).
Los pacientes con comorbilidad mostraron mayor riesgo de resangrar (RR=1.16; IC: 95%=0.35-3.85; X2=0.001; p=0.96). Esto ocurrió en pacientes con cardiopatía isquémica e insuficiencia renal crónica. Más de la mitad tenían una comorbilidad moderada y grave. No se operó ningún caso con comorbilidad.
La probabilidad de fallecer fue mayor entre quienes tuvieron al menos una enfermedad asociada (RR=4.66; IC 95%=0.54-40.26, X2=1.27; p=0.25;). Influyeron sobre la mortalidad la cirrosis hepática en primer lugar, seguida del cáncer y la cardiopatía isquémica.
DISCUSIÓN
Los estudios revisados en la literatura científica especializada han corroborado la contribución de la diabetes y la insuficiencia cardiaca a la mortalidad del paciente que sangra por el tubo digestivo.13,14 Sobre todo, esta última resultó ser la afección más frecuente en esta serie, por lo que este resultado coincide con la tendencia internacional al respecto. Otros trabajos han encontrado relación con el consumo de alcohol,15 la infección por Helicobacter pylori,16 el hábito de fumar17 y enfermedades como la insuficiencia renal aguda18 y el infarto agudo de miocardio.19
Crooks, et al, 20 publicaron un estudio en el que dividieron las causas de comorbilidad en gastrointestinales (GI) y no gastrointestinales. Ellos demostraron que la comorbilidad no GI constituye un predictor independiente del riesgo para el sangrado digestivo y que contribuye a aumentar el número de individuos que sangra.
En esta serie predominaron los pacientes de más de 60 años de edad. La prevalencia de enfermedades cardiovasculares y osteomioarticulares en la tercera edad constituye un elemento que favorece el consumo frecuente de fármacos gastrolesivos como los antinflamatorios no esteroideos (AINES) y los anticoagulantes, lo que favorece la aparición tanto de la lesión ulcerosa como de su complicación hemorrágica. Sin embargo, hay que reconocer que otras series han encontrado las lesiones erosivas de la mucosa como una causa emergente y las relacionan con el consumo de fármacos del tipo AINES.21
En relación con la diabetes mellitus, existe la referencia en Cuba del trabajo de la Dra. Annia Hernández Ortega, de la provincia de Matanzas,22 quien ha observado que los pacientes diabéticos que sangran por el tubo digestivo presentan generalmente un mal control metabólico. Esto se relaciona con los trastornos neuropáticos autonómicos y la macroangiopatía, que contribuye a la disminución del aporte de sustancias protectoras de la mucosa gástrica.
Los mecanismos que pudieran explicar los efectos de estas enfermedades comórbidas para ocasionar hemorragia digestiva son diversos. En el caso de la insuficiencia cardiaca, se habla de la disminución de la microperfusión epitelial.23 En la enfermedad pulmonar obstructiva crónica 24 influye la disminución de los niveles de oxígeno en las células de la mucosa gastroduodenal. Las deficiencias en el estado nutricional de los pacientes pueden verse en varias de estas enfermedades y en casos con insuficiencia renal se han reconocido la disfunción plaquetaria o las alteraciones en la formación del coágulo.25 De todas formas, lo más cercano a la realidad es que nunca sea un mecanismo único, si se tiene en cuenta que, como en esta serie, hay pacientes en los que coexisten más de una afección comórbida.
La necesidad de tratamiento endoscópico en el paciente que sangra está determinada fundamentalmente por la presencia de estigmas de sangrado observados durante el procedimiento endoscópico. En esta casuística se encontró que los pacientes con comorbilidad asociada tenían más probabilidad de presentarlos.
Las causas que llevaron a la intervención quirúrgica a los pacientes incluidos en esta serie son similares a las que se comunican en la literatura internacional.26 Manrique y cols.,27 en México reportan una incidencia de 2%. A pesar de que los operados no tenían ninguna condición comórbida asociada, sí presentaban características endoscópicas que avizoraban su evolución tórpida como lo constituye la presencia de un cráter ulceroso grandes en cara posterior del bulbo duodenal; lugar de difícil control de la hemorragia por la presencia de vasos de grueso calibre. En esta serie se pudo apreciar que la decisión de la intervención quirúrgica dependió más de la topografía de la lesión que de la presencia y gravedad de la comorbilidad.
La mayor probabilidad de fallecer se encontró en esta serie en pacientes con cirrosis. Se sabe que el sangrado digestivo es un fenómeno frecuente entre estos pacientes. En 60-70% es debido a las várices esofágicas o la gastropatía portal hipertensiva y en 20-30% la causa del sangrado es la úlcera péptica. Esta última condición se ha relacionado con el aumento de la morbilidad y la mortalidad entre los cirróticos. El 10% experimenta resangrado y 15% fallece en el período de 6 semanas. Durante la endoscopía se ha observado la coexistencia del cráter ulceroso con los signos endoscópicos de hipertensión portal. La mayoría de los que sangran por úlcera presenta estigmas de sangrado activo, reciente o anterior a la visión endoscópica.28 Los resultados de la presente investigación al respecto se encuentran dentro del rango de evidencias que aportan Luo y cols.,24 en un estudio poblacional, en el que relacionan la edad avanzada, el sexo masculino, la asociación con insuficiencia renal crónica y el uso de AINES como factores de riesgo para la UP entre estos enfermos.
La fisiopatología de la UP en la cirrosis no está totalmente esclarecida. Se ha sugerido una relación directa con la propia hipertensión portal, aunque se sabe de la influencia de otros como la hipergastrinemia o la disminución de la producción de prostaglandinas E2. El mecanismo exacto que predispone al sangrado tampoco está bien dilucidado, pero se ha relacionado con la disminución de la posibilidad de regeneración de la mucosa, la tendencia al sangrado propia de estos enfermos, la circulación hiperdinámica y la disfunción endovascular.29 La evolución de estos casos es más complicada en relación con la población general. La cicatrización ocurre más lentamente y la recurrencia resulta más frecuente.30
El número escaso de personas fallecidas limitó a los autores de este estudio para poder realizar otros análisis que obviamente deben llevar una casuística superior para que tengan mayor valor sus resultados. Sin embargo, el impacto de la comorbilidad sobre la mortalidad ha sido demostrado por Leontiadis en un metanálisis31 y más recientemente por Laursen.32
En un estudio realizado para determinar la mortalidad a largo plazo en pacientes ingresados en una unidad de cuidados intensivos por sangrado digestivo, el Índice de Charlson fue útil para predecir mortalidad.33 Matei 34 utilizó el Índice de Charlson para evaluar el impacto de la comorbilidad sobre la mortalidad a los 30 días en pacientes con sangrado digestivo por úlcera péptica. Se encontró que la comorbilidad múltiple se asocia con una mayor probabilidad de fallecer para este tipo de pacientes (HR=14.41, 95%CI: 2.31-89.89, p=0.004).
CONCLUSIONES
Más de la mitad de los casos que sangra a partir de una úlcera péptica presentan comorbilidad y la misma es fundamentalmente moderada/severa, según el Índice de comorbilidad de Charlson. Los pacientes con comorbilidad asociada tienen mayor probabilidad de necesitar las medidas de hemostasia endoscópica, sobre todo si coexisten la cardiopatía isquémica, el cáncer y la diabetes mellitus.
La mayor influencia de las enfermedades comórbidas ocurre sobre la recidiva hemorrágica y la mortalidad. En el primer caso, destacan la cardiopatía isquémica, la insuficiencia renal crónica y el cáncer. Para la segunda condición, la afección más importante resulta ser la cirrosis hepática.
REFERENCIAS BIBLIOGRÁFICAS
1. Kalkan Ç, Soykan I, Karakaya F, Tüzün A, Gençtürk ZB.Comparison of three scorıng systems for risk stratifıcation in elderly patıents wıth acute upper gastrointestinal bleedıng. Geriatr Gerontol Int [Internet]. 2016. [Citado 2016 May 29]. Disponible en: http://dx.doi.org/10.1111/ggi.12757
2. Corzo Maldonado MA, Guzmán Rojas P, Bravo Paredes EA, Gallegos López RC, Huerta Mercado-Tenorio J, Surco Ochoa Y, et al. Factores de riesgo asociados a la mortalidad por hemorragia digestiva alta en pacientes de un hospital público: Estudio caso control.Rev Gastroenterol Perú [Internet]. 2013; 33:223-9 pp. [Citado 2015 Oct 10]. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1022-51292013000300004&nrm=iso
3. Dicu D, Pop F, Ionescu D, Dicu T. Comparison of risk scoring systems in predicting clinical outcome at upper gastrointestinal bleeding patients in an emergency unit. Am J Emerg Med [Internet]. 2013 Jan, 31(1):94-9 pp. [Citado 2015 Oct 23]. Disponible en: http://linkinghub.elsevier.com/retrieve/pii/S0735-6757(12)00334-8
4. Castillo-Elera C, Montenegro-Idrogo JJ, Montañez-Valverde R, Callupe-Huamán G, Huayta-Córdova G, Rivera-Fernández G, et al. Incidencia y factores asociados en la recurrencia de sangrado ulceroso post inyectoterapia con adrenalina. Rev Gastroenterol Perú [Internet]. 2012; 32:351-6 pp. [Citado 2015 Nov 12]. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1022-51292012000400003&nrm=iso
5. Winograd Lay R, Williams Guerra E, Rodríguez Álvarez D, Ramos Contreras JY, Guisado Reyes Y, Angulo Pérez O, et al. Endoscopía en la atención a pacientes con hemorragia digestiva alta no varicosa. Rev Cubana Med Mil [Internet]. 2015; 44:187-94 pp. [Citado 2016 Ene 23]. Disponible en: http://scieloprueba.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572015000200007&nrm=iso
6. Pozo González A, Corimayta Gutierrez Y, Jaime Carballo Y, Barbán Fernández L, Brizuela Pérez SM. Características clínicas del sangramiento digestivo alto. AMC [Internet]. 2010; 14. [Citado 2015 Nov 16]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1025-02552010000300008&nrm=iso
7. Acosta González D, Rodríguez Fernández Z, Fong Estrada JA, Pagés Gómez O. Caracterización del paciente anciano con hemorragia digestiva alta MEDISAN [Internet]. 2009; 13(2). [Citado 2015 Dic 26]. Disponible en: http://bvs.sld.cu/revistas/san/vol13_2_09/san01209.htm
8. Åhsberg K, Höglund P, Staël von Holstein C. Mortality from peptic ulcer bleeding: the impact of comorbidity and the use of drugs that promote bleeding. Aliment Pharmacol Ther [Internet]. 2010; 32(6):801-10 pp. [Citado 2016 May 29]. Disponible en: http://dx.doi.org/10.1111/j.1365-2036.2010.04399.x
9. Bae S, Kim N, Kang JM, Kim D-S, Kim K-M, Cho YK, et al. Incidence and 30-day mortality of peptic ulcer bleeding in Korea. Eur J Gastroenterol Hepatol [Internet]. 2012; 24(6):675-82 pp.. [Citado 2016 May 23]. Disponible en: http://journals.lww.com/eurojgh/Fulltext/2012/06000/Incidence_and_30_day_mortality_of_peptic_ulcer.10.aspx
10. Coskun F, Topeli A, Sivri B. Patients admitted to the emergency room with upper gastrointestinal bleeding: factors influencing recurrence or death. Adv Ther [Internet]. 2005 Sep-Oct; 22(5):453-61 pp. [Citado 2015 Nov 24]. Disponible en: http://link.springer.com/article/10.1007/BF02849865
11. Forrest JA, Finlayson ND, Shearman DJ. Endoscopy in gastrointestinal bleeding. Lancet. 1974;2(7877):394-7.
12. Charlson M, Pompei P, Ales K, McKenzie R. A new method of classifyging prognostic comorbidity in longitudinal studies: development and validation. J Chr Dis. 1987;40:373-83.
13. Weil J, Langman MJS, Wainwright P, Lawson DH, Rawlins M, Logan RFA, et al. Peptic ulcer bleeding: accessory risk factors and interactions with non-steroidal anti-inflammatory drugs. Gut [Internet]. 2000; 46(1):27-31 pp. [Citado 2014 Abr 17]. Disponible en: http://gut.bmj.com/content/46/1/27.full
14. Gallerani M, Simonato M, Manfredini R, Volpato S, Vigna GB, Fellin R. Risk of hospitalization for upper gastrointestinal tract bleeding. J Clin Epidemiol. 2004;57(1):103-10.
15. Al-Mallah M, Bazari RN, Jankowski M, Hudson MP. Predictors and outcomes associated with gastrointestinal bleeding in patients with acute coronary syndromes. J Thromb Thrombolysis [Internet]. 2007 Feb; 23(1):51-5 pp. [Citado 2015 Nov 04]. Disponible en: http://link.springer.com/article/10.1007/s11239-006-9005-8/fulltext.html?view=classic
16. Lanas A, Aabakken L, Fonseca J, Mungan ZA, Papatheodoridis GV, Piessevaux H, et al. Clinical predictors of poor outcomes among patients with nonvariceal upper gastrointestinal bleeding in Europe. Aliment Pharmacol Ther [Internet]. 2011 Jun; 33(11):1225-33 pp. [Citado 2016 Ene 18]. Disponible en: http://onlinelibrary.wiley.com/doi/10.1111/j.1365-2036.2011.04651.x/full
17. Stack WA, Atherton JC, Hawkey GM, Logan RFA, Hawkey CJ. Interactions between Helicobacter pylori and other risk factors for peptic ulcer bleeding. Aliment Pharmacol Ther [Internet]. 2002; 16(3):497-506 pp. [Citado 2015 Jul 12]. Disponible en: http://dx.doi.org/10.1046/j.1365-2036.2002.01197.x.
18. Kuo CC, Kuo HW, Lee IM, Lee CT, Yang CY. The risk of upper gastrointestinal bleeding in patients treated with hemodialysis: a population-based cohort study. BMC Nephrol [Internet]. 2013; 14:15 p. [Citado 2015 Nov 22]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3558322/#
19. Wilcox CM, Cryer BL, Henk HJ, Zarotsky V, Zlateva G. Mortality associated with gastrointestinal bleeding events: Comparing short-term clinical outcomes of patients hospitalized for upper GI bleeding and acute myocardial infarction in a US managed care setting. Clin Exp Gastroenterol [Internet]. 2009; 2:21-30 pp. [Citado 2015 Mar 31]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3108636/#
20. Crooks CJ, West J, Card TR. Comorbidities affect risk of nonvariceal upper gastrointestinal bleeding. Gastroenterology [Internet]. 2013; 144(7):1384-93.e2 pp. [Citado 2016 Ene 18]. Disponible en: http://www.gastrojournal.org/article/S0016-5085(13)00289-8/full
21. Morales Uribe CH, Sierra Sierra S, Hernández Hernández AM, Arango Durango AF, López GA. Hemorragia digestiva alta: factores de riesgo para la mortalidad en dos centros urbanos en Latinoamérica. Rev Esp Enferm Dig [Internet]. 2011; 103(1):20-4 pp. [Citado 2015 Jun 09]. Disponible en: http://www.grupoaran.com/mrmUpdate/lecturaPDFfromXML.asp?IdArt=4619314&TO=RVN&Eng=1
22. Hernández Ortega A, Sánchez Cruz J, Álvarez Díaz M, Figueroa Vázquez A, Yanes Castellanos L. Comportamiento del sangramiento digestivo alto en pacientes endoscopiados. Rev Méd Electrón [Internet]. 2006; 28(4). [Citado 2016 May 29]. Disponible en: http://www.revmatanzas.sld.cu/revista%20medica/ano%202006/vol4%202006/tema05.htm
23. De Backer D, Creteur J, Dubois MJ, Sakr Y, Vincent JL. Microvascular alterations in patients with acute severe heart failure and cardiogenic shock. Am Heart J. 2004;147(1):91-9.
24. Luo JC, Leu HB, Hou MC, Huang CC, Lin HC, Lee FY, et al. Cirrhotic patients at increased risk of peptic ulcer bleeding: a nationwide population-based cohort study. Aliment Pharmacol Ther [Internet]. 2012;36(6):542-50 pp. [Citado 2015 01 18]. Disponible en: http://dx.doi.org/10.1111/j.1365-2036.2012.05225.x
25. Liang C-C, Wang S-M, Kuo H-L, Chang C-T, Liu J-H, Lin H-H, et al. Upper gastrointestinal bleeding in patients with CKD. Clin J Am Soc Nephrol [Internet]. 2014 June 5, 2014. [Citado 2015 Ene 18]. Disponible en: http://cjasn.asnjournals.org/content/early/2014/06/04/CJN.09260913.full
26. Ang D, Teo EK, Tan A, Ibrahim S, Tan PS, Ang TL, et al. A comparison of surgery versus transcatheter angiographic embolization in the treatment of nonvariceal upper gastrointestinal bleeding uncontrolled by endoscopy. Eur J Gastroenterol Hepatol [Internet]. 2012 Aug; 24(8):929-38 pp. [Citado 2015 May 28]. Disponible en: www.gastrojournal.org/article/S0016-5085(12)61929-5/pdf
27. Manrique M. Eficacia de la hemostasia en la hemorragia digestiva alta de origen no variceal. Rev Hosp Jua Mex [Internet]. 2010;77(2):93-7 pp. [Citado 2014 Nov 23]. Disponible en: www.medigraphic.com/pdfs/juarez/ju-2010/ju102c.pdf
28. Jepsen P, Vilstrup H, Lash TL. development and validation of a comorbidity scoring system for patients with cirrhosis. Gastroenterology [Internet]. 2013; 146(1):147-56 pp. [Citado 2015 Oct 14]. Disponible en: http://www.gastrojournal.org/article/S0016-5085(13)01347-4/fulltext.
29. Bang CS, Baik GH, Kim JH, Kim JB, Suk KT, Yoon JH, et al. Peptic ulcer disease in liver cirrhosis and chronic hepatitis: impact of portal hypertension. Scand J Gastroenterol [Internet]. 2014; 49(9):1051-7 pp. [Citado 2015 Nov 01]. Disponible en: http://informahealthcare.com/doi/abs/10.3109/00365521.2014.923501
30. Chang S-S, Hu H-Y. Early Helicobacter pylori eradication is associated with a reduced risk of recurrent peptic ulcers in cirrhotic patients. J Digest Dis [Internet]. 2014; 15(8):451-8 pp. [Citado 2015 Jul 20]. Disponible en: http://dx.doi.org/10.1111/1751-2980.12159
31. Leontiadis GI, Molloy-Bland M, Moayyedi P, Howden CW. Effect of comorbidity on mortality in patients with peptic ulcer bleeding: systematic review and meta-analysis. Am J Gastroenterol [Internet]. 2013;108(3):331-45 pp. [Citado 2015 Sep 14]. Disponible en: http://dx.doi.org/10.1038/ajg.2012.451
32. Laursen SB, Hansen JM, Hallas J, Schaffalitzky de Muckadell OB. The excess long-term mortality in peptic ulcer bleeding is explained by nonspecific comorbidity. Scand J Gastroenterol [Internet]. 2015; 50(2):145-52 pp. [Citado 2016 Ene 18]. Disponible en: http://dx.doi.org/10.3109/00365521.2014.992365
33. Gopalswamy N, Malhotra V, Reddy N, Singh BM, Markert RJ, Sangal S, et al. Long-term mortality of patients admitted to the intensive care unit for gastrointestinal bleeding. South Med J. 2004;97(10):955-8.
34. Matei D, Cruciat C, Furnea B, Levi C, Groza I, Puie L, et al. Sa1890 The Impact of comorbidities on 30-day mortality in peptic ulcer bleeding. Gastroenterology [Internet]. 2014;146(5):S-321 pp. [Citado 2015 Nov 21]. Disponible en: http://www.gastrojournal.org/article/S0016-5085(14)61159-8/abstract
Recibido: 21 de diciembre de 2015.
Aprobado: 4 de julio de 2016.