Introducción
Las enfermedades cerebrovasculares ocupan en el mundo occidental la segunda causa de mortalidad, solo superada por las enfermedades cardiovasculares y el cáncer.1)
En Cuba, es la tercera causa de muerte con 9 465 fallecidos en 2016 con una tasa de 84,2 por 100 000 habitantes.2
La definición más generalizada de enfermedad cerebrovascular (ECV) es la que considera como tal a todas las afecciones que ocasionan un trastorno del encéfalo de carácter transitorio o permanente causado por isquemia o hemorragia, secundaria a un proceso patológico de los vasos sanguíneos de cerebro.3
La ECV es causada por infarto cerebral (85% de los casos) o hemorragia (15% restante). El inicio de los síntomas es típicamente brusco. Después de la ruptura de una arteria cerebral, el volumen de la hemorragia usualmente aumenta en horas, caus daño al tejido cerebral con elevación de la presión intracraneal. Posterior a una oclusión de una arteria en el cerebro, existe una doble cadena de eventos patológicos. Inmediatamente comienza a disminuir el flujo sanguíneo en el área ocluida (isquemia), seguido por la muerte de las neuronas isquémicas (infarto); esto último ocurre en poco tiempo.4
No debe hospitalizarse de forma rutinaria a los pacientes con Ictus leve o moderado en unidades de cuidados intensivos, debido a que existen datos que apoyan que su evolución es peor a expensas de mayor frecuencia de complicaciones infecciosas;5) no obstante, los pacientes en que sea necesario proteger sus vías respiratorias, mantener la ventilación o evitar las complicaciones del tratamiento deben ser ingresados en cuidados intensivos.6
Existe una amplia variación en la mortalidad de la ECV en distintos países del mundo. La edad, el deterioro de la conciencia a la admisión evaluado por la escala del coma de Glasgow temprana, el volumen del hematoma, el compromiso del territorio carotideo, la hiperglucemia, la tensión arterial, el antecedente de ECV y la necesidad de ventilación artificial mecánica son predictores importantes de mortalidad.3,7,8
Diferentes escalas son utilizadas para definir la severidad de la ECV, monitorizar el curso clínico y predecir el pronóstico como la National Institutes of Health Stroke o la escala modificada de Rankin;7 también en la UCI se utiliza la escala pronostica APACHE II (Acute Physiology and Chronic Health Evaluation) creada e introducida en 1985 por Knaus y cols;9) este sistema ha demostrado ser confiable en la estratificación de la severidad del cuadro clínico y es utilizado habitualmente a nivel internacional y ha sido validado por prestigiosos hospitales del mundo.10
Objetivo
En nuestro servicio ingresan pacientes con ECV que cumplan con los criterios de ingreso según el protocolo de la Unidad, lo cual nos motivó a realizar este estudio con el objetivo de Identificar factores pronósticos de mortalidad en pacientes ingresados con enfermedad cerebrovascular.
Material y métodos
Se realizó un estudio observacional, retrospectivo y analítico en pacientes ingresados con el diagnostico de enfermedad cerebrovascular en la Unidad de Cuidados Intensivos del Hospital General Docente "Aleida Fernández Chardiet" del municipio Güines, provincia Mayabeque, entre 2007 y 2017.
El universo estuvo constituido por 163 pacientes ingresados con el diagnóstico de enfermedad cerebrovascular (en este estudio no se trabajó con muestra) y que cumplieron los siguientes criterios de inclusión:
Criterios de inclusión:
Pacientes con diagnóstico de enfermedad cerebrovascular.
Estadía mayor de 24 horas en el servicio.
No haber sido referido a otra institución.
Se empleó un modelo de recolección de la información confeccionado para el estudio. Los datos fueron recogidos por los autores de las historias clínicas de los pacientes y se calcularon las escalas APACHE II; uno de los autores supervisó la calidad de la información a través de la revisión contrastada de los mismos con el propósito de minimizar el sesgo. Se creó una base de datos en Excel Office 2010.
Como variable dependiente se consideró el fallecimiento en la Unidad de Cuidados Intensivos (UCI). Además se estudiaron las siguientes variables:
Edad; Sexo; Color de piel (blanca, negra o mestiza); Complicaciones (si/no); Ventilados (si/no); tipo de Enfermedad Cerebrovascular (Isquémica o hemorrágica); Estadía en el Servicio (en días); valor del APACHE II a las 24 horas del ingreso; y Escala del coma de Glasgow al ingreso (el punto de corte de las dos variables anteriores estuvo dado por el valor de medias que fueron redondeados).
Las variables cuantitativas se resumieron mediante la media aritmética y la desviación estándar y las variables cualitativas en frecuencias absolutas y porcentajes. Los resultados obtenidos se presentaron en tablas de dos entradas y gráficos de barras. Para identificar relación entre variables cualitativas estudiadas se confeccionaron tablas de contingencias y se obtuvo el valor de la prueba estadística de Chi cuadrado de Pearson y los estadísticos Phi, V de Cramer y el coeficiente de contingencia que permiten establecer fuerte asociación entre ellas. La comparación de medias de las variables cuantitativas se realizó por el procedimiento de T de Student. Se estableció un nivel de significación de ɑ=0,05 con un intervalo de confianza de 95%.
Para el análisis de los factores pronósticos, se utilizó una estrategia univariada calculando la Razón de Disparidad (OR por sus siglas en inglés) con un intervalo de confianza de 95% (IC 95%), se consideró que existía riesgo significativo cuando el OR y el límite inferior de su IC era mayor que 1. Se realizó posteriormente una estrategia multivariada mediante un modelo de regresión logística con todas las variables que resultaron significativas del análisis univariado, los parámetros del modelo se calcularon usando una estimación de máxima verosimilitud a la cual se la aplicó la prueba de bondad de ajuste de Hosmer-Lemeshov.
La información solo fue utilizada con fines investigativos, se garantizó en todo momento el anonimato en el modelo de recolección de la información.
Resultados
Durante el período estudiado, ingresaron un total de 163 pacientes con el diagnóstico de enfermedad cerebrovascular en la Unidad de Cuidados Intensivos, de los cuales 73 (44,8%) fallecieron y 90 (55,2%) egresaron vivos. La edad media fue de 64±13,9 no se mostraron diferencias significativas entre grupos (p=0,300). El sexo masculino y el color de piel blanca predominaron en los pacientes con 90 (55,2%) y 125 (76,7%) pacientes respectivamente aunque sin significación (p=0,394 y p=0,930). Un resultado revelador reveló la estadía en UCI con una media de 6,2±5,6 (p=0,014) y el APACHE II donde los fallecidos presentaron una media a las 24 horas del ingreso de 17,8±3 (p=0,00) .De manera similar, la puntuación de la Escala del coma de Glasgow al ingreso en pacientes que posteriormente fallecieron (6,9±2,7) presentó diferencias significativas entre grupos (p=0,000). Un total de 72 (44,2%) pacientes presentaron al menos una complicación y 46 (28,2%) del total necesitaron ventilación artificial mecánica con una significación p=0,000. (Tabla 1.)
Tabla 1 Pacientes ingresados con enfermedad cerebrovascular según

Leyenda: DE: Desviación estándar; ECV: Enfermedad cerebrovascular.
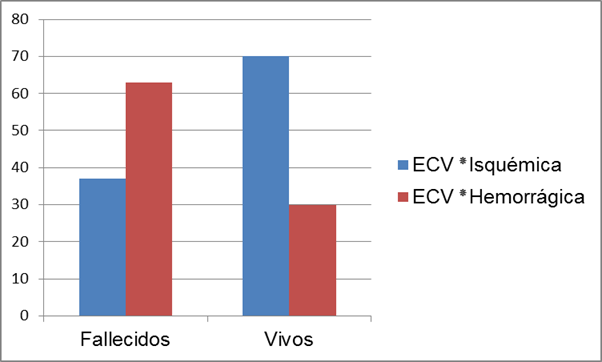
Se ingresaron 90 (55,2%) pacientes con el diagnóstico de ECV isquémica y 73(44,8%) con una ECV hemorrágica. El mayor número de fallecidos lo aporto la ECV hemorrágica 46(63%); sin embargo, los pacientes que egresaron vivos se correspondió en 70% con una ECV isquémica (p=0,000). (Figura 1).
Un total de 36(78,3%) pacientes con ECV hemorrágica necesitaron ventilación artificial mecánica; de ellas, fallecieron 30 (83,3%) casos, por otro lado, la ECV isquémica contribuyó con un menor número de ingresos, tan solo 10 (21,7%); sin embargo, falleció 80%. (Figura 2)

Fig. - 2 Pacientes con enfermedad cerebrovascular sometidos a ventilación mecánica y su estado al egreso.
De los 71 pacientes que presentaron complicaciones 28 (39,4%) fallecieron, la cardiopatía isquémica aguda fue la más frecuente con 25 (35,2%) reportes; seguido de la sepsis respiratoria (29,6%) y la emergencia hipertensiva (21,1%), respectivamente. El mayor número de fallecidos se debió a la sepsis respiratoria con 14 (50%) pacientes. (Tabla 2)
Tabla 2 Complicaciones de pacientes ingresados con enfermedad
| Complicaciones | Fallecidos | Vivos | Total | |||
| No. | % | No. | % | No. | % | |
| Cardiopatía isquémica | 6 | 21,4 | 19 | 44,2 | 25 | 35,2 |
| Sepsis respiratoria | 14 | 50 | 7 | 16,3 | 21 | 29,6 |
| Emergencia hipertensiva | 2 | 7,2 | 13 | 30,2 | 15 | 21,1 |
| Otras | 6 | 21,4 | 4 | 9,3 | 10 | 14,1 |
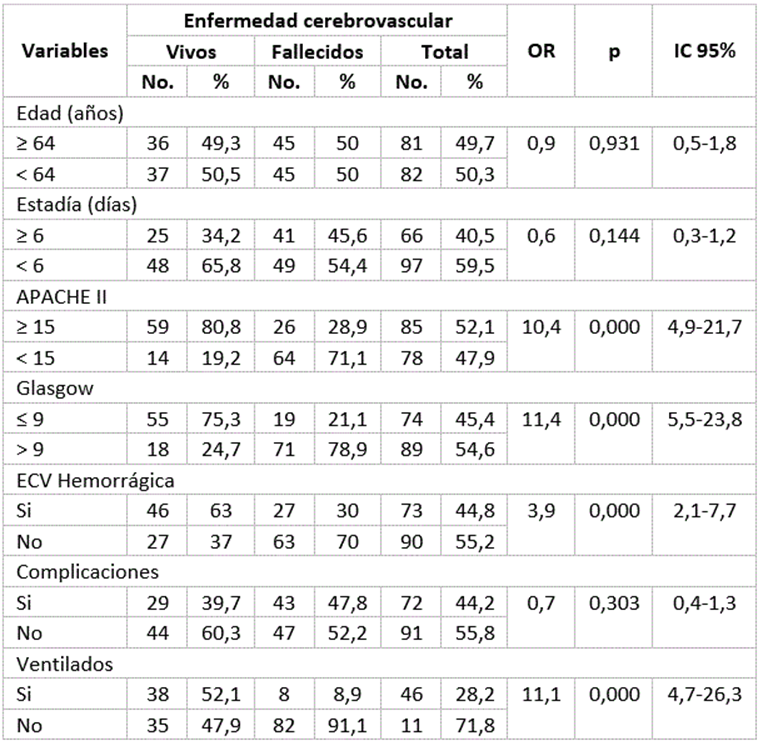
En el análisis univariado observamos que los pacientes fallecidos presentaban un APACHE II a las 24 horas mayor o igual a 15 puntos (OR=10,4; p=0,000; IC 95%=4,9-21,7); una Escala del coma de Glasgow al ingreso ≤ 9 (OR=11,4; p=0,000; IC 95%=5,5-23,8); una enfermedad cerebrovascular hemorrágica (OR=3,9; p=0,000; IC 95%=2,1-7,7) y/o necesitaron de ventilación artificial mecánica durante el ingreso (OR=11,1; p=0,000; IC 95%=4,7-26,3). (Tabla 3)
El análisis multivariante determinó que las variables significativamente relacionadas con la mortalidad eran el APACHE II ≥15 puntos (OR ajustado=4,3; p=0,001; IC 95%=1,8-10,2); una Escala del coma de Glasgow ≤ 9 (OR ajustado=4,3; p=0,001; IC 95%=1,7-10,5); no fue así en el caso de la ECV hemorrágica o los pacientes ventilados. (Tabla 4). La calibración del modelo fue adecuada (X2=5,18; p=0,520)
Tabla 4 Análisis multivariado de las variables asociadas a la mortalidad.
| Variables | IC 95% Exp(B) | ||||
| B٭ | Significación estadística | Exp(B)٭٭ | Inferior | Superior | |
| APACHE II ≥15 | 1,474 | 0,001 | 4,366 | 1,864 | 10,223 |
| Glasgow ≤ 9 | 1,471 | 0,001 | 4,355 | 1,796 | 10,559 |
| ECV Hemorrágica | 0,713 | 0,101 | 2,040 | 0,870 | 4,784 |
| Ventilados | 0,868 | 0,114 | 2,382 | 0,812 | 6,991 |
| Constante | -6,757 | 0,000 | 0,001 | ||
Leyenda: B٭ coeficiente estimado del modelo de regresión logística que
expresa la probabilidad de fallecer.
Exp(B)٭٭ OR ajustado para las demás variables.
Discusión
El riesgo de desarrollar una ECV generalmente se incrementa con la edad, y se dobla por cada década después de los 55 años.11) Rodríguez y cols12) en su estudio Mortalidad Intrahospitalaria por Accidente Cerebrovascular, en el que se analizaron 1514 pacientes, la edad media de los pacientes fallecidos fue de 65±19 años semejante a nuestros resultados aunque la edad varia con los estudios consultados.13,14) La edad avanzada es un conocido predictor de pobres resultados en las ECV, posiblemente por el mayor número de comorbilidades asociadas (como la fibrilación auricular, enfermedad cardiaca congestiva y discapacidad previa).15
Se plantea que 73 a 86% de los ictus son isquémicos y solamente 8-18% son hemorrágicos en los países de América y Europa.16) La ECV hemorrágica presenta un peor pronóstico que los ictus isquémicos; en un estudio realizado en el Hospital “Julio Trigo” de La Habana, en el que se incluyeron 115 pacientes, falleció 61,8% por una ECV hemorrágica y 38,2% por isquemia.17) González y cols.18) encontraron una mortalidad mayor en las enfermedades cerebrovasculares hemorrágicas, con 17,24% del total de fallecidos, mientras que en las isquémicas se produjo solamente 2,06% de los fallecimientos, lo cual coincide con los resultados encontrados en este trabajo. Otros estudios revisados concuerdan en que la mortalidad de la enfermedad cerebrovascular hemorrágica es con creces mucho mayor que por motivos isquémicos.14,19
Estudios previos mostraron que las ECV isquémicas o hemorrágicas que requerían ingreso en UCI y ventilación mecánica estaban asociadas a un peor pronóstico. Aproximadamente 60% de los pacientes fallecen en los primeros 2 meses y la mayoría de los supervivientes quedan severamente afectados.20) En un estudio multicentrico realizado en los Estados Unidos por Lahiri y cols21 la mortalidad intrahospitalaria para los pacientes ventilados con ECV fue de 52,7% (IC 95%= 52,4-53) y existen diferencias en cuanto al tipo de la ECV: Isquémicas 46,8% (IC 95%= 46,3-47,2) y para las hemorrágicas 61% (IC 95%= 60,5-61,5); en contraste con pacientes que no recibieron ventilación mecánica donde la mortalidad fue muy inferior, solo 5,8% del total, 4,7% para los ictus isquémicos y 12,7% para las hemorrágicas. Aunque encontramos en esta serie un número ligeramente superior de pacientes fallecidos con ECV isquémica pensamos que esto pudo ocurrir por un mayor número de ingreso por esta causa, mayor cantidad de comorbilidades y complicaciones no neurológica de estos pacientes. Sin embargo, la mortalidad es elevada en pacientes con ECV que necesitan ventilación mecánica.14,21
Uno de los elementos más importantes para implementar una atención eficiente y oportuna, es la evaluación rápida y exacta de la gravedad del paciente inmediatamente a su ingreso.9) La escala APACHE II utilizada en múltiples Unidades de Cuidados Intensivos basada en las alteraciones fisiológicas que la afección provoca en los enfermos y que su valor debe ser calculado a las 24 horas del ingreso y que predice mortalidad de grupo. A mayor valor de la escala mayor probabilidad de fallecer así lo demuestran diversos estudios analizados.22,23
En diferentes tipos de estudio, la mortalidad fue mayor en la medida que el Glasgow al ingreso fue menor, afín a nuestra serie, con un influyente valor predictivo. La escala realmente fue creada para evaluar la severidad de los traumatismos craneoencefálicos, también es útil en pacientes con ECV y se ha considerado como un predictor de mortalidad en la medida en que el paciente presente menor Glasgow. Así, pacientes con un Glasgow menor de 8 puntos al ingreso y que no hayan mejorado a las 48 horas, tienen grandes probabilidades de fallecer, todo ello asociado al tipo y extensión de la lesión y a factores agravantes como complicaciones dependientes o no de la enfermedad.13,24,25
Limitaciones del estudio
Una limitación de nuestro estudio es que no se evaluó a los pacientes según la escala de ictus del National Institute of Health que provee información importante acerca de la gravedad del ictus y ofrece información pronóstica.
Conclusiones
Los factores pronósticos de mortalidad que se identificaron en pacientes con enfermedad cerebrovascular ingresados en la unidad de cuidados intensivos fueron el APACHE II ≥15 puntos a las 24 horas del ingreso, la Escala del coma de Glasgow ≤ 9 puntos al ingreso. La neumonía fue la principal complicación en pacientes fallecidos.