Introducción
El diagnóstico precoz de la infección por VIH se realiza a través de la vigilancia epidemiológica, mediante la búsqueda activa de posibles casos infectados en grupos seleccionados de población, entre ellos: los captados, contactos de personas con VIH, individuos a los que se les diagnostica otra infección de transmisión sexual, donantes de sangre, gestantes, ingresos, reclusos e infección por tuberculosis, entre otros. Este proceso tiene la finalidad de diagnosticar, en etapas tempranas de la infección, aquellas personas portadoras del VIH.1
La prevención en la atención primaria en salud tiene un papel fundamental, pues contribuye a la detección de casos portadores asintomáticos de VIH, o en aquellas personas que ya presentan los síntomas del SIDA (enfermedades oportunistas) para diagnosticarlos e imponerles un tratamiento antirretroviral (TAR), y con esto, mejorar su calidad de vida e impedir que continúe la transmisión de la enfermedad. Cuando esta vigilancia falla, se presentan personas que inician clínicamente con el SIDA, que si no son tratadas, en poco tiempo se verán aquejadas con alguna de las enfermedades oportunistas que caracterizan el síndrome y pueden, incluso, morir.2
Estos pacientes, a quienes se les ha agrupado como diagnóstico tardío de SIDA, llegan a la consulta médica con un sistema inmune reducido y una alta replicación viral, situación que, acompañada de una falta de terapia antirretroviral o de instauración tardía de esta, conduce a la muerte a un gran número de casos.3,4
En general, se identifica el concepto de diagnóstico tardío por su denominación en la lengua inglesa debut clínico.5 El TAR de la infección por el VIH produce una gran disminución de la morbilidad y mortalidad en los pacientes con acceso a él, algo que todavía no es la norma en los países con pocos recursos. Al margen de la falta de acceso, el mayor obstáculo para lograr la plena efectividad del TAR es el desconocimiento que una parte de los infectados tiene de su situación, ya que, incluso en los países ricos, la proporción en esa situación oscila entre 20-30 %. La existencia de una fracción de infectados con VIH sin diagnosticar tiene efectos deletéreos para los afectados y para el control de la epidemia ya que, al desconocer su infección, estas personas adoptan menos medidas preventivas, y como no reciben TAR son más infecciosas que las que sí lo hacen.3
Además, el tratamiento de los pacientes diagnosticados tardíamente es más caro por su peor situación inmunológica. Por estas razones, la promoción del diagnóstico temprano y el tratamiento de los enfermos es una prioridad de orden cimero para el control de la epidemia de VIH en el mundo.4
En los últimos años, se ha venido observando en el Instituto de Medicina Tropical “Pedro Kourí” (IPK) un discreto incremento en la incidencia de SIDA entre personas sin antecedentes conocidos de su seropositividad al virus. Debido al gran número de pacientes que atiende el IPK, que acude de cualquier parte del país, y la amplia pesquisa serológica tanto a pacientes ingresados como ambulatorios, que brinda la oportunidad de detectar pacientes seropositivos que desconocían ser portadores del VIH, se decidió la realización de este estudio con el objetivo de caracterizar, según descriptores socio-demográficos, clínicos y de laboratorio, a los pacientes con diagnóstico tardío de SIDA.
Material y Métodos
Se realizó un estudio longitudinal de corte prospectivo que incluyó pacientes que cumplieron con el algoritmo diagnóstico de la infección VIH/SIDA en nuestro país establecido por el Programa Nacional de Prevención y Control de la infección por el VIH y el SIDA,6 y quienes fueron atendidos en el Instituto de Medicina Tropical “Pedro Kourí”, en el período desde enero de 2015 hasta diciembre de 2016.
La muestra estuvo conformada por 248 casos con diagnóstico positivo de infección por VIH durante su ingreso o en la consulta de infectología del IPK, los que fueron divididos en dos grupos de comparación según diagnóstico tardío (n=79) o no (n=169). Se incluyeron variables demográficas (edad y sexo), epidemiológicas (vía de adquisición de la infección VIH/SIDA y preferencia sexual), clínicas (formas clínicas de presentación y enfermedad definitoria), inmunológicas (niveles de linfocitos T CD4+ y carga viral), relacionadas con la evolución (mortalidad) y diagnóstico tardío de SIDA. Se realizó un seguimiento mediante la asistencia trimestral a las consultas de Infectología o por contacto telefónico durante un período de seis meses posterior al diagnóstico de la enfermedad.
Carga Viral
La carga viral se determinó mediante la tecnología NucliSENS easyMAG/bioMérieux (bioMérieux Industry, Francia), basado en PCR en tiempo real, según las especificaciones del fabricante.
Subpoblaciones linfocitarias
Para determinar subpoblaciones linfocitarias se emplearon los anticuerpos monoclonales de Becton Dickinson (BD), Tri Test CD3, CD4 y CD8. Se utilizó un citómetro de flujo modelo FACScan (Becton Dickinson Immunocitometry System, Estados Unidos). Los estudios se condujeron de acuerdo con las guías propuestas en la Declaración de Helsinki. Antes de ser incluidos en el estudio todos los pacientes debieron aceptar su participación, después de que se les explicara brevemente y de manera comprensiva, la naturaleza, extensión y posibles consecuencias (descripción de los objetivos del estudio y libertad de pedir información adicional en cualquier momento).
El procesamiento de los datos se realizó utilizando una base de datos en Excel y mediante el programa SPSS 16.0 Inc., Chicago, IL, EE.UU. Todas las variables incluidas fueron cualitativas y se agruparon en números absolutos y porcentaje.
Se aplicó la prueba estadística Chi-cuadrado para identificar la posible asociación entre variables. Se estableció asociación significativa si p<0,05. Se calculó además el Riesgo Relativo con un intervalo de confianza de 95%. Para el análisis de supervivencia se utilizó el procedimiento de Kaplan Meier, estableciendo diferencias significativas mediante el Log Rank Test.
La información se presentó en tablas y gráficos de supervivencia.
Resultados
Variables demográficas y epidemiológicas en población estudio por diagnóstico tardío
En la Tabla 1 se observa que para la población en estudio se incluyeron un total de 193 hombres infectados para 77,8 %, mientras que 22,2 % restante eran mujeres. La probabilidad de diagnóstico tardío en los hombres fue 4,1 veces mayor respecto a las mujeres con diferencias estadísticamente significativas.
Con respecto a la edad, se encontró un predominio de las edades más jóvenes; se destacó el rango de 18 a 29 años (31,9 %). En el grupo con diagnóstico tardío de la infección por VIH, se encontró un porcentaje significativamente mayor de pacientes con edad avanzada, específicamente para los grupos de 60 a 69 años (8,9 % frente a 1,8 %), en el que la probabilidad de diagnóstico tardío fue 5,4 veces mayor.
La transmisión sexual fue la vía de contagio en la totalidad de los casos con diagnóstico tardío, mientras que la preferencia sexual predominante fue HSH (77,0 %). No se encontró relación significativa entre estas variables y la presencia o no de diagnóstico tardío.
Tabla 1 Distribución de los pacientes. según diagnóstico tardío y variables demográficas y epidemiológicas.
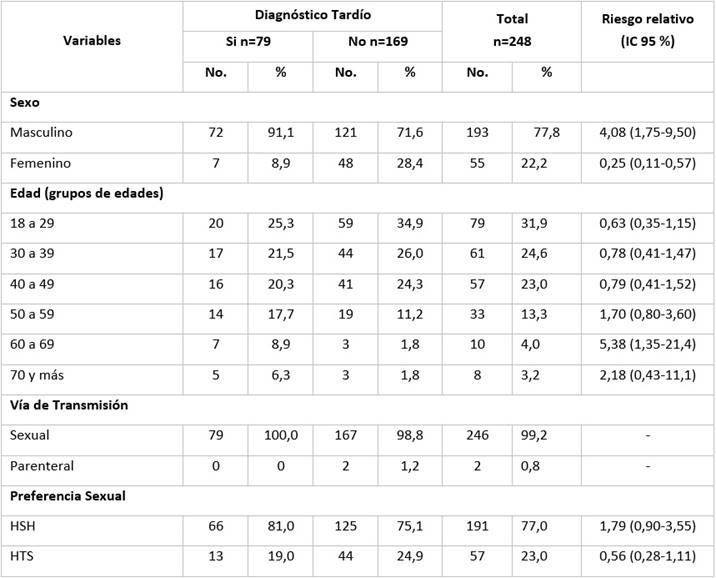
Sexo: X2=11,9115; p=0,0006; Edad: X2=16,7190; p=0,010; Vía de transmisión: X2=0,9425; p=0,332; Preferencia Sexual: X2=2,9161; p=0,088.
Manifestaciones clínicas y enfermedad de debut en el grupo con diagnóstico tardío
De acuerdo con las formas clínicas de presentación, en los pacientes con diagnóstico tardío de SIDA predominó la fiebre (31,7 %) y los síntomas respiratorios (20,3 %), seguidos por la pérdida de peso y las adenopatías (13,9%), respectivamente. La enfermedad definitoria de SIDA más frecuente fue la neumonía por Pneumocystis jirovecii (PcP), seguido por el síndrome de desgaste y la enfermedad linfoproliferativa. (Tabla 2).
Tabla 2 Distribución de los pacientes con diagnóstico tardío, según formas clínicas de presentación y enfermedad definitoria de SIDA.

PcP: Neumonía por Pneumocystis jirovecii.
Niveles de T CD4+ y carga viral y su relación con el diagnóstico tardío y la mortalidad
En el momento del diagnóstico, la mayoría de los pacientes con diagnóstico tardío (54,4 %) tenía niveles de linfocitos T CD4+ severamente disminuidos, así como carga viral mayor de 55 000 cps/mL, respecto al grupo sin este diagnóstico, diferencias que fueron significativas. (Tabla 3).
Tabla 3 Niveles de linfocitos CD4+ y carga viral, según diagnóstico tardío.

T CD4+: X2=141,7143; p<0,001; Carga viral: X2=49,4520; p<0,001.
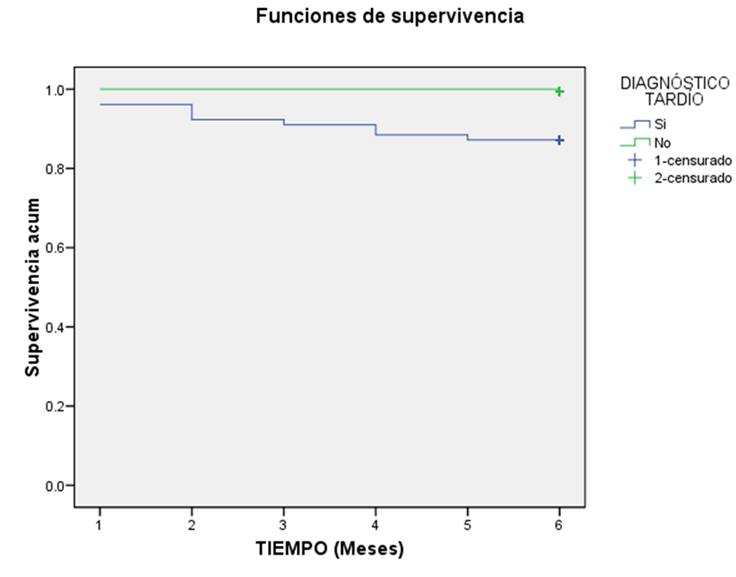
La mortalidad en el grupo con diagnóstico tardío a los 6 meses de seguimiento fue significativamente mayor respecto a aquellos sin este tipo de diagnóstico (12,7 % frente a 0,6 %), con una probabilidad de muerte 24,3 veces mayor con diferencias estadísticamente significativas. Las curvas de supervivencia mostraron una sobrevida global a los 6 meses de seguimiento significativamente menor. (Figura 1).
Por otro lado, la mortalidad en el grupo con niveles de linfocitos T CD4+ menor de 200 cél/mL a los 6 meses de seguimiento fue significativamente mayor respecto a aquellos con niveles de 200 a 500 cél/mL y de estos con respecto a los pacientes con más de 500 cél/mL (Tabla 4). Las curvas de supervivencia mostraron una sobrevida global a los 6 meses de seguimiento significativamente menor en el grupo de pacientes con niveles de linfocitos T CD4+ menor de 200 cél/mL. (Figura 2).
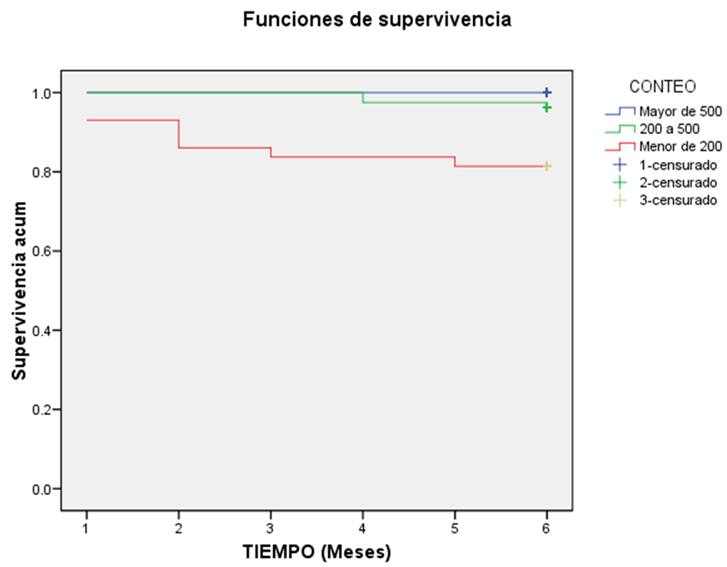
Fig. 2 Supervivencia global de los pacientes a los 6 meses de seguimiento, según niveles de linfocitos T CD4+.
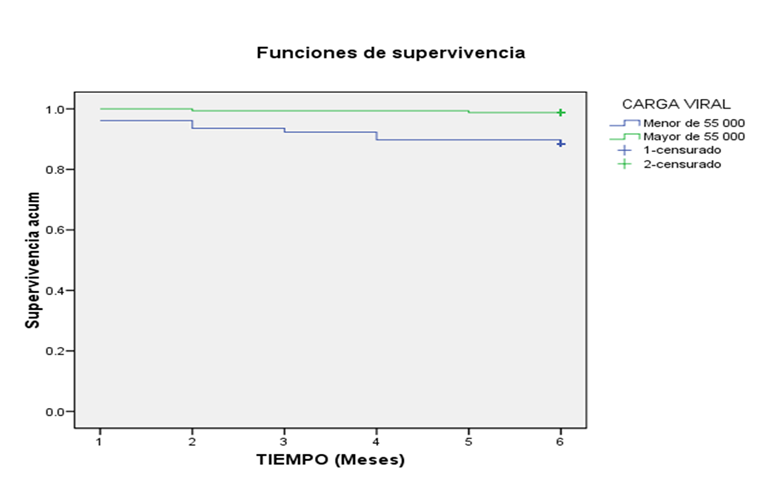
Igualmente, la mortalidad en el grupo con carga viral mayor de 55 000 cps/ml a los 6 meses de seguimiento fue significativamente mayor respecto a aquellos con carga viral menor. (Tabla 4). Las curvas de supervivencia mostraron una sobrevida global a los 6 meses de seguimiento significativamente menor para este grupo. (Figura 3).
Tabla 4 Asociación de los niveles de linfocitos T CD4+ y la carga viral con la mortalidad durante el seguimiento de los pacientes a los 6 meses.
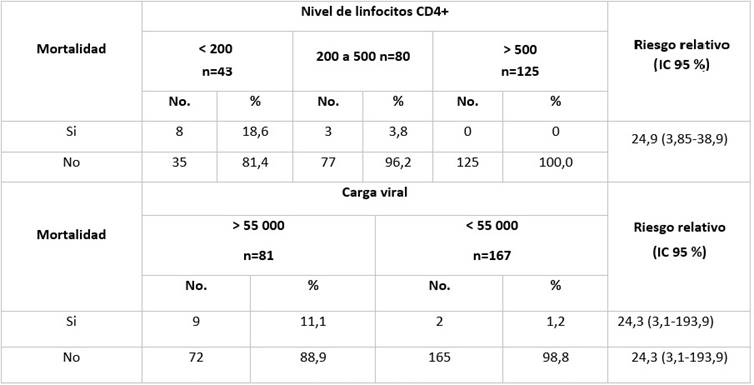
Nivel de linfocitos CD4+: X2=18,4922; p<0,001; Carga viral: X2=13,003; p<0,001.
Discusión
Variables demográficas y epidemiológicas de la población en estudio según diagnóstico tardío
La tasa de incidencia anual de personas diagnosticadas como positivas al VIH correspondientes al sexo masculino, se encuentra por encima de la tasa de incidencia nacional,7) lo que se relaciona con la mayor proporción de hombres diagnosticados con respecto a las mujeres en el presente estudio. De igual manera, el resultado encontrado en el presente estudio en cuanto a la distribución por edad se corresponde al mismo grupo etáreo que se describe en Cuba en los Informes Anuales de los Programas de ITS/VIH/ SIDA.8
En esta investigación se demostró un incremento marcado en la probabilidad de diagnóstico tardío en los pacientes mayores de 50 años. Las personas de mayor edad pueden tener menor percepción de riesgo para infectarse con el VIH, probablemente también porque los servicios y mensajes de prevención se focalizan hacia grupos más jóvenes.9
En un estudio realizado en Holanda10 que incluyó un total de 20 965 casos diagnosticados durante el período 1996-2014, la edad ≥50 años se relacionó con una probabilidad 1,46 veces mayor de diagnóstico tardío. En otro reporte realizado en Suiza que incluyó 281 pacientes,11 la edad ≥50 años se relacionó con una probabilidad 3,76 veces mayor de diagnóstico tardío respecto a los menores de 30 años.
Manifestaciones clínicas y enfermedad definitoria de SIDA en el grupo con diagnóstico tardío
En este estudio, las manifestaciones clínicas y enfermedades diagnosticadas fueron las que motivaron la sospecha clínica y la posterior detección de la infección por VIH en el medio hospitalario. La fiebre y los síntomas respiratorios fueron las formas clínicas de presentación predominantes, mientras que la PcP fue la enfermedad diagnosticada con mayor frecuencia en la serie analizada.
En un análisis donde se incluyeron 41 pacientes con VIH/ SIDA, la fiebre se encontró en 100 % de los casos.12 En otro reporte se corroboró que la fiebre ocupó el primer lugar, pero las adenopatías el segundo en frecuencia, lo que difiere de nuestros resultados.13 En Cuba, según las pautas para la atención integral al paciente con infección por VIH/ SIDA, de 2009, reporta en primer lugar la fiebre, las adenopatías y los síntomas respiratorios en segundo y tercer lugares, respectivamente. Esto difiere de nuestra investigación. Sin embargo, coincide en cuanto a la fiebre como signo más frecuente.6
En relación con la enfermedad de comienzo, nuestros resultados se corresponden con el estudio realizado por Cooper donde la manifestación clínica de la detección tardía por VIH fue en la mayoría por PcP. Esta enfermedad definitoria se ha relacionado con una amplia variabilidad geográfica.14
Por ejemplo, la tuberculosis es la enfermedad oportunista más frecuente y la más letal entre los pacientes africanos. Por otro lado, al igual que la micobacteriosis atípica, la neumonía por PcP se ha considerado clásicamente como una infección oportunista poco prevalente en africanos, comparado con los países occidentales.15
En un estudio realizado en Cuba en pacientes con debut clínico de SIDA, Oropesa González y colaboradores16 encontraron que el más frecuente e invalidante de los eventos fue el desgaste por SIDA en 25 %, seguido de la candidiasis esofágica (15,9 %) y la neurotoxoplasmosis con 8,3 %. La PcP se observó solamente en 5,3 %.
Niveles de linfocitos CD4+ y carga viral y su relación con el diagnóstico tardío y la mortalidad
Se ha demostrado que los seropositivos con medias anuales entre 201 y 350 células por mm3 tienen un riesgo relativo mayor de progresar a SIDA que los seropositivos con niveles superiores. Los estudios observacionales en pacientes no tratados han puesto de manifiesto la importancia de los linfocitos T CD4+ como marcadores pronósticos de progresión a SIDA.17
Un estudio realizado en Cuba por Abrahantes Rodríguez,18 demostró que los pacientes con niveles de 400 células/mm3 (OR: 5,6; IC: 1,92-16,67) tuvieron un riesgo cinco veces mayor de progresar a SIDA en menos de 3 años.
En el presente estudio se demostró además una supervivencia significativamente menor a los 6 meses del diagnóstico en los pacientes con diagnóstico tardío de la enfermedad. Ello indica el gran deterioro de los pacientes a la fecha del diagnóstico de la infección por VIH en su debut y su consecuente progresión a la muerte, así como la demora en el diagnóstico precoz de esta enfermedad. Al transcurrir el tiempo aumenta la probabilidad de que el paciente seropositivo pase a ser caso SIDA, lo que justifica estos resultados.
De manera similar a los resultados que se presentan en este trabajo, en el estudio de Hernández19 61,9 % de los pacientes falleció antes de los 6 meses de realizado el diagnóstico y 76,2 % antes del primer año.
Durante el período 2010-2014, en Santiago de Cuba fueron diagnosticados tardíamente 90 afectados; de ellos fallecieron 30 en esa etapa. En 2015 se notificaron 23 casos, de los cuales murieron 7.20
Debe señalarse como una de las limitaciones del estudio, que el diagnóstico de PcP que se realiza en el centro es fundamentalmente clínico-radiológico, pues este es un patógeno que no crece en medio de cultivo y solo las técnicas moleculares se usan en Cuba para su detección. Por otro lado, la muestra incluida en esta investigación puede considerarse relativamente pequeña, si se tiene en cuenta que en Cuba anualmente se diagnostican de 1200 a 1400 casos nuevos. No obstante, este trabajo caracteriza según descriptores socio-demográficos, clínicos y de laboratorio a los pacientes con diagnóstico tardío de SIDA. Esta información permitirá trazar una nueva estrategia para el manejo de estos pacientes.