Introducción
El primer trimestre de 2020 se ha visto influenciado por la expansión de una pandemia originada por el virus SARS coronavirus 2 (SARS-CoV 2), el cual produce una afección (COVID-19) que en algunos casos llega al Síndrome de Distress Respiratorio Agudo (SDRA) y un desenlace final fatal. Cuba no escapa de esta situación global.1,2
Al término de redactar este artículo (24 de marzo), la OMS reporta un total de 332 930 casos confirmados, con 14 510 fallecidos por esta afección; se considera Europa como la región más afectada por la pandemia con 171 424 casos confirmados.3
En la región de las Américas, se reportan 40 441 casos confirmados, con 504 fallecidos. El país más afectado es Estados Unidos con 33 337 casos y 415 fallecidos.4
En Cuba, se reportan un total de 40 casos confirmados, 1 036 casos sospechosos hospitalizados y 1 fallecido.5 Debido a esta situación, el gobierno adoptó una serie de medidas de enfrentamiento a la situación.6
En Cuba, las enfermedades del corazón constituyen la primera causa de muerte con un total de 25 684 defunciones en 2018 (tasa de 228,2 por cada 100 000 habitantes) y que, de estas, 4 404 se debieron a la Hipertensión Arterial Sistémica (HTA), la cual presentó en dicho año una prevalencia de 225,2 por cada 1000 habitantes.7 Teniendo en cuenta esta información es lógico que varios investigadores como Naranjo-Domínguez, et al,8) hayan mostrado su preocupación por el tema.
El objetivo de la presente investigación es identificar la relación existente entre la COVID-19 y la Hipertensión Arterial.
Material y Métodos
Se realizó una revisión bibliográfica entre el 17 y el 23 de marzo de 2020.
Se realizó la búsqueda de referencias en las bases de datos bibliográficas Pubmed/Medline, ScienceDirect, y SciELO, utilizando el buscador Google Académico.
Para la recuperación de la información se aplicó una estrategia de búsqueda utilizando las palabras clave y conectores COVID-19 AND Hypertension; SARS-CoV 2 AND Hypertension; 2019-nCOV AND Hipertensión; SARS AND Hypertension; y coronavirus AND Hypertension (filtrado por relevancia).
Además, se utilizó literatura de consulta obligada en la especialidad de Cardiología e información de sitios web oficiales gubernamentales, de la Organización Mundial de la Salud y la Organización Panamericana de la Salud y sociedades científicas.
Para el desarrollo de la presente investigación se seleccionaron finalmente un total de 33 fuentes bibliográficas en idioma inglés y español.
Desarrollo
El 12 de diciembre de 2019 aparece una nueva enfermedad infectocontagiosa respiratoria en Wuhan, provincia de China.9 Un grupo inicial de casos fue relacionado con un mercado de mariscos en Huanan, producto del contacto de individuos con los animales vendidos en el mercado. Posteriormente, se observó que la transmisión hombre-hombre también ocurría, lo cual ocasionó que la enfermedad se expandiera rápidamente por toda China.10
En estos pacientes se aisló un nuevo virus muy relacionado con el SARS-Cov que fue denominado como SARS-CoV 2, el cual se plantea como agente etiológico de esta nueva infección respiratoria. Según investigaciones realizadas, los murciélagos son los reservorios del progenitor de este virus. Aunque existen reportes de que ha sido aislado en otros animales.11
Los coronavirus son virus ARN monocatenarios, pertenecientes a la familia Coronaviridae . Esta familia se divide en dos grupos Coronavirinae y Torovirinae. Su nombre se debe a que al ser observado al microscopio electrónico se puede constatar la presencia de proyecciones proteicas que le dan el aspecto de corona.1
Por mucho tiempo, los coronavirus fueron considerados como patógenos benignos. Hasta que, en 2002, en la provincia de Guandong, al sur de China ocurrió un brote de síndrome respiratorio agudo grave (SARS), que posteriormente se extendió al resto del mundo. Se demostró que fue producido por un coronavirus, que se denominó SARS-CoV, el cual ocasionaba neumonías atípicas con una letalidad de 10 %. Debido a la alta morbilidad y mortalidad asociada con el brote de SARS se comenzaron estudios sobre esta familia de virus, que permitió la posterior la identificación de nuevos coronavirus como el MERS-CoV, causante del Síndrome Respiratorio Agudo Severo del oriente medio cuyo hospedero natural son los camellos, con posterior transmisión interhumana.1
La COVID-19 aparece posterior a un período de incubación aproximadamente de 5.2 días. El período entre la aparición de los síntomas y la muerte va desde los 6 a los 41 días con una media de 14 días. Este período depende de la edad del paciente y el estado del sistema inmunológico.12
Los síntomas más frecuentes de la COVID-19 son: fiebre, tos y fatiga; otros síntomas puede ser producción de secreciones, cefalea, hemoptisis, diarrea, disnea, dolor de garganta y pueden llegar a formas graves como el Síndrome de Distres Respiratorio Agudo (SDRA).12
Wan, et al.,13 en enero de 2020 publicaron un artículo en el cual hacen referencia a la asociación entre la enzima conversora de angiotensina (ECA) y la fisiopatología de la afección por SARS-CoV 2.
Los coronavirus se unen a sus células diana a través de una proteína espícula (S), cuya unidad de superficie S1 se acopla a la ECA 2 como receptor y de esta manera entra a la célula. Este mecanismo, el cual fue descrito anteriormente en el virus SARS-CoV se estima es el mismo utilizado por el SARS-CoV 2.10
La ECA 2 tiene 2 formas: una soluble circulante y otra forma completa predominante en los pneumocitos tipo 2. Esta forma completa contiene un dominio estructural transmembrana al cual se une la proteína espícula S del SARS-Cov 2.14
Fang, et al,15) en una editorial publicada en Lancet, basado en lo expuesto anteriormente y en que la expresión de ECA 2 es mayor en pacientes en tratamiento con inhibidores de la enzima conversora de angiotensina (IECA) y/o antagonistas de los receptores de angiotensina (ARA) y a que esta expresión aumentada proporciona más receptores potenciales al SARS-CoV 2 plantean la hipótesis de que los pacientes hipertensos o con otras afecciones cardiovasculares que requieren tratamiento con IECA/ARA tienen un mayor riesgo de desarrollar formas severas de COVID-19.
La renina es una enzima que se almacena de forma inactiva como prorrenina en las células yuxtaglomerulares de los riñones, y ante caídas de tensión arterial se produce la liberación de renina que actúa sobre una globulina denominada angiotensinógeno que da como resultado la producción de angiotensina 1, que posee ligeras propiedades vasoconstrictoras, insuficientes para alterar de manera significativa la función circulatoria. La ECA es una enzima presente en los pulmones y en menor medida en el corazón y la vasculatura sistémica que se encarga de la conversión de angiotensina I en el octapéptido con actividad biológica angiotensina II al escindirle 2 aminoácidos, además de intervenir en la degradación de las bradiquininas. La angiotensina II es un potente vasoconstrictor que modifica a través de dos mecanismos la tensión arterial; el primero de ellos por la intensa actividad vasoconstrictora sobre las arteriolas que produce aumento de la resistencia vascular periférica y el segundo, a través de la retención directa de sal y agua por los riñones o a partir de la secreción de aldosterona por las glándulas suprarrenales, lo que produce a largo plazo inflamación vascular y remodelado cardiaco.16,17
Existen 2 tipos principales de receptores de angiotensina: los ATI 1, distribuidos en los vasos sanguíneos renales, las glándulas suprarrenales, el corazón, el hígado y el encéfalo responsables de la mayoría de los efectos hipertensivos de la angiotensina II, por tanto, constituyen un importante blanco terapéutico en el tratamiento de la hipertensión arterial y la progresión de las enfermedades cardiovasculares .Mientras los receptores ATI 2 se encuentran en el feto ,el útero, ovarios, glándulas suprarrenales y vasculatura y se le atribuyen efectos vasodilatadores aunque no bien estudiados en seres humanos.17
En la actualidad, las Guías de Práctica Clínica recomiendan el tratamiento combinado para la mayoría de los pacientes hipertensos a partir de la evidencia científica recogida en numerosos ensayos clínicos y meta-análisis. Existe un consenso generalizado entre las sociedades cardiológicas sobre el beneficio absoluto de los fármacos IECA y/o de los fármacos ARA en la reducción de las cifras de tensión arterial y eventos cardiovasculares y cerebrovasculares mayores a largo plazo, ya sea en combinación con un bloqueador de los canales de calcio o un diurético, así como en el tratamiento de la insuficiencia cardiaca.18,19,20,21
Ejemplo de esto es el estudio ACCOMPLISH, el cual evaluó la combinación de IECA y bloqueadores de calcio en hipertensos con factores de riesgo y se obtuvo una disminución de 21 % del riesgo cardiovascular total.22
El estudio LIFE de 2002 evaluó la combinación de un ARA y un diurético en comparación con un betabloqueador y un diurético en pacientes hipertensos con hipertrofia del ventrículo izquierdo y arrojó una reducción de 26 % del riesgo de accidente cerebrovascular.23
A causa de lo anteriormente expresado, es evidente que los IECA y ARA ofrecen un considerable beneficio absoluto a los pacientes hipertensos que pone en duda cualquier riesgo no significativo que pudieran ocasionar.
A pesar de la teoría fisiopatológica que fundamenta la relación entre la ECA 2 y el SARS-Cov 2, hasta la fecha no existen estudios que relacionen de forma estadísticamente significativa el consumo de IECA o ARA con un curso evolutivo desfavorable de COVID-19. Sin embargo, sí se ha evidenciado la relación entre la HTA como patología de base y las complicaciones en pacientes con COVID-19 como se verá a continuación. Es válido aclarar que no todos los pacientes hipertensos consumen IECA o ARA, pues existen otros antihipertensivos de primera línea. Por tanto, esta asociación puede responder a otras causas o covariables y no necesariamente a dicha teoría.
En una cohorte retrospectiva, llevada a cabo por Zhou, et al.24 con 191 individuos que padecieron COVID-19 de Wuhan, China, la HTA se asoció de forma estadística significativa con el desenlace fatal (OR 3,05; 95 % IC 1,57-5,92; p = 0,001), pero este resultado no se repitió en el análisis multivariado, por lo cual podría estar influenciado por otras covariables.
Otro estudio chino con 1 099 pacientes arrojó que 23,7 % de los individuos que presentaron formas severas de la enfermedad tenían antecedente de HTA, mientras que en los que no desarrollaron cuadros graves la HTA estuvo presente en 13,4 %. La edad media también fue mayor en el subgrupo con evolución desfavorable (52 vs. 45), así como el antecedente de DM (16,2 % vs. 5,7 %) y de Cardiopatía Isquémica (5,8 % vs. 1,8 %).25
Un reciente meta-análisis con 19 estudios y 656 individuos, arrojó que la HTA (presente en 18,6 % de los individuos) se asoció con COVID-19 de forma significativa (p<0,001). La presencia de otras patologías cardiovasculares (14,6 %; p<0,001) y la edad (media 51.97 años; p<0,001) también arrojaron asociación en el análisis.26
Una revisión bibliográfica llevada a cabo por Lai, et al,27 concluyó que la evolución desfavorable de pacientes con COVID-19 es más probable en ancianos o en quienes padecen comorbilidades tales como la HTA, otras afecciones cardiovasculares y la Diabetes Mellitus.
Una investigación realizada en Wuhan, China, epicentro inicial de la pandemia, estudió a 140 individuos con COVID-19 y arrojó una mayor prevalencia de hipertensión arterial en pacientes que desarrollaron formas graves respecto a los de un mejor curso evolutivo, pero sin esto traducirse en significación estadística a diferencia de otras variables como la edad (64 vs 51, p<0,01).28 Este resultado pone en duda si la relación entre el antecedente de HTA y la evolución desfavorable en el curso del COVID-19 pueda deberse a la mayor prevalencia de las afecciones cardiovasculares a mayor edad.
Un estudio publicado en JAMA con 201 afectados por COVID-19, arrojó asociación estadística significativa entre la HTA y el desarrollo de SDRA (HR 1,82; 95 % IC: 1,13-2,95; p=0,01). Otras variables como la DM y la edad mostraron asociación estadísticamente muy significativa con esta complicación.29
Yang, et al, realizaron un meta-análisis que incluyó a 46 248 pacientes, el cual arrojó que la hipertensión se asocia con las formas severas de COVID-19 (OR 2,36; 95 % IC: 1,46-3,83). El antecedente de otras afecciones cardiovasculares o patologías respiratorias crónicas mostro similar asociación en el análisis.30
La tabla muestra el porcentaje de hipertensos en las diferentes series de COVID-19 revisadas, en base a su evolución. En esta se observa la clara relación entre este antecedente cardiovascular y el curso evolutivo desfavorable en pacientes con COVID-19, aunque en algunos de estas, esta relación no es tan clara o pudiera, a juicio de los autores del presente artículo, estar influenciada por otras covariables como la presencia de otras afecciones cardiovasculares de base, el hábito tabáquico, la DM y la edad, los cuales es conocido que se relacionan con ambas patologías.
Tabla Porcentaje de hipertensos en las diferentes series de COVID-19 en base a su evolución24,25,26,28,29,30
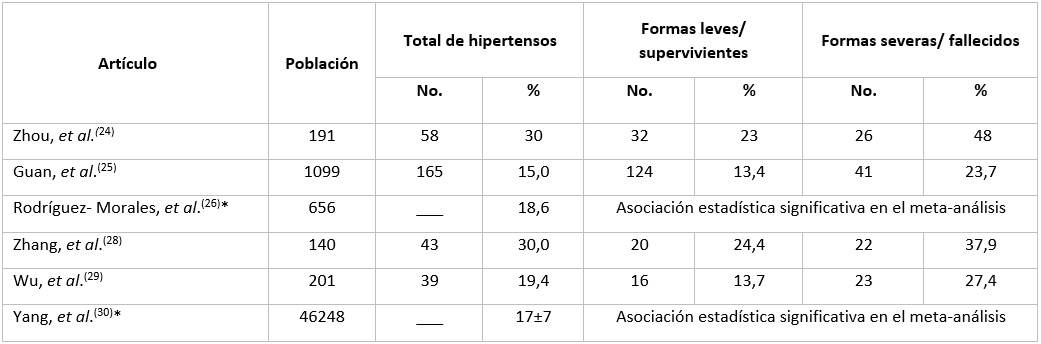
*Meta-análisis
A pesar de lo anteriormente planteado, al realizar una búsqueda extensa de la bibliografía no se encuentra evidencia científica que ampare la suspensión del tratamiento con IECA/ARA en pacientes hipertensos con COVID-19. Teniendo en cuenta los potenciales beneficios brindados por estos fármacos, y a pesar del costo que acarrea el elevado consumo de IECA,31 los autores del presente artículo, en concordancia con los expertos de la Sociedad Europea de Cardiología y la Asociación Americana del Corazón, recomiendan mantener el tratamiento con estos fármacos hasta que salgan nuevos estudios a la luz sobre el tema.32,33
Conclusiones
La enzima conversora de angiotensina actúa como receptor del SARS-CoV 2 propiciando su entrada a sus células diana. Los individuos hipertensos presentan un curso evolutivo más desfavorable de la afección por este virus. No es aconsejable la suspensión del tratamiento con inhibidores de la enzima conversora de angiotensina o antagonistas del receptor de angiotensina en paciente con COVID-19 y antecedente de Hipertensión Arterial debido a los beneficios cardiovasculares que estos brindan y, a la falta de evidencia que demuestre la asociación entre estos fármacos y una evolución desfavorable.














