Introducción
La COVID-19, enfermedad respiratoria aguda causada por el Coronavirus SARS-CoV-2, emergió en diciembre de 2019 en un mercado en Wuhan, provincia Hubei, China, y se ha convertido rápidamente en una pandemia que afecta a la inmensa mayoría de los países del mundo.1 La evidencia disponible indica que el SARS-CoV-2 tuvo su origen en procesos de selección natural.2 La significativa transmisibilidad de este nuevo Coronavirus y la elevada mortalidad asociada a la COVID-19, además de la carencia de tratamiento curativo, han convertido a esta enfermedad en un serio problema de salud a nivel mundial.3 Hasta el 4 de mayo de 2020, se había reportado 184 países afectados, con 3 435 894 casos confirmados y 239 604 fallecimientos.4
Los síntomas más comúnmente reportados de la COVID-19, son fiebre, tos seca, mialgia, fatiga y disnea. Otros síntomas asociados a la enfermedad son cefaleas, diarreas y hemoptisis.3 Aunque el conjunto de síntomas característicos de la COVID-19 no ha sido completamente definido, se conoce que la presentación clínica es muy variable, desde formas ligeras hasta graves. De hecho, se ha reportado que 25,9 % de los pacientes con COVID-19 requiere admisión en Unidades de Cuidados Intensivos, y el 20,1 % desarrolla el Síndrome de Distrés Respiratorio Agudo,5 como expresión de formas graves de la enfermedad.
Se ha reportado que la gravedad de la presentación clínica de la COVID-19 depende de varios factores genéticos y no genéticos de relevancia biomédica. Así, se han identificado polimorfismos en los genes ACE2 y TMPRSS2, con potenciales repercusiones sobre la estructura y función, o sobre los niveles de expresión de la enzima convertidora de angiotensina 2 (ACE2) o la serina proteasa celular de transmembrana 2 (TMPRSS2), asociados a la variabilidad clínica de la enfermedad.6,7 Por otra parte, las formas graves de la COVID-19 se han asociado a la edad avanzada,8 género masculino,9 y presencia de comorbilidades.10
En particular, varias investigaciones han aportado evidencias de asociación entre las formas graves de la COVID-19 y la presencia de antecedentes patológicos personales de hipertensión, enfermedad cardiovascular, diabetes, enfermedades respiratoria, renal o hepática crónicas, inmunodeficiencias y el hábito de fumar.10,11 La identificación de comorbilidades asociadas a la presentación clínica grave de la COVID-19 es de importancia para el adecuado abordaje terapéutico de los pacientes afectados, y para el desarrollo de estrategias de salud orientadas a la prevención y tratamiento de complicaciones médicas en el contexto de esta enfermedad.
Aun cuando existen varios reportes que vinculan la ocurrencia de comorbilidades a presentaciones graves de la COVID-19, la literatura relativa a este tema se encuentra dispersa o poco sistematizada, y limitada por el relativamente pequeño número de pacientes investigados en los estudios individuales. En consecuencia, el objetivo de la presente revisión sistemática y meta-análisis es evaluar el riesgo de la COVID-19 con presentación clínica grave en pacientes con comorbilidades.
Material y Métodos
Estrategia de búsqueda de información
Fueron consultadas las bases de datos PubMed, EBSCO, Clinicalkey, Scopus, Embase y HighWire, en busca de artículos publicados hasta el 20 de marzo de 2020. Fueron utilizados los siguientes criterios de búsqueda, diseñados a partir de términos incluidos en el tesauro DeCs (http://www.decs.bvs.br), o de sus equivalentes en inglés incluidos en el tesauro MeSH (http://www.meshb.nlm.nih.gov): [COVID-19 AND Características clínicas] OR, [COVID-19 AND Comorbilidades] OR, [SARS-CoV-2 AND Comorbilidades] OR, [2019-nCoV AND Comorbilidades] OR, [2019 novel coronavirus AND Comorbilidades] OR, [COVID-19 AND Gravedad clínica AND Comorbilidades] OR, [SARS-CoV-2 AND Gravedad clínica AND Comorbilidades] OR, [2019-nCoV AND Gravedad clínica AND Comorbilidades] OR, [2019 novel coronavirus AND Gravedad clínica AND Comorbilidades].
Fueron realizadas búsquedas adicionales de información en las listas de referencias bibliográficas de los artículos incluidos en el estudio para evitar la pérdida de información relevante. También se obtuvo información de los portales web de la Organización Mundial de la Salud (http://www.who.int), y de los Centros para la Prevención y Control de Enfermedades (http://www.cdc.gov).
Criterios de inclusión y exclusión
Fueron incluidos todos los artículos encontrados correspondientes a estudios observacionales, que aportaran información sobre la asociación entre la gravedad de la presentación clínica de la COVID-19 y comorbilidades, en pacientes diagnosticados por medio de PCR en tiempo real. Se excluyeron los artículos que duplicaban información contenida en estudios más extensos o que consistían en revisiones, reportes de casos o cartas al editor. También se excluyeron los artículos que contenían información incompleta o imprecisa.
Extracción de datos y evaluación de la calidad de los artículos identificados
La literatura fue pesquisada y evaluada de modo independiente por dos autores, Plasencia-Urizarri y Aguilera-Rodríguez. Las inconsistencias fueron resueltas por un tercer investigador, Almaguer-Mederos o por consenso entre los autores. Se obtuvo información relativa a las siguientes variables: autor principal y fecha de los artículos, edad, género, presentación clínica y presencia de hipertensión, enfermedad cardiovascular, diabetes, hábito de fumar, enfermedad respiratoria crónica, enfermedad renal crónica, enfermedad hepática crónica o inmunodeficiencias. La presentación clínica fue definida como grave (el paciente requirió admisión en una Unidad de Cuidados Intensivos o ventilación mecánica o falleció), o no grave. Todos los artículos incluidos fueron evaluados por medio de la Escala Newcastle-Ottawa para estudios no aleatorizados. Esta escala evalúa tres dimensiones (selección, comparabilidad y exposición) para un máximo posible de nueve puntos; a cada estudio le puede ser otorgado un máximo de un asterisco por cada ítem en las dimensiones de selección (cuatro ítems) y exposición (tres ítems) y un máximo de dos asteriscos para la dimensión de comparabilidad.12
Las limitaciones de este estudio derivan esencialmente de la dificultad de evaluar varios artículos a texto completo por haber sido publicados en el idioma chino (en estos casos solamente fueron evaluados los resúmenes en inglés) o la imposibilidad de acceder a artículos que no permiten la consulta gratuita de sus contenidos.
Análisis estadístico
Se empleó la razón de probabilidades con un intervalo de confianza de 95 %, para evaluar la asociación entre la gravedad clínica de la COVID-19 y la presencia de comorbilidades. La estimación de los efectos globales de los estudios incluidos se obtuvo por medio de modelos de efectos fijos (Método de Mantel-Haenszel) o por medio de modelos de efectos aleatorios en casos con significativa heterogeneidad entre los estudios. La heterogeneidad de los estudios fue evaluada por medio de la prueba Q de Cochran (Chi-cuadrado) y del estadígrafo I2 (I2 de <25 %, 25-75 % y >75 % representó magnitudes de heterogeneidad baja, moderada y elevada, respectivamente). La elección del modelo apropiado a utilizar en cada caso se basó en el análisis de los estudios de heterogeneidad; el modelo de efectos fijos fue empleado cuando I2≤ 50 %, mientras que el modelo de efectos aleatorios fue usado cuando I2 >50 %. Se empleó la prueba de regresión de Egger para evaluar la ocurrencia de sesgos de publicación. La significación estadística fue definida como p<0,05. Todos los análisis estadísticos fueron realizados con el software Epidat (versión 3.1).13
Resultados
Características de los estudios incluidos
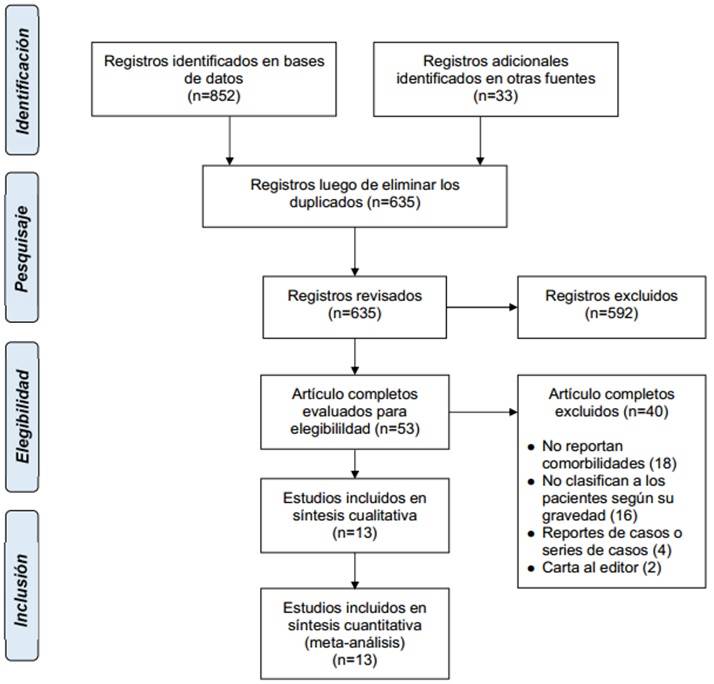
En el transcurso de la búsqueda inicial, se identificaron 885 artículos en diferentes bases de datos. Después de leer el título y resumen, 250 artículos fueron eliminados por ser duplicados encontrados en diferentes bases de datos. Una vez evaluados los artículos completos, fueron excluidos 592 por contener información que no se corresponde con los objetivos del estudio. Eventualmente, 13 artículos (10,11,14,15,16,17,18,19,20,21,22,23,24 cumplieron con los criterios de inclusión y exclusión predeterminados, aunque en algunos de estos artículos no se reporta toda la información requerida. En la figura 1 se muestran los detalles del proceso de búsqueda de información.
La aplicación de la Escala Newcastle-Ottawa permitió corroborar la calidad metodológica de los 13 artículos incluidos en el meta-análisis, con puntuaciones totales que variaron entre seis y nueve puntos. (Tabla 1).
Tabla 1 Evaluación de la calidad de los artículos incluidos en el estudio por medio de la Escala Newcastle-Ottawa

*Cada asterisco representa el marcaje de los ítems especificados para cada una de las dimensiones de la escala, según la valoración hecha por los autores.
En la tabla 2 se muestran las características de los estudios incluidos en el meta-análisis. Para el análisis fue usada información correspondiente a 123 507 pacientes con la COVID-19, con edades que variaron entre 25 y 87 años.
Tabla 2 Principales características de los artículos incluidos en el estudio
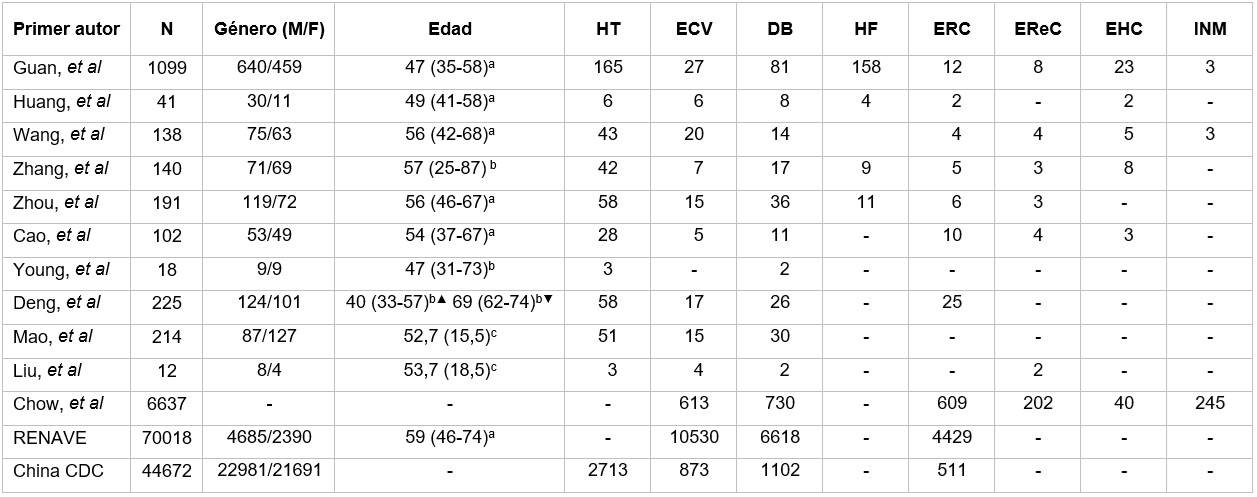
HT: hipertensión; ECV: enfermedad cardiovascular; DB: diabetes; HF: hábito de fumar; ERC: enfermedad respiratoria crónica; EReC: enfermedad renal crónica; EHC: enfermedad hepática crónica;
INM: inmunodeficiencias; a : mediana (rango intercuartil); b : mediana (rango); c : media (desviación estándar); ▲ : grupo de recuperados; ▼ : grupo de fallecidos.
Asociación de comorbilidades con la gravedad clínica de la COVID-19
Hipertensión arterial
Los resultados se obtuvieron a partir del análisis de 11 estudios. La heterogeneidad entre los estudios fue moderada (I2=40 %) y no significativa ((2=16,59; p=0,08). En consecuencia, se empleó el modelo de efectos fijos para la estimación del efecto global. Se obtuvo un riesgo incrementado de una presentación clínica grave en aquellos pacientes que padecían de hipertensión arterial, con un efecto global de 4,05 (IC 95 %: 3,45-4,74; p<0,001) (Figura 2-A). Adicionalmente, no se obtuvieron evidencias de la ocurrencia de sesgos de publicación (t=-1,49; p=0,17).
Enfermedad cardiovascular
Por medio del análisis de 12 estudios, se obtuvo un índice I2 de 62 %, mientras que el ji-cuadrado fue de 29,06 (p=0,002); en consecuencia, se empleó el modelo de efectos aleatorios para la estimación del efecto global. Se observó que pacientes con enfermedad cardiovascular, tienen un riesgo global de 4,39 (IC 95 %: 3,29-5,87; p<0,001) de padecer la COVID-19 con presentación grave (Figura 2-B). Por otra parte, no se obtuvieron evidencias de la ocurrencia de sesgos de publicación (t=0,05; p=0,96).
Diabetes mellitus
El presente meta-análisis basado en la evaluación de 13 estudios, produjo un índice I2 de 59 % y un Chi-cuadrado de 29,18 (p=0,004), indicando que hubo una significativa heterogeneidad entre estos estudios. Por esta razón, se empleó el modelo de efectos aleatorios para la estimación del efecto global. Se obtuvo un riesgo global de 3,53 (IC 95%: 2,79-4,47; p<0,001) de padecer la COVID-19 con presentación grave, en pacientes con Diabetes Mellitus (Figura 2-C). También se comprobó que no existen sesgos de publicación (t=-0,17; p=0,87).
Inmunodeficiencias
Por medio de la evaluación de tres estudios, se obtuvo que pacientes con inmunodeficiencias tienen un riesgo global de 2,90 (IC 95 %: 2,06-4,09) de padecer la COVID-19 con presentación grave (Figura 2-D). No se obtuvieron evidencias de la ocurrencia de heterogeneidad entre los estudios analizados (I2~0 %; (2= 1,13; p=0,57). Tampoco se obtuvieron evidencias de sesgos de publicación (t=0,17; p=0,89).
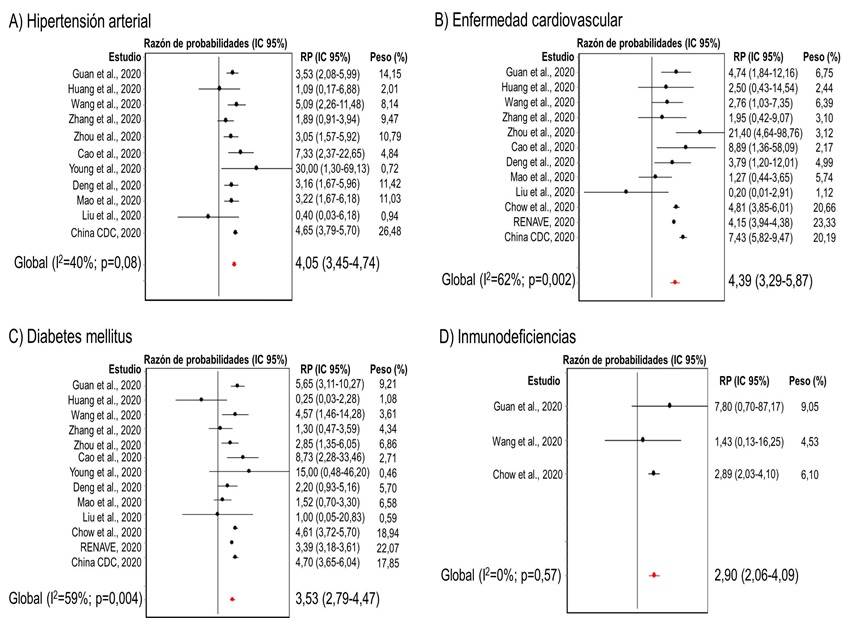
Fig. 2 Riesgo de la COVID-19 con presentación grave en pacientes con hipertensión arterial (A), enfermedad cardiovascular (B), Diabetes Mellitus (C) e inmunodeficiencias (D).
Enfermedad respiratoria crónica
A partir de la evaluación de 10 estudios se demostró la existencia de una heterogeneidad moderada y no significativa entre los mismos (I2=41 %; (2= 15,16; p=0,09). El empleo del modelo de efectos fijos produjo un riesgo global de 2,73 (IC 95 %: 2,55-2,94; p<0,001) de padecer la COVID-19 con presentación grave, en pacientes con historia de enfermedad respiratoria crónica (Figura 3-A). En todos los casos el riesgo fue mayor que 2,30. Además, se obtuvieron evidencias de la ocurrencia de sesgos de publicación (t=3,20; p=0,013).
Hábito de fumar
Por medio de la evaluación de cuatro estudios, se obtuvo un índice I2 de aproximadamente cero por ciento, mientras que el Chi-cuadrado fue de 2,75 (p=0,43), indicando que hubo una heterogeneidad pequeña y no significativa entre los estudios incluidos en este análisis. En consecuencia, se empleó el modelo de efectos fijos para la estimación del efecto global. Se obtuvo que pacientes con hábito de fumar tienen un riesgo global de 2,87 (IC 95 %: 1,81-4,54; p<0,001) de padecer la COVID-19 con presentación grave (Figura 3-B). Adicionalmente, no se obtuvieron evidencias de la ocurrencia de sesgos de publicación (t=-2,13; p=0,17).
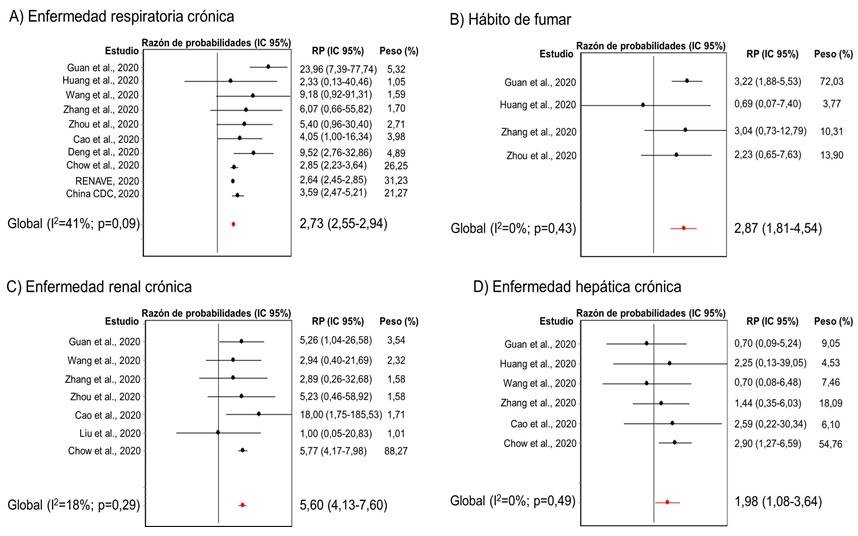
Fig. 3 Riesgo de COVID-19 con presentación grave en pacientes con enfermedad respiratoria crónica (A), hábito de fumar (B), enfermedad renal crónica (C), enfermedad hepática crónica (D).
Enfermedad renal crónica
De la evaluación de siete estudios se obtuvo una heterogeneidad moderada y no significativa entre los mismos (I2=18 %; (2= 7,35; p=0,29). La aplicación del modelo de efectos fijos produjo un riesgo global de 5,60 (IC 95 %: 4,13-7,60; p<0,001) de padecer la COVID-19 con presentación grave, en pacientes con historia de enfermedad renal crónica (Figura 3-C). No se obtuvieron evidencias de la ocurrencia de sesgos de publicación (t=-0,89; p=0,41).
Enfermedad hepática crónica
Del presente meta-análisis realizado por medio de la evaluación de seis estudios, se obtuvo un índice I2 de aproximadamente cero por ciento, y un Chi-cuadrado de 4,39 (p=0,49), indicando que no hubo heterogeneidad entre estos estudios. La aplicación del modelo de efectos fijos produjo un riesgo global de 1,98 (IC 95 %: 1,08-3,64; p=0,04) de padecer la COVID-19 con presentación grave, en pacientes con historia de enfermedad hepática crónica (Figura 3-D). Adicionalmente, se comprobó que no existen sesgos de publicación (t=-1,62; p=0,18).
Discusión
La COVID-19 es una enfermedad infecciosa emergente causada por el coronavirus SARS-CoV-2, que en el transcurso de uno a tres meses se convirtió en una pandemia que afecta a la inmensa mayoría de los países del mundo, y que en consecuencia fue declarada por la Organización Mundial de la Salud como una emergencia internacional en Salud Pública.1,3 El contagio de grupos familiares y trabajadores de la salud en contacto con pacientes enfermos ha demostrado la ocurrencia de transmisión humano a humano del SARS-CoV-2, lo que unido a su transmisión asintomática y presintomática, y a su largo periodo de incubación (de tres a 14 días), complejizan la dinámica de la COVID-19 a nivel poblacional. Adicionalmente, debido a que el SARS-CoV-2 es un patógeno recientemente identificado, con el cual los humanos no habían tenido contacto previo, no existe inmunidad natural a este virus en las poblaciones humanas. Tampoco existe ninguna estrategia terapéutica definitiva para la disminución o erradicación de la transmisión del SARS-CoV-2.1,25
Aun cuando se ha avanzado en el conocimiento de la epidemiología, clínica y terapéutica de la COVID-19, queda mucho por dilucidar. En el orden epidemiológico resulta de importancia esclarecer cuán transmisible y patogénico es el SARS-CoV-2 en su propagación terciaria y cuaternaria, el papel de la transmisión asintomática y presintomática y la ruta fecal-oral en la propagación del SARS-CoV-2, y si este virus se hará endémico con fluctuación estacionaria como ocurre con el virus de la influenza y otros coronavirus.26,27 En la dimensión terapéutica es imprescindible desarrollar vacunas específicas para la prevención y erradicación del SARS-CoV-2, y opciones para el tratamiento efectivo de los pacientes con la enfermedad.26 Mientras tanto, resulta de importancia profundizar en el conocimiento del modo en que los pacientes responden a la COVID-19, y cómo la ocurrencia de comorbilidades condicionan esta respuesta.27 En particular, el esclarecimiento del vínculo entre comorbilidades y la gravedad clínica de la enfermedad, tiene implicaciones para la caracterización de la fisiopatología de la COVID-19 y para el desarrollo de estrategias terapéuticas efectivas.
De acuerdo con el presente meta-análisis, la enfermedad renal crónica, la enfermedad cardiovascular, la hipertensión y la diabetes están entre las comorbilidades que mayor riesgo implican para una presentación clínica grave en pacientes con la COVID-19, con incrementos de más de 3,5 veces en el riesgo. Mientras tanto, las inmunodeficiencias, hábito de fumar, enfermedad respiratoria crónica y enfermedad hepática crónica se asocian a un incremento de aproximadamente dos a tres veces en el riesgo de una presentación clínica grave. La importancia clínica relativa de tales comorbilidades en el contexto de este estudio, pudiera depender del nivel de evidencia disponible en cada caso. En particular, la importancia relativa del hábito de fumar y las inmunodeficiencias podría haber sido subestimada, dado que los efectos globales obtenidos para estas comorbilidades se basan solamente en cuatro y tres estudios independientes, respectivamente.
De modo significativo, la asociación de comorbilidades con la gravedad de la presentación clínica también ha sido reportada para otras enfermedades respiratorias humanas causadas por coronavirus como la influenza,28,29 el Síndrome Respiratorio Severo Agudo (SARS-CoV)30 y el Síndrome Respiratorio del Oriente Medio (MERS-CoV).31,32 En particular, el SARS-CoV-2 y el SARS-CoV tienen una identidad de secuencias de ~79 % a nivel nucleotídico, y pertenecen al mismo género (Betacoronavirus) y subgénero (Sarbecovirus) de coronavirus,33 por lo que pudieran tener similares propiedades patogénicas. Estas observaciones sugieren que las comorbilidades antes mencionadas, pudieran ser de relevancia fisiopatológica para enfermedades respiratorias humanas causadas por coronavirus y, en particular, para la COVID-19.
Se ha demostrado que tanto el SARS-CoV como el SARS-CoV-2 utilizan la enzima convertidora de angiotensina 2 (ACE2, por sus siglas en inglés) como receptor para facilitar su entrada en las células diana.34,35 ACE2 es una carboxipeptidasa que cataliza la conversión de angiotensina 2 en angiotensina 1-7 -mediador químico con efecto vasodilatador-, y que como tal constituye un modulador clave del sistema renina-angiotensina (SRA).36 ACE2 tiene un amplio patrón de expresión en el organismo, que incluye las células alveolares AT2 (la diana celular principal del SARS-CoV-2), miocardio, colangiocitos hepáticos, páncreas, colonocitos en el colon, queratinocitos esofágicos, células EC en el íleon y recto, células epiteliales en el estómago y túbulos proximales en los riñones,37,38 lo que en gran medida se corresponde con el extenso espectro de manifestaciones clínicas de la enfermedad.
El amplio patrón de expresión de ACE2 también tiene correspondencia con la fisiopatología de las comorbilidades asociadas a presentaciones clínicas graves de la COVID-19. De hecho, la sub-expresión de ACE2 se ha asociado a la ocurrencia de enfermedad renal crónica, enfermedad cardiovascular, hipertensión arterial y enfermedad respiratoria crónica.39 Adicionalmente, la Diabetes Mellitus fue causalmente asociada a un incremento en la expresión de ACE2 en los pulmones,40 lo que podría implicar la facilitación del proceso de unión entre el SARS-CoV2 y las células alveolares AT2. Mientras tanto, se ha comprobado que la infección con SARS-CoV reduce la expresión de ACE2 en los pulmones,41 lo que también pudiera resultar cierto para el SARS-CoV2. De modo significativo, se han obtenido evidencias clínicas preliminares que sugieren que la administración de inhibidores del sistema renina-angiotensina mejora las manifestaciones clínicas de pacientes con COVID-19 e hipertensión.42 De conjunto, estas evidencias destacan la relevancia del SRA en la fisiopatología y terapéutica de la COVID-19.
Además de la significación potencial de los mecanismos mediados por ACE2/SRA en la explicación de la asociación entre la ocurrencia de comorbilidades y la gravedad clínica de la COVID-19, es de importancia señalar que las enfermedades crónicas comparten varias características con las enfermedades infecciosas, incluyendo la manifestación de un estado pro-inflamatorio y la atenuación de la respuesta inmune innata.43 De hecho, varias enfermedades como la hipertensión, enfermedad cardiovascular, diabetes, enfermedad respiratoria, renal y hepática crónicas, se han asociado al incremento en los niveles de citoquinas pro-inflamatorias como IL-6, IL-17 y TNFα, entre otras.44,45,46,47) De modo significativo, la mayoría de los pacientes con la COVID-19 grave tienen niveles séricos sustancialmente elevados de citoquinas pro-inflamatorias efectoras como IL-6, IL-1β, IL-2, IL-8, IL-17, G-CSF, MG-CSF y TNFα, y quimioquinas como IP10, MCP1, MIP1α, lo que se ha denominado “tormenta de citoquinas”.48,49 Este estado pro-inflamatorio pudiera conducir a daño tisular en pulmones, corazón, hígado, páncreas y riñones, a fallo respiratorio o multiorgánico, lo que cobraría especial relevancia en pacientes con la COVID-19 y enfermedades crónicas subyacentes ligadas a procesos pro-inflamatorios. La ocurrencia de tales alteraciones inmunopatológicas en la COVID-19 tiene importantes implicaciones para el abordaje clínico de los pacientes y para la identificación de alternativas terapéuticas.48
Por otra parte, la asociación entre el hábito de fumar y la gravedad clínica de la COVID-19 es un tema polémico, dada la inconsistencia en las evidencias epidemiológicas disponibles. Inicialmente se reportó una expresión incrementada en ACE2 a nivel de ARN en el epitelio de las vías respiratorias, en pacientes con enfermedad pulmonar obstructiva crónica o con hábito de fumar. Sobre la base de este resultado y el papel de ACE2 como receptor del SARS-CoV-2, se propuso al hábito de fumar como factor de riesgo para la COVID-19.50 Sin embargo, varios estudios de corte epidemiológico muestran que no existe asociación entre el hábito de fumar y la gravedad clínica de la COVID-19,14,51,52 aunque una reciente revisión sistemática concluyó que el hábito de fumar es un factor de riesgo potencial para la COVID-19 con presentación clínica grave,53 lo que se corresponde con los resultados obtenidos en el presente estudio. De conjunto, la inconsistencia de estos resultados podría deberse a diferencias metodológicas en cuanto a la definición del estatus de fumador o no fumador, o a diferencias sustanciales en el número de pacientes incluidos en los distintos estudios individuales.
Con independencia de que se requieran investigaciones epidemiológicas más extensas, existen evidencias que permiten establecer nexos fisiológicos entre el hábito de fumar y el riesgo de progresión de la COVID-19 hacia estadios clínicos graves. Se conoce que la nicotina estimula al eje ACE/Angiotensina 2/Receptor tipo 1 de angiotensina 2, a la vez que inhibe de modo compensatorio al eje ACE2/Angiotensina 1-7/Receptor Mas, así contribuye al desarrollo de enfermedades pulmonares y cardiovasculares.54 Adicionalmente, varios tipos celulares del sistema respiratorio, incluyendo las células AT2, expresan receptores nicotínicos de acetilcolina, y la nicotina incrementa la expresión o actividad de ACE en los pulmones.54
Conclusiones
La enfermedad renal crónica, la enfermedad cardiovascular, la hipertensión arterial y la Diabetes Mellitus están entre las comorbilidades que mayor riesgo implican para una presentación clínica grave en pacientes con la COVID-19, seguidas en importancia por las inmunodeficiencias, hábito de fumar, enfermedad respiratoria crónica y enfermedad hepática crónica. Estos hallazgos son de importancia para el adecuado abordaje terapéutico de los pacientes afectados y para el desarrollo de estrategias de salud orientadas a la prevención y tratamiento de complicaciones médicas en el contexto de esta enfermedad.