Introducción
En el mundo contemporáneo, el envejecimiento constituye el acontecimiento demográfico más importante desde finales del siglo XX y en el presente siglo.1 Cuba no es la excepción que exhibe un 20,4 % de envejecimiento poblacional con una esperanza de vida al nacer de 78,45 años.2 La evidencia de ello son los cambios crecientes en la morbi-mortalidad que comprometen la atención del anciano y constituye un desafío para la salud pública.3
El envejecimiento tiene implicaciones clínicas y terapéuticas, por una parte, la comorbilidad que se caracteriza por la presencia de dos o más enfermedades crónicas;4 por otra, los cambios farmacocinéticos y farmacodinámicos que predisponen a las prescripciones potencialmente inapropiadas (PPI), definidas como aquellas cuyo riesgo de efectos adversos es mayor que el beneficio clínico. Incluye el uso de fármacos con dosis o duración superior a la óptima, interacciones potenciales y duplicidades terapéuticas. La omisión de medicamentos con indicación establecida también se considera inadecuada.5
Internacionalmente la prevalencia de PPI es elevada, Irlanda alcanza un 36,0 % en personas mayores de 70 años, con un costo estimado de 45 millones de euros anuales.6
La comunidad científica muestra creciente interés por buscar mecanismos para definir la adecuación y calidad de los tratamientos farmacológicos en la población geriátrica; por ello, se desarrollan y aplican diferentes instrumentos para la detección de PPI y los criterios STOPP-START (Screening Tool of Older Person’s potentially inappropriate Prescriptions - Screening Tool to Alert doctors to the Right Treatment) son un ejemplo de ello.7)
La polifarmacia concebida como la presencia de cinco o más fármacos, es un hecho documentado en ancianos cubanos y se atribuye a varios factores de índole socio-sanitario. Sus consecuencias son devastadoras en términos salubristas y económicos, para el paciente y para el sistema de salud.8)
La existencia de PPI en los ancianos cubanos no está suficientemente investigada, no se ha aplicado un instrumento que permita detectarlas y conocer cuáles son los errores más frecuentes que se cometen al prescribir medicamentos por exceso: utilidad de los criterios STOPP o por omisión: utilidad de los criterios START, así como su repercusión en la polifarmacia. No se citan estudios que demuestren que la aplicación de los instrumentos creados para tal propósito se ajuste al contexto y al arsenal terapéutico de Cuba, y por tanto, sean útiles en la pesquisa de prescripciones inapropiadas.
Este problema está presente y es inaplazable su enfrentamiento; ello motivó el diseño de esta investigación que es la primera en el país que utiliza los criterios STOPP-START para la pesquisa de PPI y corrobora la utilidad del instrumento en aras de contribuir a mejorar el manejo fármaco-terapéutico y perfeccionar la atención que demanda y merece el anciano.
El objetivo de este trabajo es identificar posibles prescripciones potencialmente inapropiadas y estimar la influencia de factores biomédicos en la polifarmacia de los ancianos hospitalizados.
Material y Métodos
Se efectuó una investigación cuasi-experimental, longitudinal, en dos etapas: ingreso y egreso, estudio antes-después,9 para ello se aplicaron las secciones de los criterios STOPP-START7 a los tratamientos con los que ingresaron los ancianos y a los tratamientos prescritos al egreso y se estimó la influencia de factores biomédicos sobre la polifarmacia.
La base de datos de esta investigación procede del estudio de 200 ancianos con 60 años y más hospitalizados en el Centro de Investigaciones sobre Longevidad, Envejecimiento y Salud (CITED), cuyos resultados formaron parte de una tesis doctoral defendida en octubre del año 2019.
La selección de la población de estudio se realizó sobre la base de los siguientes criterios de inclusión, exclusión y salida.
Criterios de inclusión:
- Ancianos de edad igual o mayor de 60 años que consintieron en participar en el estudio, una vez que se informaron de los objetivos de la investigación y de las particularidades de esta. En caso de que el paciente tuviera comprometido su estado mental, se consultó con el familiar o cuidador a su cargo.
Criterios de exclusión:
- Ancianos en estadio final de su enfermedad y con alta hospitalaria en las primeras 72 horas.
Criterios de salida:
- Deseo manifiesto del paciente o familiar de abandonar el estudio, solicitud de alta a petición o anciano que adulteró el tratamiento automedicándose.
La muestra se obtuvo mediante el reclutamiento de los pacientes al momento de su ingreso, de acuerdo con el orden de recolección según listados aleatorios preestablecidos por orden de entrada. Esto permitió que la muestra estuviese repartida a lo largo del posible número de personas a ingresar, durante los 12 meses que duró el acopio de los datos.
La estimación del número necesario de pacientes, para un universo infinito con una proporción de polifarmacia similar a 0,50, con una peor proporción de 0,55 y un 95 % de confianza demandó un tamaño muestral conjunto de 200 casos. Se utilizó el software Epidat 3.1 de la Organización Mundial de la Salud (OMS).10
Durante la estadía hospitalaria se realizaron dos mediciones en el mismo paciente (comparaciones de tipo intra-sujeto), una previa a la intervención: al ingreso, y otra posterior al egreso, lo que facilitó realizar comparaciones. La intervención consistió en la valoración geriátrica integral que incluye la evaluación de las esferas biomédica, psicosocial y funcional del anciano. La fuente de información fue la historia clínica geriátrica de cada paciente que permitió registrar los datos en una planilla creada con este fin.
Para la confección final de las tablas, figuras y análisis se utilizó la versión 23 del IBM SPSS (2015). Se emplearon procedimientos y técnicas conformes a la estadística descriptiva e inferencial. Para la descripción de variables continuas se utilizaron las funciones: media y desviaciones estándar y para las variables cualitativas se emplearon las funciones de frecuencia e intervalo de confianza. En el análisis inferencial de datos cualitativos, se aplicaron las funciones estadísticas nominadas Odds Ratio (OR) e intervalo de confianza (IC).
La investigación cumplió con los requisitos éticos establecidos.
RESULTADOS
La Tabla 1 muestra las PPI según las secciones de los criterios STOPP al ingreso y egreso. Se aprecia elevado número de ellas al ingreso y las secciones con mayor frecuencia de errores fueron las correspondientes al sistema nervioso central (24,8 %) y a la sección del sistema cardiovascular (11,0 %).
Tabla 1 Distribución de prescripciones inapropiadas según secciones STOPP al ingreso y egreso
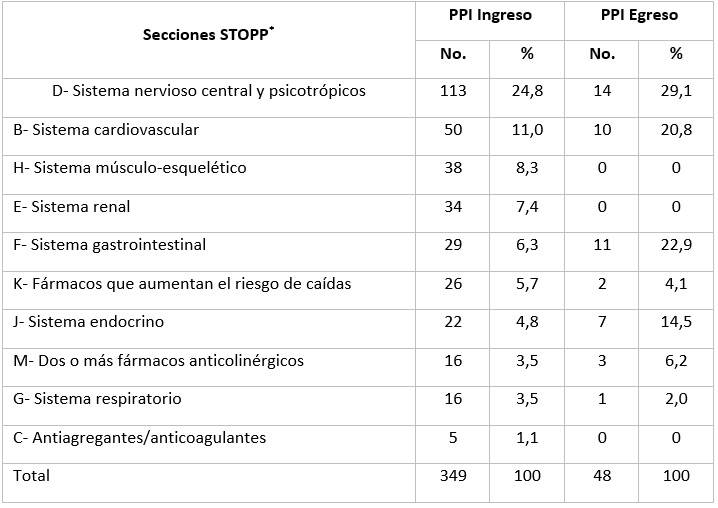
Leyenda: STOPP* Screening Tool of Older Person’s potentially inappropriate Prescriptions
En la Tabla 2 se presentan las PPI según las secciones de los criterios START al ingreso y egreso. Resalta en ambas etapas una elevada frecuencia de ellas. Los principales errores por omisión de medicamentos beneficiosos en el tratamiento al ingreso (59,9 %) y al egreso (61,4 %), se relacionaron en su mayoría con la sección correspondiente al sistema cardiovascular.
Tabla 2 Distribución de prescripciones inapropiadas según secciones START al ingreso y egreso
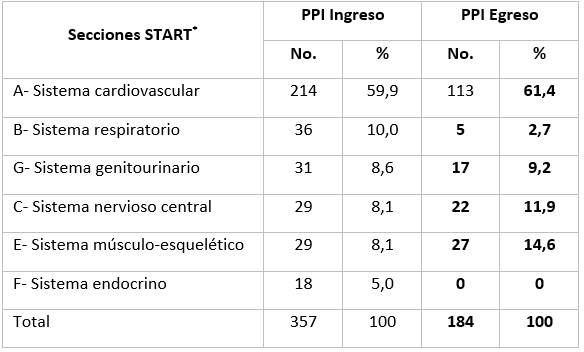
Leyenda: START* Screening Tool to Alert doctors to the Right Treatment
El análisis al ingreso y egreso del promedio de PPI por paciente según criterios STOPP-START se presenta en la Tabla 3. Se observa una disminución en más de dos prescripciones al egreso como promedio total comparado con el ingreso, lo cual resultó estadísticamente significativo (2,36; p =0,000).
Tabla 3 Prescripciones inapropiadas de medicamentos según criterios STOPP-START al ingreso y egreso
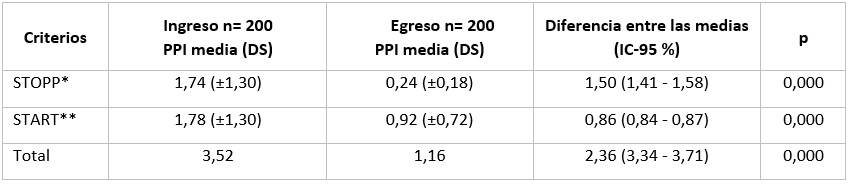
Leyenda: STOPP* Screening Tool of Older Person’s potentially inappropriate Prescriptions; START** Screening Tool to Alert doctors to the Right Treatment
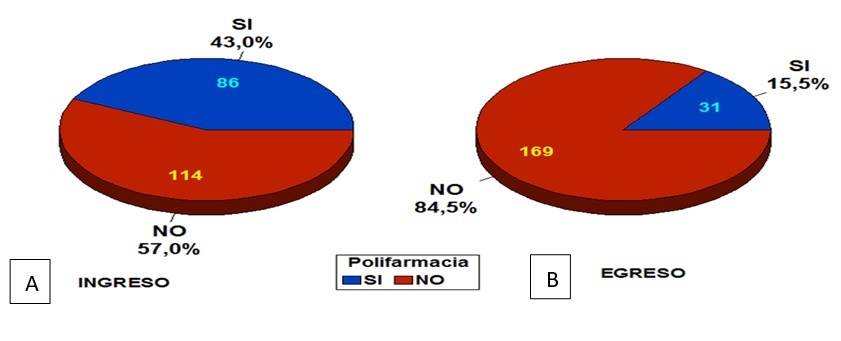
En la Figura se muestra el análisis de la polifarmacia al ingreso y egreso. El 43,0 % del total de la población de estudio presentó polifarmacia al ingreso, lo que se redujo al 15,5 % al egreso. Esta disminución resultó tener significación estadística (p =0,000).
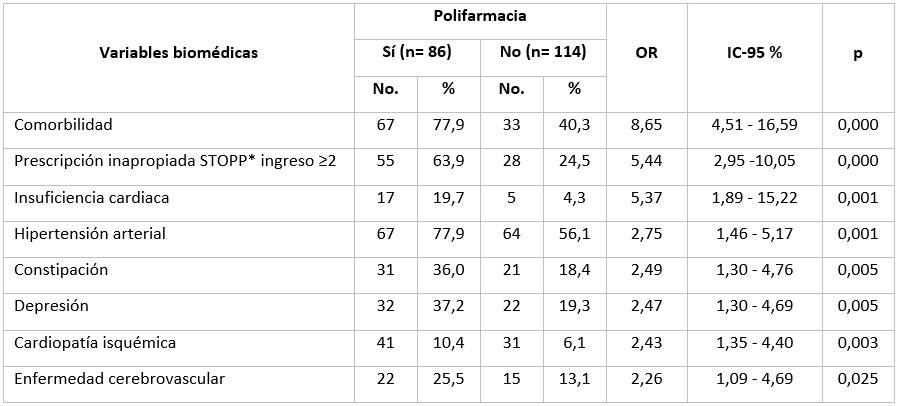
La Tabla 4 ilustra el análisis que se efectuó mediante regresión logística univariada, el cual permitió establecer la asociación de la comorbilidad, la prescripción inapropiada y las morbilidades con la polifarmacia. Se observa que la comorbilidad fue la variable que mostró mayor fuerza de asociación con la polifarmacia (OR =8,65; IC-95 %: 4,51 - 16,59). La presencia de dos o más PPI en el tratamiento según criterios STOPP y dentro de las morbilidades, la insuficiencia cardiaca, mostraron fuerte asociación clínica y estadística, ambas variables con un OR >5,00; p ≤0,001.
Discusión
Al aplicar los criterios STOPP-START a los tratamientos de los pacientes se constató elevada frecuencia de PPI sobre todo al ingreso, que evidencia dificultades en el manejo fármaco-terapéutico del anciano. Similar resultado declara un estudio con pacientes mexicanos hospitalizados que obtiene un 38,7 % de PPI al momento del ingreso contra un 2,4 % al egreso.11 La presencia de múltiples proveedores de salud en el nivel primario puede explicar estos resultados. Se realizan interconsultas con varios especialistas y cada uno de ellos se centra en una enfermedad concreta, sin tener en cuenta toda la comorbilidad y las particularidades que distinguen a la atención geriátrica. Esto impide una adecuación correcta y monitoreo riguroso del tratamiento, lo cual favorece la presencia de PPI.
La atención primaria de salud es el contacto básico, primario, de mayor y más fácil acceso que tiene el anciano y es el escenario idóneo para poder racionalizar los tratamientos en correspondencia con todos los determinantes de la salud.12
Según las secciones de los criterios STOPP se destacan las PPI a nivel del sistema nervioso central. Estos resultados coinciden con los que reportan otros autores que detectan el uso inapropiado de benzodiacepinas de tiempo de vida media largo, de neurolépticos y de antidepresivos tricíclicos.13,14 Ello se explica sobre la base de que son medicamentos útiles para tratar problemas de salud frecuentes que forman parte de la carga global de enfermedades que sufre el anciano, tales como, la ansiedad, el insomnio, la depresión, la demencia, el estado confusional agudo, la psicosis y otros trastornos mentales. Se considera además que la falta de supervisión y control del tratamiento, la presencia de automedicación y el no uso de terapias alternativas, son algunas de las causas que pueden favorecer el uso indiscriminado de estos fármacos.
La mayor frecuencia de PPI correspondientes a la sección del sistema cardiovascular ya sea por la adición inapropiada de medicamentos, como por la omisión de medicamentos necesarios detectadas por los criterios STOPP-START se puede atribuir a la elevada prevalencia de estas enfermedades en el país2) y al amplio espectro de acciones farmacológicas que tienen estos medicamentos, lo que favorece sus prescripciones en varias enfermedades, así como a las reacciones adversas que dichos fármacos ocasionan.15
El elevado número de ancianos que tenían polifarmacia al ingreso coincide con los resultados de un estudio que refiere que el 89,7 % de los ancianos venezolanos con enfermedades crónicas reciben como tratamiento habitual para sus problemas de salud, cinco o más fármacos.16 Otro estudio que se realiza en Cuba muestra resultados análogos al evaluar ancianos en consulta de geriatría y concluir que el 77,2 % de ellos tienen polifarmacia.17)
La presencia de dos o más PPI al ingreso, según los criterios STOPP, favoreció la presencia de polifarmacia. Resultados equivalentes revela un estudio al encontrar asociación entre la presencia de PPI y el número de fármacos dispensados (OR =1,22; IC-95 %: 1,04 - 1,43).18) Sin embargo, el anciano con comorbilidad, implica a un paciente con perfil crónico de sus enfermedades, en curso progresivo y en situación avanzada lo que favorece la polimedicación. Formando parte de la comorbilidad, figura la insuficiencia cardiaca, enfermedad que demanda de servicios sanitarios en atención primaria, secundaria y en urgencias hospitalarias.19 La insuficiencia cardiaca se considera un síndrome clínico complejo que constituye la vía final común en la que converge la fisiopatología de la mayoría de las enfermedades cardiovasculares y por tanto, requiere de terapéutica múltiple.
Los resultados favorables que tuvieron los ancianos hospitalizados al disminuir el número de PPI y la polifarmacia al egreso, se puede atribuir a la intervención natural que se efectuó durante la estadía hospitalaria, que consistió en la valoración geriátrica integral cuyo modelo de atención posibilitó adecuar los tratamientos farmacológicos al tener en cuenta la complejidad de la situación clínica y otros aspectos psicosociales y funcionales que caracterizan a los ancianos.
La valoración geriátrica integral garantiza la disminución de la morbilidad, de la estadía hospitalaria y la optimización de los recursos.20
Conclusiones
Los criterios STOPP-START detectan prescripciones inapropiadas en ancianos hospitalizados en el contexto sanitario cubano, sobre todo en los fármacos que se utilizan en el tratamiento de las enfermedades del sistema nervioso central y del sistema cardiovascular.
La comorbilidad y las prescripciones potencialmente inapropiadas son los factores que más influyen en la polifarmacia de los ancianos.
Recomendaciones
Incluir como parte de la valoración geriátrica integral, la utilización de los criterios STOPP-START, que permitan la detección de prescripciones potencialmente inapropiadas en todos los niveles asistenciales. Este instrumento puede guiar el uso racional de medicamentos en ancianos, minimizar la polifarmacia y sus complicaciones.