Introducción
La epidemia por el virus de Inmunodeficiencia humana (VIH) continúa siendo calificada por la Organización Mundial de la Salud (OMS) como un importante problema médico, tanto en el aspecto clínico como epidemiológico. La organización de las Naciones Unidas para el sida (ONUSIDA), estima que cerca de 75 millones de personas han sido infectados en todo el mundo desde el inicio de esta enfermedad, de los cuales un estimado de 38 millones, permanecían vivos al finalizar 2018.1
Actualmente las mujeres constituyen uno de los grupos más afectados por el VIH. Se calcula que un aproximado de19 millones de mujeres mayores de 15 años, vivían con el VIH a nivel mundial al cierre de 2018.2 Esto representa 52 % de todas las personas mayores de 15 años que viven con el VIH.2 Otras cifras también son alarmantes: cada semana, aproximadamente 6 000 mujeres jóvenes entre 15 y 24 años se infectan por el VIH. Las adolescentes y las mujeres jóvenes representaron 60 % del total de nuevas infecciones en ese grupo de edad en 2018.1,2 En América Latina se estima que 580 mil mujeres mayores de 15 años vivían con el VIH a finales de 2018, de las cuales 28 mil constituyeron nuevas infecciones en ese año.3
Las mujeres tienen factores que aumentan su vulnerabilidad frente a la infección por el VIH.4 Desde el punto de vista biológico durante las relaciones sexuales, el VIH se transmite más fácilmente de hombre a mujer, fundamentalmente en mujeres más jóvenes, pues el tejido que reviste su aparato genital no está completamente desarrollado y la mucosa más delgada ofrece menos protección a la penetración del virus. Desde el punto de vista social, en muchos países del mundo existen factores como la desigualdad de género, la violencia, la pobreza y la inseguridad económica, que siguen incrementando el riesgo de las mujeres de contraer el VIH, al limitar que las mujeres puedan rechazar una relación sexual de riesgo o convencer a su pareja de tener relaciones sexuales protegidas.1,4) El sexo transaccional, incluido el que se produce entre mujeres jóvenes y hombres mayores; y el tener varias parejas, se convierte a veces en una estrategia de supervivencia en el caso de mujeres que viven en la pobreza o que se enfrentan a oportunidades de subsistencia muy limitadas. Estas conductas aumentan el riesgo de infectarse con el VIH. Las pautas culturales que alientan al hombre a tener muchas compañeras sexuales, dan como resultado que mujeres, incluso las monógamas, estén en riesgo de infección.4,5,6
En Cuba hasta 2017 han sido diagnosticados 26 360 casos, de los cuales las mujeres solo representan 20 % del total de casos, pero las tasas de incidencia de mujeres en el país han mostrado incremento a partir del año 2000.7
Nos propusimos como objetivo determinar las características clínico- epidemiológicas de las mujeres con VIH residentes en el municipio Boyeros, en el cual radica el Hospital General Docente “Enrique Cabrera”.
Material y Métodos
Se realizó una investigación descriptiva, retrospectiva de las pacientes femeninas con VIH, diagnosticadas y residentes en el municipio Boyeros, provincia de La Habana, desde el 1º de enero de 1986 hasta el 31 de diciembre del 2016.
Se incluyeron solo pacientes vivas al cierre de la investigación, diagnosticadas y residentes en el municipio, mayores de 14 años (criterios de inclusión).
La muestra estuvo constituida por 99 casos. La fuente de información se obtuvo de las historias clínicas de la Consulta Municipal especializada para la atención a pacientes con VIH/sida del municipio Boyeros.
Se analizaron variables demográficas:
edad al diagnóstico y edad actual: en grupos de cada diez años. Se consideraron: Menos de 20 años, de 20 a 29, de 30 a 39, de 40 a 49, de 50 a 59, de 60 y más.
color de la piel: según apreciación del entrevistador y/o conste en la historia clínica. Se consideraron: blanco, negro, mestizo.
escolaridad: según grado escolar terminado referido por la paciente. Se consideraron: iletrado (no concluyó 6to grado); primaria (concluyó estudios hasta 6to grado); secundaria (concluyó estudios hasta 9no grado); preuniversitario (refirió haber concluido hasta 12o grado o haber concluido una enseñanza profesional de nivel medio); universitario (haber concluido una enseñanza profesional de nivel superior)
Fuente del diagnóstico: según los grupos de pesquisa establecidos en el Plan Estratégico Nacional (PEN) del Ministerio de Salud Pública de Cuba (MINSAP) y el Programa Nacional de Atención a pacientes con VIH/sida.8 Se consideraron: Captado (procede de un grupo de alto riesgo por su conducta sexual); Contacto VIH (ha tenido relaciones sexuales con otro seropositivo al VIH); Donante (caso detectado VIH positivo en una donación de sangre); Emigrante (por estudio realizado a una persona que va a emigrar); Espontáneo confidencial (caso que se realizó la prueba de ELISA para VIH por solicitud espontánea); ITS (se realizó el diagnóstico en un paciente estudiado con otra ITS); Gestante (se realizó el diagnóstico durante el chequeo a embarazada en el 1er y 3er trimestre); Ingreso hospitalario (diagnóstico realizado durante un ingreso hospitalario, por sospecha clínica de la enfermedad); Recluso (estudio realizado a paciente recluido en Unidad penitenciaria).
Vínculo laboral: se consideró sin vínculo laboral estable las que refirieron ser desocupadas, amas de casas, jubiladas y estudiantes. Las restantes que refirieron trabajar en alguna rama del sector estatal o privado se consideraron con vínculo laboral estable.
Las variables clínicas analizadas fueron:
Diagnóstico tardío al diagnóstico: se consideró cuando la infección por VIH se diagnosticó con conteo T CD4 menor de 350 cel./mm3 o con una enfermedad definitoria de sida. (Si este criterio se basa en alguna fuente).
Caso sida: Al diagnóstico, según la clasificación del CDC, 2014.9 Se consideraron casos clase A 3 (caso sida, según criterios de laboratorio por cifras bajas de linfocitos T-CD4, sin haber tenido síntomas de enfermedad marcadora de sida), y casos con enfermedades sida definidas, según constara en la historia clínica.
Conteo de T CD4: último conteo de linfocitos T CD 4 realizado en el año de estudio. Dado en células/mm3.
Carga Viral: último valor realizado en el año de estudio. Dado en copias/ml.
Para el análisis estadístico se utilizaron técnicas descriptivas e inferenciales. Se calcularon distribuciones de frecuencias. Se aplicaron técnicas estadísticas para aceptar o rechazar aspectos contenidos en los objetivos: prueba Z para la comparación de porcentajes que proceden de 2 grupos independientes y la prueba Chi-cuadrado para tablas de contingencias. Se calculó la tasa de incidencia VIH para cada año (cociente entre el número de casos nuevos VIH y la población femenina (Datos tomados de la Oficina de Estadísticas Municipal) del año en cuestión, multiplicado por 100 000. Para el cálculo de las tasas se utilizó el universo de los casos.
Se tuvieron en cuenta los principios de la ética médica para la obtención de los datos que solo fueron usados con fines de investigación, siempre excluyendo el nombre de los pacientes para mantener la confidencialidad.
Resultados
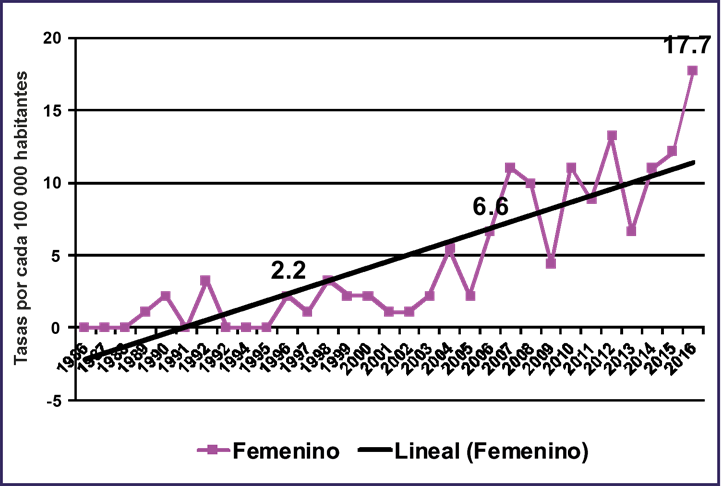
Se evidencia un incremento de las tasas de incidencia en el período estudiado. La tasa de 2006 se ve triplicada en 2016. (Figura 1).
Cerca de 50 % de los casos se diagnostican entre 15 y 29 años, de los cuales, 35,4 % entre 20 y 29 años. El promedio de edad al diagnóstico fue de 32,8 años con desviación estándar de 12,6 años, la edad mínima 16 y máxima 61 años. Más de la mitad de los casos tienen menos de 40 años actualmente, con un promedio de 38,5 años, 12,8 de desviación estándar, mínima de 17 y máxima de 69 años. (Tabla 1).
Predominan las mujeres blancas y mestizas (72 %), el nivel de escolaridad más frecuente fue secundaria básica (43,4 %). La principal fuente del diagnóstico correspondió al grupo de Captados, llama la atención que casi 20 % se diagnosticó mediante la pesquisa en embarazadas. Más del 50 por ciento no cuentan con vínculo laboral estable. (Tabla 2).
El diagnóstico tardío se presentó en 43 % de los casos. Han sido clasificados como sida 27 %, de ellos 85 % clasificaron solo según criterios de laboratorio por cifras bajas de linfocitos T-CD4.
Se puede esperar que entre 78.1 % y 92.3 % de los casos sida habrán sido diagnosticados tomando en cuenta el valor de T-CD4. La neumonía por Neumocystis Jiroveci fue la enfermedad marcadora más frecuente reportada en los casos estudiados como se observa en la Tabla 3.
Tabla 3 Pacientes femeninas con VIH según características clínicas de la enfermedad por VIH
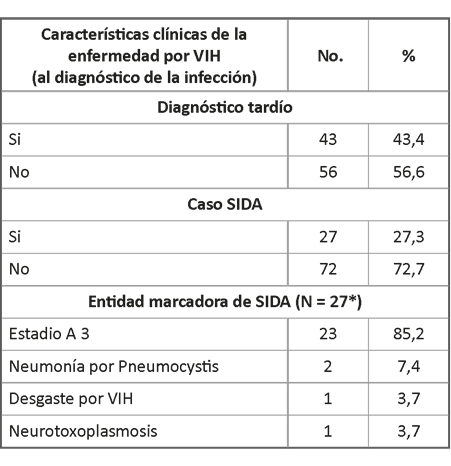
*de N=27
En el Figura 2, se muestra la relación edad al diagnóstico con los casos que fueron diagnóstico tardío. En 32 % en el grupo de 20 a 29 años. En los grupos de 30 a 39 y 40 a 49 años el porciento de diagnóstico tardío supera los porcientos de grupo de edades mostrados.
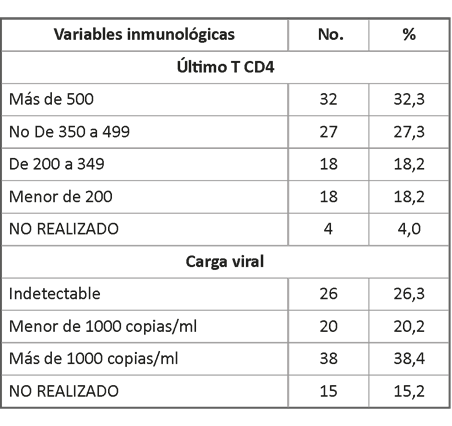
Cerca de 60 % de los casos (59,6 %) tienen más de 350 células y de ellos más de la mitad, presentan más de 500 células/mm3 actualmente. Existe 36 % que tienen cifras por debajo de 350, correspondiendo a 18 % las que se mantienen por debajo de 200 células/mm3. Solo 26 % tienen carga viral indetectable pero menor de mil copias suman 46 %. (Tabla 4).
El 92,9 % de los casos tienen indicado TARV; ATRIPLA (combinación de tenofovir. emtricitabina y efavirenz) es el medicamento utilizado en 35 % de los casos, seguido del esquema zidovudina-lamivudina-nevirapina (31,5 %).
Discusión
En Cuba, se reporta un incremento de las tasas de incidencia de VIH en los últimos años, con valores de 14,9 x millón de habitantes en 2017.10
En la epidemia cubana son predominantes los casos masculinos, pero existen trabajos que reportan incremento en el número de mujeres en la provincia La Habana, capital del país,7,11,12) y similar en un estudio de todos los pacientes con VIH en el municipio Boyeros, donde se mostró un incremento progresivo en el número de mujeres diagnosticadas hecho que ha sido evidenciado en nuestro estudio.13
En este trabajo, las mujeres entre 15 a 29 años representaron casi 50 %. Las mujeres de edades jóvenes entre 15 y 24 años siguen representando un grupo vulnerable en la epidemia de VIH.1,2) En Cuba, se ha reportado que las tasas más elevadas de infecciones de transmisión sexual (ITS), incluida la infección por el VIH, se encuentran en los jóvenes entre 20 y 24 años de edad, seguidos por los adolescentes entre 15 y 19 años; se reportó que 80 % de las personas detectadas se encuentran entre 15 y 29 años para ambos sexos.14,15) En estas edades son más frecuentes conductas sexuales que implican mayor riesgo de infección por el VIH, como ejemplo: el inicio de las relaciones sexuales; cambios frecuentes de parejas; se tienen relaciones sexuales no planificadas y muchas veces se asumen actitudes de “riesgos”, que incluyen consumo de alcohol o incluso drogas y bajo su efecto las relaciones sexuales, en las que se participa sin plena conciencia del hecho y sin protección.4,6,7,11,16
En relación con el color de la piel, los estudios difieren según los países.17 En Cuba, existe un grado de mestizaje importante y, por tanto, el color de la piel blanca no es exactamente expresión de raza.
Es lógico plantear que el nivel de escolaridad esté relacionado con la protección frente a adquirir el VIH. En un estudio realizado en Brasil se señala que se afectan más las personas con bajo nivel de educación y que las mujeres son más vulnerables que los hombres a los factores sociales tales como la educación baja.18 El nivel de escolaridad y conocimientos no siempre van aparejados a una adecuada percepción de riesgo. En las mujeres se involucran muchos factores a la hora de decidir una relación sexual protegida en especial la disposición de roles domésticos que, aun hoy, asigna menor poder de decisión a las mujeres, lo cual influye en la poca capacidad de exigir el uso del condón en sus relaciones sexuales.2,12,16,18
El grupo Captados constituyó la mayor fuente de diagnóstico, ya que la búsqueda activa de la infección por VIH a diferentes grupos de población forma parte de la vigilancia epidemiológica del Programa Nacional de Prevención y Control de la infección por VIH y se realiza en todos los niveles de atención médica.8 Dentro de los grupos de pesquisa se encuentran las gestantes, trabajo de detección de la infección que resulta imprescindible, porque permite la actuación precoz para evitar la transmisión materno-infantil del VIH, donde Cuba tien un lugar meritorio.2,12,19
Llama la atención el elevado índice de mujeres desocupadas en la población estudiada. Esto ha sido señalado por otros investigadores.2,12,15,18) El no tener vínculo laboral traduce una baja participación en la vida económica y social, sobre todo considerando que se trata de una población cuya edad promedio es dentro de los 30 años; es decir, que son mujeres que se encuentra enplena capacidad de producir y aportar a la sociedad. La ausencia de empleo implica la posibilidad de participar en actividades ilícitas para satisfacer sus necesidades materiales, incluyendo el sexo transacional, y/o que la mujer tenga dependencia social y económica de su pareja, lo cual genera pérdida de la capacidad de negociación de sexo protegido.12,15,16,19,20 Este es un aspecto negativo que caracteriza la población estudiada y que debe generar acciones de trabajo social por los organismos encargados de las estrategias de prevención.
El diagnóstico tardío continúa siendo un problemaaún en paises desarrollados como los Estados Unidos y se reporta que aumenta con la edad, similar a nuestros resultados.21,22,23) La detección precoz de la infección por el VIH es necesaria para el control y la prevención de la diseminación de la epidemia en la comunidad, así como para la aplicación de intervenciones dirigidas a mejorar el pronóstico de los individuos afectados. Es por ellos que ONUSIDA ha establecido objetivos ambiciosos para 2020, denominados 90-90-90, con el propósito de alcanzar que 90% de las personas viviendo con VIH conozcan su estado serológico.24) Estos objetivos se lograran fundamentalmente mediante el pesquisaje activo en grupos de poblaciones claves como los hombres que tienen sexo con otros hombres (HSH); drogadictos; personas reclusas o en condiciones de reclutamiento; personas con sexo transaccional; con sexo transgenero; mujeres adolescentes y jóvenes, entre otros.5,6 El conocimiento precoz del diagnóstico consigue la detección de casos en etapas asintómaticas y con conteos celulares de T-CD4 más elevados, la introducción del tratamiento antirretroviral (TARV) en etapas precoces de la enfermedad y se retarda la aparición de enfermedades oportunistas de la etapa sida.7,12,25,26
Comparamos los casos con cifras de T-CD4 mayores de 200 células/mm3 al cierre de nuestro trabajo en 2016, y lo comparamos con lo reportado en el estudio de los casos del municipio Boyeros.13) Reportamos un incremento en el numero de mujeres con valores de T CD4 mayores de 200 celulas/mm3. Esto puede significar la mejoría inmunológica lograda a través del uso adherente y acertado de la TARV, y por lo tanto un importante trabajo por parte del equipo de salud encargado de la atención de estas mujeres.
Los otros objetivos de ONUSIDA son alcanzar que 90 % de personas viviendo con VIH estén bajo TARV, y de ellos 90 % tengan Carga Viral suprimida.24) El objetivo de tratamiento está cumplido en las mujeres de nuestro municipio. No fue posible evaluar adecuadamente la supresión de la Carga Viral con la TARV porque no pudo realizarse este estudio en 15 % de los casos, lo cual es una deficiencia de este trabajo.
En 2016, la OMS recomendó proporcionar TARV por vida a todas las personas con el VIH, con independencia de su estado clínico y de su recuento de T CD4, y en 2018 se actualizaron sus directrices para el tratamiento, con el fin de tener en cuenta los últimos avances científicos.24,27) Las directrices para el tratamiento de la infección por el VIH incluyen nuevos antirretrovirales alternativos (como el dolutegravir o efavirenz a dosis bajas) como tratamiento de elección, con mejor tolerabilidad, mayor eficacia y tasas más bajas de incumplimiento terapéutico que los fármacos recomendados anteriormente. Ochenta y dos países de ingresos bajos y medios, entre ellos, Cuba, han empezado la transición al dolutegravir, y se espera que ello prolongue el tiempo de uso del tratamiento y la calidad de la asistencia a las personas infectadas.28
Mantener cargas virales suprimidas es un reto para mejorar el estado inmunológico en las mujeres con VIH del municipio Boyeros, a partir de terapias eficaces y que faciliten una mayor adherencia al tratamiento.
Este estudio tiene como limitaciones que no se incluyeron variables no descriptivas, que tienen importancia en la evolución y pronóstico de estas pacientes tales como: condiciones de vida, apoyo familiar y adherencia al tratamiento, entre otros, que no fueron posible abordar en este trabajo.
Conclusiones
La población femenina con VIH del municipio Boyeros muestra cifras progresivamente crecientes; es una población predominantemente joven con poco vínculo laboral estable y donde se han identificado casos de diagnóstico tardío. La mayoría de los casos ha sido estudiada clínica e inmunológicamente y se le ha indicado terapia antirretroviral.