Introducción
Las enfermedades reumáticas (ER) constituyen un grupo de alrededor de 250 afecciones que afectan fundamentalmente el sistema osteomioarticular; pero también se consideran, la mayoría de ellas, como enfermedades sistémicas al afectar otros órganos de la economía humana.1,2 Desde el punto de vista clasificatorio se dividen en enfermedades osteodegenerativas, inflamatorias y de afectación de tejidos blandos.1,3,4
Se plantean varias hipótesis relacionadas con las causas que desencadenan la aparición y actividad de las ER; sin embargo, se reconoce que las alteraciones del sistema inmunitario ―la presencia de un proceso inflamatorio crónico y el aumento de producción de autoanticuerpos― constituyen los principales mecanismos patogénicos de las ER inflamatorias. Dentro de este grupo se incluyen la artritis reumatoide (AR), el lupus eritematoso sistémico (LES), las espondiloartropatías y el síndrome de Sjögren (SS), entre otras. La osteoartritis es el principal exponente de las enfermedades osteodegenerativas y la gota y la fibromialgia son enfermedades que destacan dentro de las ER que afectan los tejidos blandos.5,6,7
Durante el año 2020 el mundo conoció una nueva enfermedad ocasionada por coronavirus: la COVID-19. Esta enfermedad, de rápida propagación y presencia de complicaciones respiratorias que pueden llegar a provocar la muerte de los pacientes, afectó a todos los países. Como uno de los principales mecanismos patogénicos de la COVID-19, se identificó las alteraciones del sistema inmunitario, que provocan un proceso inflamatorio local respiratorio con alteraciones de la microcirculación.8,9
La presencia de COVID-19, con sus alteraciones inmunitarias, debe ser un elemento a tener en cuenta en la actividad de las ER a partir de las alteraciones del perfil serológico. Teniendo en cuenta las alteraciones inmunitarias que causa la COVID-19 y la repercusión que esto puede tener en el perfil inmunológico de las ER y la actividad de estas, se decide realizar esta investigación con el objetivo de identificar el comportamiento del perfil inmunológico de los pacientes con ER en los cuales se confirmó el diagnóstico de COVID-19.
Métodos
Se realizó una investigación básica, no experimental, con diseño descriptivo, explicativo y correlacional que incluyó elementos distintivos de investigación clínica. El enfoque del estudio fue mixto, ya que contiene elementos cualitativos y cuantitativos. El universo estuvo constituido por 116 pacientes con diagnósticos de enfermedades reumáticas, según los criterios del American College of Rheumatology, los cuales presentaron diagnóstico de COVID-19 durante los meses de mayo a diciembre del 2020 y que fueron atendidos en unidades asistenciales de la ciudad de Riobamba, provincia de Chimborazo, Ecuador.
Se determinaron, dentro de los estudios de diagnóstico y seguimiento de la COVID-19, los valores del perfil inmunológico en relación con la enfermedad reumática de base. En este sentido en los pacientes con diagnóstico de AR se determinó el factor reumatoide (FR) y antipéptido citrulinado cíclico (anti-CCP); en el caso de pacientes con LES se determinaron los valores de anticuerpo antinuclear (ANA), anti-ADN de doble cadena y de los complementos C3 y C4. En los pacientes con SS se determinó FR, ANA, anti-SSa y anti-SSb y en los pacientes con espondiloartropatías se solicitó la determinación del FR. En el caso de pacientes con fibromialgia se determinó la totalidad de las determinaciones anteriores. Los exámenes se realizaron en el momento del diagnóstico de la COVID-19, y transcurridos los 7, 15, 30 y 90 días del diagnóstico inicial de la afectación respiratoria.
Para la realización de la investigación se definieron variables y subvariables. La variable características generales incluyó las subvariables edad, sexo y tipo de enfermedad reumática. La variable característica de la enfermedad incluyó la subvariable tiempo de evolución, presencia de comorbilidades y tipo de comorbilidades. La variable patrón inmunológico recopiló información relacionada con los resultados de los estudios inmunológicos de la última consulta previa, así como de los resultados obtenidos en el momento de diagnóstico de la COVID-19 y a los 7, 15, 30 y 90 días posteriores.
Se utilizaron como técnicas de investigación la revisión documental y la entrevista a pacientes o familiares. La revisión documental permitió obtener información relacionada con las características generales de los pacientes y de la evolución de la enfermedad, incluyendo los valores de las determinaciones séricas del patrón inmunológico correspondiente a su enfermedad de base en la última consulta realizada antes del diagnóstico de la COVID-19. Se confeccionó una base de datos en el programa Excel que permitió homogenizar toda la información recopilada.
El procesamiento de la información se realizó de forma automatizada con la ayuda del programa estadístico Statistical Package for Social Sciences (SPSS) en su versión 22.5 para Windows. Para el procesamiento de las variables cualitativas se determinaron frecuencias absolutas y porcentajes; en el caso de las variables cuantitativas el procesamiento estadístico incluyó la determinación de medidas de tendencia central como la media y medidas de dispersión como la desviación estándar (DE). Se definió el nivel de confianza en el 95 %, el margen de error en el 5 % y la significación estadística estuvo determinada por una p ≤ 0,05. Los resultados fueron expresados en forma de tablas y gráficos estadísticos para facilitar su comprensión.
Durante el desarrollo del estudio se cumplieron las normas y los procedimientos establecidos en la declaración de Helsinki II para la realización de investigaciones en seres humanos. Los datos obtenidos se emplearon únicamente con fines investigativos y no se usaron datos de identificación personal durante el desarrollo de la investigación; se incorporaron códigos alfanuméricos para la identificación de las encuestas. El estudio no motivó gastos económicos para los participantes. La base de datos, con toda la información recopilada, fue destruida al terminar el informe final de la investigación.
Resultados
Al realizar el análisis de las características generales de los pacientes reumáticos se obtuvo un promedio de edad de 52,31 años (DE de 18,69 años). Predominaron los pacientes del sexo femenino (62,93 %) y el tipo de enfermedad reumática predominante fue la AR (55,17 %), seguida de la fibromialgia (33,62 %) y el LES (13,79 %). También se identificó un 11,21 % de los pacientes con SS y el 9,48 % con espondiloartropatías (Tabla 1).
La tabla 2 muestra las características de las enfermedades reumáticas; se observa un predominio de pacientes con tiempo de evolución de la enfermedad entre 1 y 5 años (49,14 %) y sin comorbilidades asociadas (52,59 %). Del total de pacientes con comorbilidades, el 50,91 % refirió diagnóstico de hipertensión arterial y el 27,27 %, hipotiroidismo y sobrepeso.
Tabla 1 Distribución de pacientes reumáticos con COVID-19, según características generales
| Características generales | Frecuencia (porcentaje %) |
|---|---|
| Promedio de edad (años) | 52,31 *DE 18,69 |
| Sexo | |
| Masculino | 43 (37,07) |
| Femenino | 73 (62,93) |
| Tipo de enfermedad reumática | |
| Artritis reumatoide (AR) | 64 (55,17) |
| Lupus eritematoso sistémico (LES) | 16 (13,79) |
| Síndrome de Sjögren (SS) | 13 (11,21) |
| Espondiloartropatías | 11 (9,48) |
| Fibromialgia | 39 (33,62) |
Muestra total: n=116 pacientes.
*DE: desviación estándar.
Fuente: Cuestionario de investigación.
Tabla 2 Distribución de pacientes reumáticos con COVID-19, según características de la enfermedad
| Características de la enfermedad | Frecuencia (porcentaje %) |
|---|---|
| Tiempo de evolución | |
| Menor de 1 año | 36 (31,03) |
| De 1 a 5 años | 57 (49,14) |
| De 6 a 10 años | 15 (12,93) |
| Más de 10 años | 8 (6,90) |
| Presencia de comorbilidades | |
| Sí | 55 (47,41) |
| No | 61 (52,59) |
| Tipo de comorbilidades (n=55 pacientes) | |
| Hipertensión arterial | 28 (50,91) |
| Diabetes mellitus | 7 (12,73) |
| Síndrome metabólico | 11 (20,00) |
| Hipotiroidismo | 15 (27,27) |
| Otras afectaciones cardiovasculares | 5 (9,09) |
| Afectación renal | 3 (5,45) |
| Sobrepeso | 15 (27,27) |
| Obesidad | 7 (12,73) |
Muestra total: n=116 pacientes.
Fuente: Cuestionario de investigación.
La tabla 3 muestra el perfil inmunológico de los pacientes reumáticos afectados de la COVID-19, en relación con cada una de las enfermedades identificadas. En el caso de los pacientes con AR se pudo identificar que el porcentaje de casos con FR positivo fue aumentando después del diagnóstico de COVID-19 y llegó hasta el 76,36 % de positividad a los 30 días posteriores al diagnóstico, en comparación con el 57,81 % que existía de positividad del FR en el momento del diagnóstico de la COVID-19; este porcentaje disminuyó al 62,50 % después de transcurridos los primeros 90 días. En relación con la positividad del anti-CCP tuvo un comportamiento similar durante todo el periodo analizado, con una positivad que alcanzó su punto máximo a los 30 días (78,12 %) y el menor porcentaje fue en el momento del diagnóstico (71,87 %).
En el caso de los pacientes con LES, hubo un aumento de la positividad del anti-ADN, cuya máxima expresión ocurrió a partir de los 15 días posteriores al diagnóstico de COVID-19; en este lapso se obtuvo una positividad en el 81,25 % de los pacientes que se mantuvo hasta los 90 días, en comparación con el 43,75 % de pacientes con anti-ADN positivo en el momento en que se realizó el diagnóstico de la COVID-19. También hubo un aumento del consumo de complemento (C3 y C4) con picos de positividad entre los 15 y 30 días posteriores que alcanzó valores de 37,50 % en el caso del consumo de C3 y del 25,0 %, de consumo de C4. Estas cifras disminuyeron a los 90 días del diagnóstico de la enfermedad con porcentajes similares de consumo de C3 y C4 (12,50 %); a pesar de la disminución de los porcientos, estos fueron superiores a los identificados antes del diagnóstico de la COVID-19 (Tabla 3).
Al realizar el análisis del comportamiento serológico de los pacientes con SS (Tabla 3) se halló que los valores de anti-SSa y anti-SSb comenzaron a dar positivo a partir de los 7 días de realizado el diagnóstico de la COVID-19: 38,46 % para ambos anticuerpos a los 7 días del diagnóstico de COVID-19; cifras que aumentaron a 61,54 % (anti-SSa) y 46,15 % (anti-SSb) a los 15 días y se mantuvieron a los 30 días de seguimiento. Después de transcurridos 90 días del diagnóstico de COVID-19 en los pacientes con SS, hubo una disminución que llegó hasta el 30,77 % de los pacientes con SS y anti-SSa positivo y 38,46 % de positividad en la presencia de anti-SSb. Sin embargo, estas cifras se mantuvieron por encima de los valores identificados antes de la presencia de la enfermedad respiratoria.
Tabla 3 Distribución de pacientes según el comportamiento de los elementos del perfil inmunológico
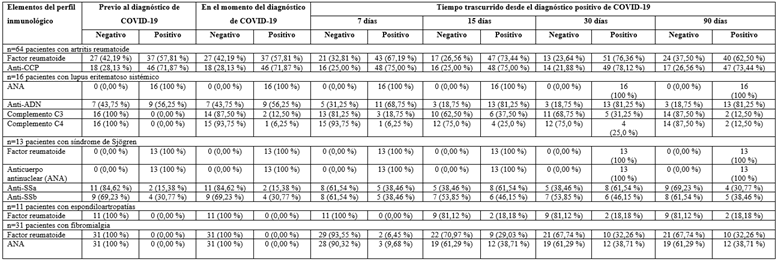
Muestra total de 116 pacientes con enfermedades reumáticas y diagnóstico positivo de COVID-19
Fuente: Cuestionario de investigación
Después de 15 días de realizado el diagnóstico de la COVID-19 se observó, como hallazgo inusual, que el 18,18 % de los pacientes con diagnóstico de espondiloartropatías presentó valores positivos de FR. Estas cifras se mantuvieron incluso después de los 90 días de realizado el diagnóstico de la afectación viral (Tabla 3). En los casos con diagnóstico previo de fibromialgia primaria se identificó que a partir del 7.o día de diagnóstico de la enfermedad respiratoria comenzó a dar positivo tanto el FR (6,45 % de los pacientes) como el ANA (9,68 %); el pico de pacientes con fibromialgia y FR positivo se obtuvo a los 30 días (32,26 %) y con ANA positivo (38,71 %) a partir de los 15 días de confirmado el diagnóstico de COVID-19; estas cifras se mantuvieron incluso a los 90 días (Tabla 3).
Discusión
Uno de los elementos fundamentales para lograr disminuir las complicaciones durante el curso de las ER es precisamente controlar la actividad clínica de la enfermedad. Diversos son los factores que pueden influir negativamente en este propósito; se describe la no adherencia farmacológica, la presencia de comorbilidades, el mayor tiempo de evolución de la enfermedad y la presencia de procesos infecciosos como los de mayor significación.10,11,12
En el caso de la COVID-19, esta puede exacerbar la actividad clínica de las ER por dos vías diferentes: la primera de ellas por ser una enfermedad infecciosa y la segunda por la producción de autoanticuerpos como expresión de alteración inmunitaria. Distintos investigadores señalan la presencia de enfermedades infecciosas, ya sean virales, bacterianas o parasitarias, entre otras, como un factor generador de actividad clínica en el curso de las ER, incluso, como un factor que puede ser el detonante para la aparición de estas.13 Una posible explicación pueda estar dada por el componente inflamatorio que generan todos los procesos infecciosos y que puede coadyuvarse al proceso inflamatorio crónico resultante de las enfermedades reumáticas.14
La producción de autoanticuerpos se ha señalado como uno de los mecanismos por el cual la COVID-19 provoca daño tisular.15 En un primer momento, ciertos estudios vincularon estos autoanticuerpos con los peligrosos coágulos sanguíneos que se hallaban en pacientes con COVID-19 en estado grave. Sin embargo, hay estudios más recientes que relacionan la producción de autoanticuerpos con un empeoramiento de la enfermedad y del estado de salud del paciente. Se describe que, en un porcentaje importante de los casos graves, los autoanticuerpos desactivan componentes fundamentales de la inmunidad celular y humoral frente a los virus.15,16,17
Investigadores del Lowance Center for Human Immunology de la Universidad de Emory han encontrado similitud en los mecanismos de producción de autoanticuerpos en ER como el LES y en la COVID-19.16 Se plantea como hipótesis que la presencia de una carga viral alta activa linfocitos T generando secundariamente activación de linfocitos B y con ellos producción de autoanticuerpos. Existen otras hipótesis que plantan cierta similitud de partículas del virus y sus toxinas con los componentes de las enfermedades reumáticas, lo que hace que se activen los linfocitos T y B de memoria y se aumenta la producción de autoanticuerpos.18,19 Sin embargo, hasta el momento se desconoce qué tiempo puede durar la producción de autoanticuerpos en el caso de pacientes con COVID-19.
Un resultado que llama la atención es el aumento de la positividad del factor reumatoide y el antipéptido citrulinado cíclico en pacientes con AR. Autores como Vinyé Bausá y otros16 reportan que existen reacciones cruzadas entre el factor reumatoide e IgM SARS-CoV-2; lo que no solo generaría dificultades en el diagnóstico de la COVID-19, sino que también propicia un aumento de los valores del FR. Estos elementos no han sido reportados en otras enfermedades reumáticas como el LES.
En esta última enfermedad se supone que el aumento del consumo de complemento (C3 y C4) pueda estar determinado por el aumento de los valores de PCR como expresión del proceso inflamatorio resultante. La positividad de ANA y anticuerpos extraíbles del núcleo, como es el caso del anti-ADN, pudieran estar condicionados a la destrucción celular causada por anticuerpos IgM SARS-CoV-2; esta aplicación también es aplicable al aumento de la presencia de anticuerpos anti-SSa y anti-SSb en pacientes con SS, cuyas determinaciones eran negativas antes del diagnóstico de la COVID-19. Sin embargo, esta teoría aún debe ser confirmada. De esclarecerse estos mecanismos se pudiera tener una mejor visión e interpretación de la presencia de manifestaciones reumáticas en pacientes con COVID-19 sin ER diagnosticada.16,18,20
Los pacientes con espondiloartropatías, consideradas como enfermedades seronegativas, presentaron, aunque en menor porcentaje, positividad del FR. Aunque aún no se conoce el tiempo en que estos anticuerpos se mantendrán positivos, es importante mantener no solo el seguimiento serológico de estos casos, sino también clínico, ya que se pudiera estar frente a la transformación serológica y clínica de una enfermedad.
Por último, el fenómeno de la positividad de autoanticuerpos afectó también a los pacientes con fibromialgia primaria. No se han encontrado reportes que aborden temas similares para poder realizar comparaciones ni que expresen posibles teorías que expliquen estos hechos. Quizás los elementos mencionados relacionados con las reacciones cruzadas entre el factor reumatoide y el IgM SARS-CoV-2 y la destrucción celular secundaria al proceso inflamatorio y la presencia de trastornos de la coagulación resultante de la COVID-19, pudieran ser la explicación a este fenómeno.
A pesar de ser escasos los estudios que aborden los cambios en el perfil inmunológico de los pacientes con ER a los que se les diagnostica COVID-19, las respuestas pueden conducir no solo a la interpretación de los cambios ocurridos, sino también a buscar alternativas terapéuticas que permitan mantener el control de la actividad clínica de las ER durante la evolución de la COVID-19, así como a minimizar el posible daño celular que genera esta última enfermedad. De ambas formas se estaría contribuyendo a minimizar complicaciones, disminuir la morbilidad y la mortalidad, y aumentar la percepción de calidad de vida de los pacientes.
Conclusiones
La COVID-19 causa cambios en el perfil inmunológico de los pacientes con enfermedades reumáticas dados por positividad de anticuerpos y consumo de complemento, que incluso llega a comportarse de manera irregular en el caso de la positividad del factor reumatoide en pacientes con espondiloartropatías. La mayoría de las alteraciones inmunitarias se mantiene hasta 90 días después del diagnóstico de la COVID-19.














