Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
CorSalud
versión On-line ISSN 2078-7170
CorSalud vol.10 no.3 Santa Clara jul.-set. 2018
ARTÍCULO ORIGINAL
Estrategia invasiva*, inmediata, mediata y tardía en el síndrome coronario agudo sin elevación del segmento ST
Immediate, mediate and late invasive strategy in non-ST segment elevation acute coronary syndrome
Liliete Caraballoso García1, Victor J. Caraballoso García2, Idanis Orea Cordero2 Dayma Solís de la Paz3
1. Servicio de Cardiología, Hospital Militar Docente Dr. Mario Muñoz Monroy. Matanzas, Cuba. Correo electrónico: revista.corsalud@gmail.com
2. Especialidades Quirúrgicas, Hospital Pediátrico Eliseo Noel Caamaño. Matanzas, Cuba.
3. Departamento de Medicina Física y Rehabilitación, Hospital Militar Docente Mario Muñoz Monroy. Matanzas, Cuba.
RESUMEN
Introducción: el síndrome coronario agudo sin elevación del segmento ST (SCASEST) es responsable de 2 a 2.5 millones de muertes en el mundo. El intervencionismo coronario percutáneo se relaciona con la mejor evolución en pacientes de moderado y alto riesgo; sin embargo, aún existe duda sobre el tiempo óptimo de realización del procedimiento.
Objetivos: identificar el tiempo óptimo para coronariografía e intervencionismo coronario en pacientes con SCASEST de moderado-alto riesgo.
Método: se realizó un estudio observacional, longitudinal y prospectivo con 74 pacientes que ingresaron con diagnóstico de SCASEST en el Instituto de Cardiología y Cirugía Cardiovascular, desde el 1 de enero de 2011 hasta el 31 de diciembre de 2013.
Resultados: se analizaron 74 pacientes con una edad media de 69,7±9,56 y predominio del sexo masculino (55,4%). No existieron discrepancias entre los factores de riesgo en cada grupo (p>0,05). El promedio TIMI fue 4,8. La mayoría de los pacientes presentaron enfermedad de dos vasos. El vaso responsable fue mayormente la arteria descendente anterior. Las complicaciones graves se presentaron en 8 pacientes (10,8%), en el grupo de intervención tardía se observó la mayor cantidad. La complicación menor más frecuente fue la angina (7 pacientes), con mayor frecuencia en el grupo de intervención tardía. El grupo con menor probabilidad de supervivencia fue el de tratamiento tardío.
Conclusiones: los pacientes del grupo de intervención mediata (entre 12 y 24 horas, grupo B) mostraron los mayores beneficios de la estrategia de coronariografía y reperfusión.
Palabras clave: síndrome coronario agudo, estrategia invasiva, intervencionismo coronario percutáneo.
ABSTRACT
Introduction: non-ST segment elevation acute coronary syndrome (NSTE-ACS) is responsible for 2 to 2.5 million deaths worldwide. The percutaneous coronary intervention is related to better evolution in patients of moderate and high risk; however, there are still doubts about the optimal time to carry out the procedure.
Objective: to identify the optimal time for the coronary angiography and percutaneous coronary intervention in patients with NSTE-ACS of moderate-high risk.
Method: an observational, longitudinal and prospective study was conducted with 74 patients who were admitted with a diagnosis of NSTE-ACS at the Instituto de Cardiología y Cirugía Cardiovascular, from January 1, 2011 to December 31, 2013.
Results: a total of 74 patients were analyzed, with a mean age of 69.7±9.56 and a predominance of males (55.4%). There were no discrepancies between the risk factors in each group (p>0.05). The TIMI average was 4.8. Most of patients presented two-vessel disease. The infarct-related artery was mostly the left anterior descending artery. Major events occurred in 8 patients (10.8%), the largest number was observed in the late intervention group. The most frequent minor event was angina, (7 patients), most frequently in the late intervention group. The group with the lowest probability of survival was that of late treatment.
Conclusions: the patients in the intermediate intervention group (between 12 and 24 hours, group B) showed the greatest benefits of the coronary angiography and reperfusion strategy.
Key words: acute coronary syndrome, invasive strategy, percutaneous coronary intervention.
INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) prevé que en el año 2020 la enfermedad cardiovascular será responsable de 11,1 millones de muertes en el mundo; entre ellas, la enfermedad arterial coronaria es la manifestación más frecuente y tiene una alta morbilidad y mortalidad1,2.
La identificación de los pacientes que tienen un síndrome coronario agudo, entre los muchos con sospecha de dolor cardíaco, supone un reto diagnóstico sobre todo en los casos en que no hay síntomas claros o hallazgos electrocardiográficos. A pesar de los tratamientos modernos, las tasas de muerte, infarto agudo de miocardio (IAM) y reingresos continúan elevadas3,4.
Las observaciones patológicas, angioscópicas y biológicas han demostrado que la rotura o la erosión de la placa aterosclerótica, con los distintos grados de complicaciones trombóticas y embolización distal, que dan lugar a una hipoperfusión miocárdica, son el mecanismo inicial básico en la mayoría de los pacientes4. El promedio de edad de los que presentan este cuadro clínico es de 65,8 años en los hombres y 70,4 en las mujeres, y un 43% pertenecen al sexo femenino.
El término síndrome coronario agudo es un nombre operativo y útil para referirse a una gran constelación de síntomas y signos que son compatibles con isquemia miocárdica aguda y que engloba al síndrome coronario agudo con elevación del segmento ST (SCACEST) y al binomio IAM sin elevación del segmento ST y la angina inestable; estos dos últimos componentes, con el nombre de síndrome coronario agudo sin elevación del segmento ST (SCASEST)5-7.
El SCASEST constituye un conjunto de síntomas y signos, producidos usualmente por enfermedad aterosclerótica y asociados con un incremento del riesgo de muerte o IAM. Su espectro se define por cambios electrocardiográficos consistentes en infradesnivel del segmento ST u ondas T prominentes o invertidas, o biomarcadores de necrosis positivos, en ausencia de elevación del segmento ST y con un cuadro clínico apropiado (dolor precordial típico o equivalentes isquémicos)8.
El SCASEST es responsable de 3,5 a 4 millones de ingresos hospitalarios en todo el mundo anualmente8,9. En Cuba ocupa la tercera posición dentro de las causas directas de muerte por enfermedades isquémicas del corazón6.
Dado que el SCASEST es un síndrome clínico más que una enfermedad específica, se ha propuesto un abordaje etiológico. Hay cinco procesos fisiopatológicos que contribuyen a su desarrollo: 1) la rotura o erosión de una placa aterosclerótica con superposición de un trombo no oclusivo (la causa más frecuente); 2) la obstrucción dinámica o espasmo de una arteria coronaria epicárdica; 3) la obstrucción mecánica progresiva, 4) la inflamación, infección o ambas; 5) la angina inestable secundaria, debida al incremento en la demanda miocárdica de oxígeno o a la disminución del aporte de oxígeno al miocardio (ejemplo, la anemia). Los pacientes pueden presentar uno o simultáneamente varios de estos procesos como causa de su episodio10,11.
Los objetivos inmediatos del tratamiento de estos pacientes, aun en la actualidad, están dirigidos al alivio del dolor, la prevención del IAM y la muerte, mediante la estabilización del proceso trombótico y la lesión coronaria, tratar la isquemia residual y aplicar las medidas de prevención secundarias. El tratamiento antitrombótico se utiliza para prevenir una nueva trombosis, facilitar la trombólisis endógena y disminuir el grado de estenosis, y debe continuarse a largo plazo para reducir la aparición de complicaciones futuras y la progresión del cuadro hacia una oclusión completa. La revascularización coronaria se debe realizar cuando existe una estenosis significativa (>70%) de la arteria responsable8. Por tanto, el debate más actual estaría centrado en cuándo trasladar al paciente para la realización de cateterismo cardíaco y revascularización11-15.
El intervencionismo coronario temprano se relaciona con una mejor evolución en los pacientes con SCASEST de moderado y alto riesgo5; sin embargo, aún permanece la duda sobre el tiempo óptimo de realización de este procedimiento. Por un lado, la realización de una intervención temprana prevendría los episodios isquémicos que se pueden desarrollar mientras el paciente se mantiene en tratamiento con fármacos y espera por un procedimiento tardío; por otro, mantener el tratamiento médico intensivo, retrasando la intervención varios días, puede disminuir las complicaciones relacionadas con el procedimiento, al permitir actuar sobre una placa y un paciente más estable5.
Por dichas razones se decidió realizar esta investigación con el objetivo de identificar el tiempo óptimo para coronariografía e intervencionismo coronario en pacientes con SCASEST de moderado-alto riesgo.
MÉTODO
Se realizó un estudio observacional, longitudinal y prospectivo con 74 pacientes que ingresaron con diagnóstico de SCASEST en el Instituto de Cardiología y Cirugía Cardiovascular, desde el 1 de enero de 2011 hasta el 31 de diciembre de 2013.
La población de estudio estuvo constituida por todos los pacientes de ambos sexos y mayores de 18 años que acudieron por dolor precordial al Servicio de Urgencias del Instituto de Cardiología y Cirugía Cardiovascular de la Habana, Cuba, de forma consecutiva. Aquellos a los que se les diagnosticó SCASEST (universo), definido según las guías de práctica clínica4,5, se les aplicó la escala (score) de riesgo TIMI10,11, por los médicos investigadores.
Las variables estudiadas fueron: edad = 65 años, tres o más factores de riesgo, uso de aspirina en los 7 días previos, enfermedad arterial coronaria conocida (estenosis = 50%), angina reciente (en las últimas 24 horas), elevación de marcadores cardíacos y desviación del segmento ST = 0,5 mm.
Definición de riesgo
Los pacientes con un score de 0 a 2 puntos se consideraron de bajo riesgo; de 3 ó 4 puntos moderado riesgo y de 5 a 7 puntos, de alto riesgo.
Definición de la muestra del estudio
La muestra estuvo constituida por los 74 pacientes con 3 o más puntos en la escala de riesgo TIMI o con presencia de inestabilidad hemodinámica o eléctrica, aunque la aplicación del score de riesgo TIMI haya sido menor de 3 puntos.
Se consideró la presencia de inestabilidad hemodinámica al hallazgo de hipotensión arterial sostenida y de difícil control, con presión sistólica menor de 90 mmHg o la necesidad de soporte farmacológico para mantener la presión o el gasto cardíaco. Por otro lado se tuvo en cuenta como inestabilidad eléctrica a la ocurrencia de alteraciones del ritmo en el electrocardiograma que pudieron poner en peligro la vida del paciente: taquicardias supraventriculares, taquicardias ventriculares sostenidas o no, y fibrilación ventricular.
Se realizó una aleatorización por medio de un programa de computación que dividió a los pacientes en tres grupos. Un primer grupo (A, conformado por 23 pacientes) recibió la estrategia intervencionista lo más pronto posible a la llegada al cuerpo de guardia y el comienzo de los síntomas (estrategia inmediata) y antes de las 12 horas del inicio de estos. Un segundo grupo (B, 26 pacientes) fue asignado a recibir la estrategia intervencionista en una ventana de tiempo entre las 12 y 24 horas de iniciados los síntomas (estrategia mediata). Al grupo asignado a tratamiento intervencionista tardío (C, 25 pacientes) se le realizó la coronariografía diagnóstica después de las 24 horas del inicio de los síntomas y sin límite de tiempo (estrategia tardía).
Se mantuvo seguimiento por consulta externa durante 6 meses.
Procesamiento de la información
El instrumento para la recogida de la información fue una encuesta, confeccionada especialmente para la investigación, a llenar por el médico investigador. Los datos obtenidos mediante técnicas cuantitativas fueron captados de los documentos de recolección y transferidos a una base de datos programada en Microsoft Excel 2010. El procesamiento se realizó mediante el paquete estadístico SPSS versión 19.0 para Windows. Este incluyó el cálculo de frecuencias absolutas, relativas y otras medidas de resumen. La significación estadística se definió por un valor bilateral de p<0,05.
Los recursos de la estadística inferencial a utilizar dependieron del tipo y número de variables. La información se presentó en tablas y gráficos, según correspondió. Las variables cuantitativas se presentaron como media ± desviación estándar y fueron analizadas mediante la técnica de análisis de varianza. Las variables categóricas se compararon mediante el Chi cuadrado y la prueba exacta de Fisher.
El análisis multivariado se realizó por el método de regresión logística. Se elaboraron curvas de supervivencia acumulada por los métodos de Kaplan-Meier y se compararon los grupos mediante las pruebas de rango logarítmico (log-rank test) y la de Breslow.
Ética
El estudio se efectuó conforme a las reglamentaciones y principios éticos existentes para la investigación en humanos y los estudios clínicos. No se infringió ningún principio ético. Se solicitó el consentimiento informado a todos los pacientes y cuando esto no fue posible por su estado clínico se confirmó por un familiar, explicándosele los beneficios y riesgos de la investigación, así como sus propósitos, y se garantizó la confidencialidad de los datos. Los pacientes pudieron realizar todas las preguntas que consideraron necesarias y se aclararon todas sus dudas. Ellos, a su vez, tuvieron derecho de no firmar el consentimiento, en cuyo caso no influyó de ninguna manera en la selección de la estrategia terapéutica más apropiada.
RESULTADOS
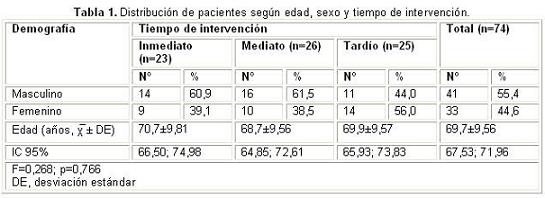
En el estudio se incluyeron un total de 74 pacientes, aleatorizados a 23 en el grupo de tratamiento inmediato, 26 en el grupo de tratamiento mediato y 25 en el grupo de tratamiento tardío. La edad media fue de 69,7±9,56 años. Hubo predominio del sexo masculino (55,4%) y la distribución del sexo entre los grupos mediato, inmediato y tardío fue proporcional, con una mayor representación de hombres en los grupos inmediato y mediato, y superioridad de las mujeres en el grupo tardío, aunque la diferencia no fue significativa (Tabla 1).
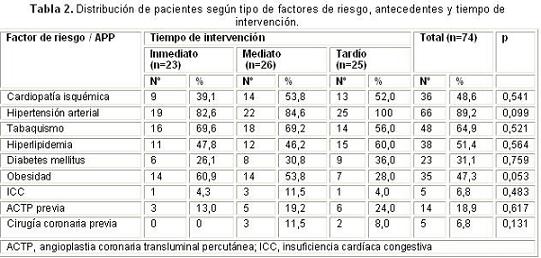
Los factores de riesgo más frecuentemente encontrados (Tabla 2) fueron la hipertensión arterial (89,2%), que alcanzó el 100% en el grupo de tratamiento tardío, seguido por el tabaquismo (64,9%) y la hiperlipidemia (51,4%). Es importante señalar que un 31,1% de los pacientes investigados presentaron diabetes mellitus.
El promedio de puntaje TIMI, mediante el cual se distribuyó a los pacientes en cada uno de los grupos de tratamiento, fue de 4,8±1,27 en el grupo inmediato; 4,8±1,13 (grupo mediato) y 4,8±1,16 (grupo tardío), con un promedio total de 4,8±1,17, semejante para todos los grupos (Tabla 3).
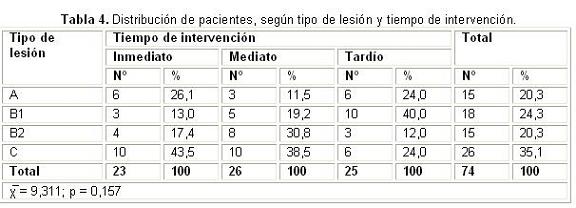
Hubo un predomino de las lesiones coronarias tipo C en los grupos inmediato (43,5%) y mediato (38,5%), mientras que predominaron las B1 en el grupo de tratamiento tardío (40,0%) (Tabla 4). En todos los grupos en general predominaron las lesiones tipo C (35,1%), sin encontrar diferencias estadísticamente significativas.
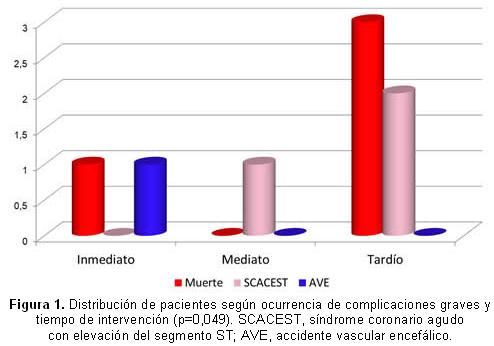
En relación con las complicaciones graves (eventos mayores) durante todo el seguimiento y de forma general, el combinado de muerte, SCACEST y accidente vascular encefálico se presentó en 8 pacientes (10,8% del total), en toda la evolución del estudio (Figura 1). En el grupo de intervención tardía fue donde se observó la mayor cantidad de complicaciones (20%), mientras que fue menor en los grupos de intervención inmediata (8,6%) y mediata (3,8%), con diferencia estadísticamente significativa (p=0,049).
Los eventos menores (combinado de angina, nuevo SCASEST y sangrado) se presentaron en un 6,1% del total de pacientes en estudio (Figura 2) y estuvieron representados, fundamentalmente, por el grupo de intervención tardía, donde un 14% presentaron alguno de los eventos considerados menores durante los 6 meses de seguimiento (p<0,05).
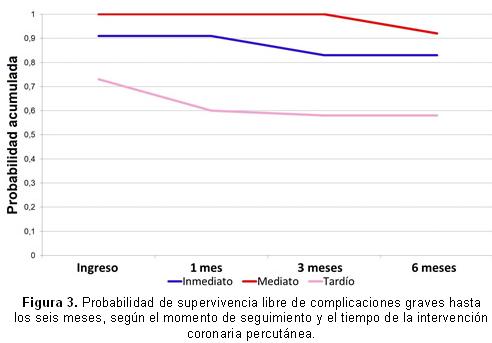
Al analizar la supervivencia del estudio en la curva de Kaplan-Meier se obtuvo como resultado una mayor probabilidad de supervivencia de los pacientes en el grupo de tratamiento mediato (grupo B). El grupo con menor probabilidad de supervivencia en la evolución fue el de tratamiento tardío, donde se observó una caída brusca de la curva de supervivencia en el momento del ingreso y hasta el mes con tendencia al aplanamiento de la curva posteriormente en la evolución (Figura 3).
DISCUSIÓN
El estudio de los síndromes coronarios agudos ha generado múltiples investigaciones que han arrojado una heterogeneidad de resultados sobre todo en cuanto a la forma de abordarlo y la terapéutica adecuada. No obstante, la incidencia, características clínicas y demográficas de los pacientes, así como los principales hallazgos de laboratorio obtenidos son bastante similares16.
La edad es uno de los factores más importante para evaluar el riesgo de mortalidad tanto hospitalaria como en el seguimiento, por eso está incluida en los modelos de predicción de riesgo más significativos publicados y avalados como el GRACE (Global Registry of Acute Coronary Events) y el TIMI (Trombolitics In Miocardial Infarcion)10,11. El riesgo de padecer de enfermedad coronaria aumenta exponencialmente con los años de vida en ambos sexos.
Según Williams et al8, en el estudio CURE se observó una media de edad de 64 años y un 38,7% de los pacientes eran mujeres, datos similares a los del estudio RITA 39 donde la edad promedio fue 63 años. En estudios más recientes que investigaron estrategias de tratamiento en el SCASEST, la edad promedio ha variado en el rango de 60 a 65 años y en todos predominó el sexo masculino, igual a esta investigación. En el estudio ISAR-COOL12 también predominaron los hombres (66,9%) con una edad media de los sujetos de la investigación de 70 años, similar a la muestra de este estudio.
En el sexo masculino la aparición de cardiopatía manifiesta ocurre precozmente cuando se compara con el sexo femenino, aunque en edades tardías se equiparan, e incluso las mujeres pueden superar la incidencia de enfermedades cardiovasculares después de la séptima década de vida17. Se ha demostrado que en este sexo se produce un enfoque diagnóstico y un manejo terapéutico menos agresivo18-20.
En cuanto a la edad de presentación y la distribución del sexo los datos encontrados tienen similitud con la investigación realizada.
La hipertensión arterial constituye por sí sola y como factor de riesgo vascular un contribuyente a la aparición de cardiopatía isquémica como forma de presentación de enfermedad coronaria. A medida que aumentan las cifras de tensión arterial se va perdiendo la capacidad vasodilatadora y se activa la vasoconstrictora. Así un endotelio normal se transforma en uno disfuncional, que además de presentar trastornos en el tono muscular va a mostrar una serie de cambios estructurales que conducen a la hipertensión y la aterosclerosis21,22. En nuestro estudio se observó como el factor de riesgo de mayor prevalencia. Otros estudios han evidenciado porcentajes variables, en uno de ellos se encontró que el 60% de los pacientes con SCASEST padecían de hipertensión arterial (HTA)21, mientras que otros estudios han encontrado una prevalencia que varía entre el 60% y el 65%, otra investigación encontró una prevalencia del 70% entre sus pacientes22.
Los datos de la presente investigación muestran una prevalencia de HTA algo más elevada que la mayoría de los estudios referidos, solo es comparable con uno de ellos, esto pudiera estar relacionado, en primer lugar, con que los pacientes de esta muestra presentan un cuadro de enfermedad cardiovascular de riesgo elevado y constituyen una población con muy alto nivel de posibilidad de presentarla; y en segundo lugar, con que la HTA en nuestro país se encuentra en una prevalencia elevada de hasta 208 por 1000 habitantes6, de ahí que ocupe uno de los primeros lugares a nivel mundial.
El tabaquismo es uno de los factores de riesgo más importantes en la enfermedad cardiovascular, se considera un síndrome de daño multisistémico progresivo y se ha definido como enfermedad crónica, con tendencia a la recaída23. El monóxido de carbono y la nicotina son los componentes más estudiados y ambos tienen efecto nocivo sobre la presión sistólica y la frecuencia cardíaca por los efectos simpáticos de la nicotina, lo que aumenta la demanda de oxígeno y, por otro lado, disminuye el transporte por aumento de la carboxihemoglobina23.
El monóxido de carbono tiene efecto aterogénico directo, reduce la oxigenación tisular, provoca activación plaquetaria, aumenta su adhesión y provoca daño en el endotelio vascular, lo que favorece la aterogénesis23,24. En este estudio se encontró un elevado porcentaje de fumadores en la muestra investigada, lo que coincide con la bibliografía consultada23-25.
La ateroesclerosis coronaria es el elemento subyacente más frecuente de las manifestaciones clínicas de la cardiopatía isquémica. La etiología de este proceso es multifactorial, es el resultado de la interacción de una carga genética predisponente y factores ambientales, y se relaciona íntimamente con el estilo de vida1-3.
Entre los diabéticos, las complicaciones macrovasculares, que incluyen cardiopatía isquémica, infarto cerebral y enfermedad vascular periférica, son las causas principales de morbilidad y mortalidad25,26. La diabetes tipo 2 produce una serie de trastornos metabólicos que apoyan un desequilibrio en el sistema coagulación/fibrinólisis que provocan la formación de coágulos y su estabilidad24,27. Los enfermos diabéticos tienen altos niveles de fibrinógeno27 y del inhibidor de la activación del plasminógeno de tipo I, tanto en el plasma como en lesiones cutáneas, además tienen una función plaquetaria anormal. Estas anomalías pueden contribuir a darle más peso al riesgo de las complicaciones producidas por la ateroesclerosis24,28.
Dos estudios mostraron un resultado semejante de hasta un 22% de presencia de diabetes mellitus en sus resultados25,26. En otros estudios se ha encontrado este factor de riesgo entre 23% y 25%29. El Euro Heart Survey30 ha revelado que el 37% de los pacientes con SCASEST tenía diabetes conocida o de reciente diagnóstico. Como se puede observar, los hallazgos de esta investigación no están en discordancia con la bibliografía revisada.
El modelo GRACE10 es el que proporciona mayor fidelidad en cuanto a la predicción de eventos en el momento de evaluar el riesgo cardiovascular para indicar el tratamiento, pero su uso es más complejo pues requiere para su implementación de un ordenador, mientras que el TIMI10,11 se puede usar fácilmente en la cabecera del paciente. Este fue derivado del análisis multivariado en el TIMI 11B. Además de estratificar el riesgo de estos pacientes, predice el beneficio del uso temprano de medidas terapéuticas como: heparina de bajo peso molecular, bloqueadores IIb/IIIa y la realización de una estrategia invasiva temprana en aquellos de alto riesgo31. En este estudio el promedio de puntaje de TIMI fue similar para todos los grupos, es decir que hubo homogeneidad entre ellos, lo que es relevante a la hora del análisis de los resultados alcanzados; sin embargo, en el estudio TIMI 1831,32 se mostró que un 60% de los pacientes se encontraron en una escala de riesgo intermedio según esta puntuación.
El análisis de las variables consideradas como complicaciones graves en la investigación realizada encontró una mortalidad neta de un 2,7% (4 pacientes). El estudio TRUCS14 distribuyó pacientes para recibir una estrategia intervencionista dentro de las primeras 24 horas o a tratamiento médico y coronariografía e intervencionismo coronario después de 6 días. La diferencia de resultados entre los dos grupos fue significativa a favor del intervencionismo temprano. Los eventos de la variable de terminación en los grupos a los doce meses de seguimiento fue de 7,9% para intervencionismo temprano y 16,7 % los de intervencionismo tardío. Esta investigación demostró que la realización de intervencionismo coronario relativamente temprano ofrece importantes ventajas a los pacientes.
Es interesante mostrar que el beneficio de la estrategia invasiva es más evidente en los pacientes de mayor riesgo. En cambio, los de bajo riesgo no mostraron beneficio con este tipo de estrategia. Estos datos coinciden con la investigación llevada a cabo, donde se observó beneficio de la estrategia invasiva temprana en los pacientes de alto riesgo, pero el tiempo de realización del procedimiento temprano no coincide con el del estudio TACTICS-TIMI11.
En nuestro estudio, que coincide con los resultados anteriormente expuestos, las complicaciones graves y las menores ocurrieron con mayor frecuencia en el grupo C, seguido del grupo A; se piensa que esto pueda suceder porque los pacientes de esta investigación fueron todos considerados de alto y moderado riesgo, con una puntuación del score TIMI, como promedio, alta. No existían pacientes de bajo riesgo, a diferencia del resto de las investigaciones analizadas11,22; por tanto, eran pacientes con una alta probabilidad de complicaciones isquémicas. En el grupo C los pacientes estuvieron esperando un tiempo mayor de 24 horas para la realización del procedimiento intervencionista, que si bien está dentro de los tiempos analizados, en gran parte de la bibliografía revisada aún se considera largo y dio la posibilidad del aumento de observación de acontecimientos adversos.
Aunque las complicaciones graves quedaron en el límite de la posibilidad de significación estadística, se consideró que existe una tendencia a la diferencia significativa. Por otra parte, los autores reflexionan que aun cuando la significación estadística es importante se pudiera tomar en cuenta en este caso la significación clínica, porque muestra la producción de complicaciones graves más numerosas en el grupo tardío, aunque el número de pacientes en esta investigación se considera pequeño y quizás esta diferencia sea más visible con un incremento de la cantidad de pacientes.
Por otra parte, el combinado de eventos menores mostró gran significación estadística, con la mayoría de episodios encontrados en el grupo C, seguido del grupo A, lo cual fortalece la idea de que en el grupo C el tiempo de espera para la realización de un procedimiento angiográfico y revascularizador fue perjudicial.
El beneficio de la intervención temprana en el SCASEST está relacionado directamente con la evaluación del riesgo y la magnitud del beneficio clínico, con diferencia en los tiempos de cateterización en las diferentes estrategias, de acuerdo con varios estudios22. El intervencionismo temprano no es mejor que el tardío en prevenir la muerte, tiene un pequeño efecto en la reducción de infarto y una modesta reducción de los episodios de isquemia22,31; pero la intervención urgente parece ser preferible en los pacientes de muy alto riesgo, mientras que en otras situaciones debe ser valorado individualmente para cada caso.
Estos datos coinciden con la investigación realizada donde la demora en la aplicación del tratamiento intervencionista trajo aparejada la presencia de complicaciones, mientras que una intervención muy rápida, aunque fue mejor que una tardía, no mostró diferencias significativas con la aplicación de la terapia intervencionista en un período intermedio.
CONCLUSIONES
Los pacientes del grupo de intervención mediata (entre 12 y 24 horas, grupo B) mostraron los mayores beneficios de la estrategia de coronariografía y reperfusión.
Nota del Editor
* Invasiva, este término viene del inglés invasive, cuya traducción directa es "invasiva/o". Siempre que se refiera a un procedimiento diagnóstico o terapéutico, es un anglicismo. La RAE acepta este vocablo solamente como adjetivo derivado del verbo invadir. A su vez se refiere a la penetración en el organismo sólo de agentes patógenos, por lo que no parece razonable aplicarlo a procedimientos diagnósticos o técnicas de tratamiento. La traducción más correcta, aunque no perfecta, es cruenta, que provoca efusión de sangre, también pueden ser agresiva, penetrante. No obstante, CorSalud ha decidido aceptar invasivo/a debido a su alta frecuencia de uso y de que además, creemos no es razonable sustituir por otros términos que quizás no expresen con claridad la complejidad de este tipo de procedimiento.
CONFLICTOS DE INTERESES
Los autores declaran que no existen conflictos de intereses.
BIBLIOGRAFÍA
1. Gaziano TA, Gaziano JM. Repercusión global de las enfermedades cardiovasculares. En: Bonow RO, Mann DL, Zipes DP, Libby P, Braunwald E, eds. Braunwald Tratado de Cardiología: Texto de Medicina Cardiovascular. 9na ed. Barcelona: Elsevier España, SL; 2012. p. 1-20.
2. Doval HC, Tajer CD. Evidencias en Cardiología. 5ª ed. Buenos Aires: Editorial GEDIC; 2008.
3. Rosamond W, Flegal K, Friday G, Furie K, Go A, Greenlund K, et al. Heart disease and stroke statistics _ 2007 update: A report from the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Circulation. 2007;115(5):e69-171.
4. Anderson JL, Adams CD, Antman EM, Bridges CR, Califf RM, Casey DE, et al. ACC/AHA 2007 guidelines for the management of patients with unstable angina/non-ST-Elevation myocardial infarction: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 2002 Guidelines for the Management of Patients With Unstable Angina/Non-ST-Elevation Myocardial Infarction) developed in collaboration with the American College of Emergency Physicians, the Society for Cardiovascular Angiography and Interventions, and the Society of Thoracic Surgeons endorsed by the American Association of Cardiovascular and Pulmonary Rehabilitation and the Society for Academic Emergency Medicine. J Am Coll Cardiol. 2007;50(7):e1-e157.
5. Anderson JL, Adams CD, Antman EM, Bridges CR, Califf RM, Casey DE, et al. 2011 ACCF/AHA Focused Update Incorporated Into the ACC/AHA 2007 Guidelines for the Management of Patients With Unstable Angina/Non-ST-Elevation Myocardial Infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2011;123(18):e426-e579.
6. Ministerio de Salud Pública. Anuario Estadístico de Salud 2012. La Habana: Dirección Nacional de Registros Médicos y Estadísticas de Salud; 2013.
7. Braunwald E. Unstable angina: An etiologic approach to management. Circulation. 1998;98(21):2219-22.
8. Williams DO, Abbott JD, Kip KE; DEScover Investigators. Outcomes of 6906 patients undergoing percutaneous coronary intervention in the era of drug-eluting stents: report of the DEScover Registry. Circulation. 2011;114(20):2154-62.
9. Fox KA, Poole-Wilson P, Clayton TC, Henderson RA, Shaw TR, Wheatley DJ, et al. 5-year outcome of an interventional strategy in non-ST-elevation acute coronary syndrome: the British Heart Foundation RITA 3 randomised trial. Lancet. 2005;366(9489):914-20.
10. Aragam KG, Tamhane UU, Kline-Rogers E, Li J, Fox KA, Goodman SG, et al. Does simplicity compromise accuracy in ACS risk prediction? A retrospective analysis of the TIMI and GRACE risk scores. PLoS One [Internet]. 2009 [citado 18 Abr 2017];4(11):e7947. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles /PMC2776353/pdf/pone.0007947.pdf
11. Antman EM, Cohen M, Bernink PJ, McCabe CH, Horacek T, Papuchis G, et al. The TIMI risk score for unstable angina/non-ST elevation MI: A method for prognostication and therapeutic decision making. JAMA. 2000;284(7):835-42.
12. Yusuf S, Zhao F, Mehta SR, Chrolavicius S, Tognoni G, Fox KK, et al. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST-segment elevation. N Engl J Med. 2001;345(7):494-502.
13. Fox KA, Poole-Wilson PA, Henderson RA, Clayton TC, Chamberlain DA, Shaw TR. Interventional versus conservative treatment for patients with unstable angina or non-ST-elevation myocardial infarction: the British Heart Foundation RITA 3 randomised trial. Randomized Intervention Trial of unstable Angina. Lancet. 2002;360(9335):743-51.
14. Michalis LK, Stroumbis CS, Pappas K, Sourla E, Niokou D, Goudevenos JA, et al. Treatment of refractory unstable angina in geographically isolated areas without cardiac surgery. Invasive versus conservative strategy (TRUCS study). Eur Heart J. 2000;21(23):1954-9.
15. Neumann FJ, Kastrati A, Pogatsa-Murray G, Mehilli J, Bollwein H, Bestehorn HP, et al. Evaluation of prolonged antithrombotic pretreatment ("cooling-off" strategy) before intervention in patients with unstable coronary syndromes: a randomized controlled trial. JAMA. 2003;290(12):1593-9.
16. Roger VL, Go AS, Lloyd-Jones DM, Benjamin EJ, Berry JD, Borden WB, et al. Heart disease and stroke statistics _ 2012 update: A report from the American Heart Association. Circulation. 2012;125(1):e2-220.
17. Heras M. Cardiopatía isquémica en la mujer: Presentación clínica, pruebas diagnósticas y tratamiento de los síndromes coronarios agudos. Rev Esp Cardiol. 2006;59(4):371-81.
18. Alfredsson J, Stenestrand U, Wallentin L, Swahn E. Gender differences in management and outcome in non-ST-elevation acute coronary syndrome. Heart. 2012;93(11):1357-62.
19. Mosca L, Barrett-Connor E, Wenger NK. Sex/gender differences in cardiovascular disease prevention: What a difference a decade makes. Circulation. 2011;124(19):2145-54.
20. Filgueiras Frías CE, Laria Menchaca S, Cruz Pantoja M, López Pérez JE, Torres Pérez JA, López Ferrero L, et al. La coronariografía diagnostica desde la perspectiva del sexo. Rev Cuban Cardiol [Internet]. 2011 [citado 15 Oct 2017];17(1):18-26. Disponible en: http://www.bvs.sld.cu/revistas/car/vol17_1_11/car04111.pdf
21. Bendersky M. Asociaciones de drogas en hipertensión arterial. Rev Fed Arg Cardiol. 2010;39(1):16-21.
22. MacMahon S, Peto R, Cutler J, Collins R, Sorlie P, Neaton J, et al. Blood pressure, stroke, and coronary heart disease. Part 1 - Prolonged differences in blood pressure: prospective observational studies corrected for the regression dilution bias. Lancet. 1990;335(8692):765-74.
23. Samet JM. Los riesgos del tabaquismo activo y pasivo. Salud Pública Méx. 2002;44(Supl. 1):144-60.
24. Badimón L, Vilahur G, Padró T. Lipoproteínas, plaquetas y aterotrombosis. Rev Esp Cardiol. 2009;62(10):1161-78.
25. Testamariam B, Cohen RA. Free radicals mediate endothelial cell dysfunction caused by elevated glucose. Am J Physiol. 1992;263(2 Pt 2):H321-6.
26. Inzucchi SE. Diagnosis of diabetes. N Engl J Med. 2012;367(6):542-50.
27. Imperatore G, Riccardi G, Iovine C, Rivellese AA, Vaccaro O. Plasma fibrinogen: A new factor of the metabolic syndrome. A population-based study. Diabetes Care. 1998;21(4):649-54.
28. Reaven GM, Lithell H, Landsberg L. Hypertension and associated metabolic abnormalities - The role of insulin resistance and the sympathoadrenal system. N Engl J Med. 1996;334(6):374-81.
29. Centers for Disease Control and Prevention. National Diabetes Fact Sheet [Internet], 2011 [citado 10 Oct 2017]. Disponible en: https://www.cdc.gov/diabetes/pubs/pdf/ndfs_2011.pdf
30. Dotevall A, Hasdai D, Wallentin L, Battler A, Rosengren A. Diabetes mellitus: clinical presentation and outcome in men and women with acute coronary syndromes. Data from the Euro Heart Survey ACS. Diabet Med. 2005;22(11):1542-50.
31. Cannon CP, Weintraub WS, Demopoulos LA, Vicari R, Frey MJ, Lakkis N, et al. Comparison of early invasive and conservative strategies in patients with unstable coronary syndromes treated with the glycoprotein IIb/IIIa inhibitor tirofiban. N Engl J Med. 2001;344(25):1879-87.
32. O'Gara PT, Kushner FG, Ascheim DD, Casey DE, Chung MK, de Lemos JA, et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2013;127(4):e362-425.
Recibido: 25 de enero de 2018
Modificado: 18 de abril de 2018
Aceptado: 10 de mayo de 2018
Liliete Caraballoso García. Servicio de Cardiología, Hospital Militar Docente Dr. Mario Muñoz Monroy. Matanzas, Cuba. Correo electrónico: revista.corsalud@gmail.com