La aparición repentina de la COVID-19 con la capacidad de convertirse en pandemia en tan pocas semanas ha puesto en jaque no solo a los sistemas de salud, sino también a muchos conceptos previos de la medicina. Esto nos ha obligado a actuar rápidamente no solo para intentar contener el avance de los contagios, sino también para desarrollar protocolos de actuación que reduzcan la mortalidad.
Nuestros colegas en España e Italia no fueron advertidos de la situación que iban a padecer, pero a lo largo de estas semanas nos han ido trasmitiendo su experiencia, con aciertos y desaciertos, pero con el objetivo de que no suframos lo mismo que ellos. En Argentina tuvimos la bendición de una rápida instauración de cuarentena obligatoria y la posibilidad de preparar al sistema de salud lo mejor posible. También pudimos, algunos de nosotros, con más serenidad sentarnos a leer y analizar la información que nos fueron enviando nuestros colegas y amigos desde el campo de batalla en Europa.
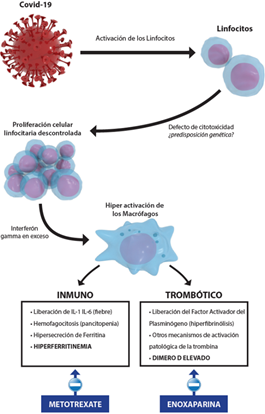
El siguiente protocolo tiene por objetivo disminuir la necesidad de utilización de respiradores y bajar la mortalidad de los pacientes graves. A continuación, explicamos la fisiopatología de la Respuesta Inmune Trombótica Asociada a COVID-19 (RITAC) como hemos decidido llamarla (Figura). Cuando esta pandemia finalice, tendremos el tiempo necesario para reunirnos y analizar la información que sigamos obteniendo durante las próximas semanas.
La utilización de fármacos antivirales análogos de los nucleótidos, como el remdesivir, o anticuerpos monoclonales anti IL-6, como el tocilizumab, se dificultará por el elevado costo y la falta de disponibilidad. Conociendo las características de los medicamentos esenciales de la Organización Mundial de la Salud (OMS), proponemos usar fármacos eficaces, seguros, disponibles y lo más económico que sea posible.
¿Por qué decimos inmune?
Durante los meses de febrero/marzo de 2020 pudo observarse que los pacientes infectados con COVID-19 que se agravan rápidamente presentan datos clínicos y de laboratorio compatibles con el síndrome de activación macrofágica (SAM). Muchos de estos pacientes eran jóvenes o adultos jóvenes aparentemente sanos; sin embargo, hicieron un cuadro con desenlace fatal. Dicha situación no puede ser explicada por un estado de inmunodeficiencia, por el contrario, parecen haber tenido una respuesta inmune exagerada responsable de este final (Video en material suplementario externo, propiedad de los autores).
En la fisiopatología del SAM se observa (Figura):
Proliferación incontrolada de las células T.
Activación excesiva de los macrófagos.
Hipersecreción de citocinas proinflamatorias, interleucina (IL) IL-1β, IL-6, interferón y factor de necrosis tumoral α (TNFα)1.
Todas estas alteraciones fueron descriptas por nuestros colegas en muchos pacientes con formas graves de infecciones con COVID-19, por lo cual entendemos que su diagnóstico precoz es imprescindible para disminuir la mortalidad. De los parámetros de laboratorio consideramos a la hiperferritinemia como el mejor indicador de la presencia de esta respuesta inmune exagerada2, por lo que sugerimos su medición en todos los pacientes correspondientes al escenario 2 propuesto por el Ministerio de Salud de Argentina (Tabla)3.
Tabla Recomendaciones del Ministerio de Salud de Argentina3 para el tratamiento de pacientes en los diferentes escenarios de la COVID-19.

¿Por qué trombótica?
Acompañando a la respuesta macrofágica descontrolada, se encuentra en estos pacientes una activación patológica de la trombina, por lo que se observan múltiples episodios trombóticos que van desde isquemia periférica, tromboembolismo pulmonar, hasta coagulación intravascular diseminada (CID). Estas complicaciones fueron la causa de muerte en muchos de estos enfermos. El parámetro de laboratorio más apropiado para reconocer este estado trombofílico es el Dímero D elevado4. Por lo cual sugerimos su medición en todos los pacientes correspondientes al escenario 2 propuesto por el Ministerio de Salud (Tabla)3.
CRITERIOS DIAGNÓSTICOS DE RITAC
Paciente con infección confirmada de COVID-19 con síntomas respiratorios que presente uno o más de los siguientes criterios:
Dímero D > 1 000 ng/mL
Ferritina > 500 ng/mL
Disnea de rápida progresión
Hipoxemia refractaria
Fenómenos trombóticos
Shock
A estos pacientes con criterios de RITAC recomendamos que, junto con el resto del tratamiento propuesto por las autoridades sanitarias de nuestro país3, se le administre metotrexate + heparina de bajo peso molecular con el objetivo de frenar la respuesta inmuno-trombótica asociada a la COVID-19, para disminuir de ésta forma la morbilidad y mortalidad de esta enfermedad.
Metotrexate (MTX)
Los pacientes con criterios diagnósticos de RITAC empeorarán rápidamente. Ante la imposibilidad de usar anticuerpos monoclonales por el elevado costo, consideramos al metotrexate una excelente alternativa por su eficacia, dis ponibilidad, bajo precio y amplia experiencia en su utilización en la artritis reumatoidea2,5.
A bajas dosis, bloquea la vía Jak/Stat. Esta vía intracelular está implicada directamente en la transducción de información generada por diversas citocinas y controla respuestas inmunitarias e inflamatorias2.
Se demostró la capacidad de MTX de limitar la respuesta pro-inflamatoria de macrófagos al disminuir la liberación de interleucinas y TNFα5.
Heparina de bajo peso molecular (HBPM)
Aumenta la actividad de la antitrombina III, por lo cual bloquea la activación patológica de la trombina. De esta forma se pueden evitar o disminuir los fenómenos trombóticos antes mencionados que hubiesen agravado el cuadro del paciente.
DOSIS RECOMENDADAS
Metotrexate (MTX): dosis 1 mg/kg intramuscular administrados en días alternos (1, 3, 5, 7). Acompañar este tratamiento con ácido fólico y controles hematológicos y hepáticos habituales. Si existiese alguna situación que impida la administración de MTX pueden utilizarse, como alternativa, corticoides a dosis altas (1-2 mg/kg/día de prednisona o sus equivalencias).
HBPM: Enoxaparina 100 UI/kg vía subcutánea cada 24 horas hasta la recuperación del paciente, en su defecto utilizar la HBPM que se disponga en el momento.