INTRODUCCIÓN
La enfermedad ateroesclerótica afecta múltiples lechos vasculares y no se manifiesta de forma aislada; pues se ha demostrado en varios estudios su carácter sistémico, como en el registro REACH en el que la enfermedad arterial de las extremidades inferiores, en pacientes con enfermedad arterial coronaria, está asociada a peor pronóstico1,2. La enfermedad arterial periférica de miembros inferiores suele cursar, inicialmente, de forma asintomática, por lo que es necesario su búsqueda exhaustiva con un buen interrogatorio, examen físico y la medición del índice tobillo-brazo (ITB), para hacer el diagnóstico preciso3.
La prevalencia estimada en algunos estudios del ITB < 0,90, es de 25-40%, en pacientes hospitalizados por enfermedad arterial coronaria; mientras que con examen clínico se diagnosticaría menos del 10%4. Varios estudios describen la presencia de estenosis significativas de los vasos coronarios en pacientes con ITB < 0,9. Apurva et al5, informaron una alta prevalencia de enfermedad de 3 vasos y multivaso, en pacientes con enfermedad arterial periférica y cardiopatía isquémica, asociado a valores bajos de ITB5-7; y en una serie, aun no publicada, de casos estudiados en el Servicio de Rehabilitación Cardiovascular y Prevención Secundaria del Hospital General Camilo Cienfuegos, de Sancti Spíritus, Cuba; al evaluar la magnitud de la asociación entre las diferentes variables y la presencia o no de enfermedad multivaso, se encontró que de un total de 503 pacientes con diagnóstico previo de síndrome coronario agudo, 282 tenían una enfermedad multivaso; 260 (92,2%) presentaron estenosis de más del 50% en 1 o más vasos coronarios principales, y 22 (7,8%) tenían enfermedad del tronco coronario izquierdo. Se determinó que la razón entre la presencia de enfermedad multivaso versus su ausencia, fue de 3,06 (IC 2,0-4,67) veces mayor en pacientes con ITB ≤ 0,9, lo que representó una asociación estadísticamente significativa.
En este artículo se presenta el caso de una mujer que se encontraba en el programa de rehabilitación cardiovascular, con diagnósticos de síndrome coronario agudo previo, sin enfermedad multivaso, y claudicación intermitente de miembros inferiores por enfermedad arterial periférica demostrada, que tuvo una evolución no satisfactoria debido a un hallazgo angiográfico coronario poco común: una fístula coronaria a ventrículo derecho.
CASO CLÍNICO
Mujer de 55 años de edad, con antecedentes de ser fumadora, hipertensa controlada y sedentaria, que ingresó en el Servicio de Cardiología del Hospital Camilo Cienfuegos de Sancti Spíritus, Cuba, con el diagnóstico de síndrome coronario agudo sin elevación del segmento ST. El electrocardiograma, realizado durante el dolor, mostró: ritmo sinusal a 84 lpm, eje de QRS -11 grados e infradesnivel del ST (descenso horizontal) < de 2 mm de V3-V6.
La paciente evolucionó favorablemente, con estabilidad clínica y hemodinámica, y se realizó un ecocardiograma donde no se encontraron trastornos de motilidad regional y se demostró la presencia de una función sistólica global conservada (fracción de eyección del ventrículo izquierdo [FEVI] de 56,7%). Para completar una adecuada estratificación de riesgo, y previo a su inclusión en el programa de rehabilitación cardiovascular, se realizó una prueba ergométrica evaluativa en estera rodante (treadmill) con resultado no concluyente (por no alcanzar la frecuencia cardíaca submáxima programada para la edad, 4:34 minutos de ejercicio, velocidad de 2,7 km/h y pendiente de 10%), pues se detuvo por dolor en la región glútea y miembro inferior izquierdo, a nivel del músculo gastrocnemio (claudicación intermitente), situación clínica no referida por la paciente con anterioridad.
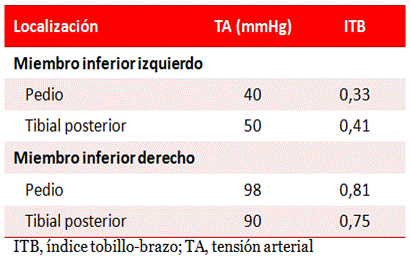
Se confirmó una disminución marcada de los pulsos del miembro inferior izquierdo: a nivel femoral y, en menor magnitud, en el pedio y el tibial posterior, previo al estudio hemodinámico. Los resultados del ITB fueron bajos en el miembro afectado (pedio 0,33 y tibial posterior 0,41), aunque también resultaron patológicos (ITB < 0,9) en el miembro inferior derecho (Tabla). La tensión arterial en el brazo derecho fue de 120/80 mmHg.
Posteriormente se realizó angiografía convencional de miembros inferiores que mostró una lesión obstructiva grave en la arteria ilíaca izquierda proximal y de menos de 50% en la arteria femoral izquierda (Figura). Tras consultar con el Servicio de Angiología, se inició el programa de rehabilitación para la enfermedad arterial periférica; pero durante la realización del ejercicio de baja intensidad, la paciente presentó episodios de disnea acompañados de sudoración, por lo que se suspendió la rehabilitación. Ante la gravedad de su enfermedad ateroesclerótica y la alta probabilidad de enfermedad arterial coronaria significativa, se le realizó coronariografía en el Cardiocentro Ernesto Che Guevara de Villa Clara, donde se encontró: tronco coronario izquierdo corto, sin lesiones; arteria descendente anterior, sin lesiones angiográficas significativas; arteria circunfleja, dominante, sin lesiones, con fístula a cámara de baja presión (ventrículo derecho); y coronaria derecha de escaso desarrollo, sin lesiones angiográficas.
COMENTARIOS
El valor predictivo del ITB para determinar la gravedad de la enfermedad arterial coronaria ha sido demostrado en varios estudios, por lo que se convierte en un método útil, sencillo y barato para la predicción de la afectación multiarterial8,9. Sin embargo, en este caso no existe una correlación entre el ITB bajo y la gravedad de la estenosis arterial coronaria; en su lugar aparece el hallazgo de la fístula coronaria, que es una anomalía poco frecuente, con una incidencia estimada en la población general de 0.002%10.
Se ha informado una frecuencia de 0,3-0,8% como hallazgo incidental en angiografías coronarias realizadas por cualquier indicación, con una relación hombre-mujer de 1,9:1(10,11. En general, su calibre es pequeño y carecen de significación clínica, aunque pueden llegar a producir un cortocircuito arteriovenoso con repercusión hemodinámica. La fístula arterial coronaria se ha definido como una comunicación directa entre una o más arterias coronarias con otro vaso mayor o con una cámara cardíaca (vena cava, ventrículo derecho o izquierdo, venas pulmonares o arteria pulmonar), y puede originarse desde cualquier vaso epicárdico mayor: arteria coronaria derecha (33-55%), descendente anterior (35-49%) y arteria circunfleja (17-18%); Además, también pueden drenar en estructuras de bajas presiones como ventrículo derecho (40%), atrio derecho (26%), arteria pulmonar (17%), vena cava superior (1%) y seno coronario (7%)10. Menos frecuente es el drenaje a otras cámaras cardíacas (atrio [5%] y ventrículo (3%) izquierdos), y pueden ser congénitas (la mayoría) o adquiridas, como consecuencia de procedimientos invasivos, miomectomía septal, traumatismo torácico, por la guía del catéter durante una angioplastia, entre otras10-12.
Las fístulas coronarias se dividen en cinco tipos, de acuerdo a la cámara o vaso que drenan; I) aurícula derecha, II) ventrículo derecho, III) arteria pulmonar, IV) aurícula izquierda y V) ventrículo izquierdo11. El examen físico no muestra hallazgos que sean típicos de esta anomalía, en la mayoría de las ocasiones es normal, solo en pacientes con fístulas de alto flujo se puede auscultar un soplo diastólico, sistólico o continuo con o sin frémito12.
Los síntomas están relacionados con la magnitud del cortocircuito o con el tiempo de evolución de la malformación. La mayoría de los pacientes permanecen asintomáticos, pero con el paso de los años puede aparecer astenia e insuficiencia cardíaca, si el cortocircuito es importante. Otras manifestaciones clínicas pueden ser precordialgia (7%), disnea (40%) o, en el peor de los casos, infarto de miocardio (3%)13.
Existe el consenso de que sólo debe tratarse en los pacientes sintomáticos o con riesgo de complicaciones, como en casos de robo coronario, aneurisma o cortocircuito arteriovenoso importante, que pueden ser causa de isquemia miocárdica14. El diagnóstico de las fístulas coronarias es mediante angiografía y en ocasiones puede detectarse mediante ecografía Doppler. En centros con tecnología disponible, se prefieren los estudios de imagen no invasivos (tomografía computarizada multicorte y la resonancia magnética) para el diagnóstico15. En pacientes con cuadro clínico típico de insuficiencia coronaria puede ser útil la realización de una prueba de esfuerzo o de gammagrafía miocárdica; sin embargo, en la mayoría de los casos estos estudios son negativos. El electrocardiograma durante los episodios de dolor muestra datos inespecíficos sin que se hayan descrito características electrocardiográficas típicas de esta alteración.
El método terapéutico de elección es el percutáneo, menos invasivo y con una menor estancia hospitalaria; por lo que se reserva la cirugía para casos con fístulas múltiples, con afectación de grandes ramas como complicación durante la embolización de los coils (dispositivos endovasculares para el cierre de fístulas u otras comunicaciones vasculares), o cuando el trayecto fistuloso es estrecho y restrictivo, y drena en una cámara cardíaca16-18. Según Díaz de la Llera et al18, la oclusión percutánea mediante la liberación de coils se realiza con seguridad y eficacia desde hace más de dos décadas y se ha convertido en la primera opción terapéutica. Estos mismos autores18 encontraron, en un total de 3075 coronariografías, 4 adultos (0,13%) con fístulas coronarias que drenaban en vasos del territorio pulmonar, y en todos ellos se procedió al cierre percutáneo mediante liberación de coils de manera exitosa.
En el caso que se presenta no se realizó ningún procedimiento terapéutico por la negativa de la paciente al tratamiento intervencionista o quirúrgico de su enfermedad arterial periférica, por lo que continua con tratamiento médico; pues la fístula coronaria, en este caso en particular, no tiene indicación de cierre.