Introducción
La prevención de salud es un componente importante en el desarrollo de los pueblos, el acceso y cobertura a la salud, son derechos que los estados deben garantizar a sus habitantes con el fin de promover el bienestar de todos. Los beneficios que puedan ofrecer los servicios de salud garantizan una sociedad protegida, por lo que se deben implementar sistemas que prevengan las enfermedades a través de programas que brinden a la población la información necesaria para su cuidado integral y le permitan obtener atención en los sistemas de salud pública o privada.
Según Rodríguez Méndez & Echemendía Tocabens (2011), la prevención requiere cambios a nivel psicológico individual y a nivel social que implican a todos los mecanismos propios de los procesos de cambio. Este pensamiento adquiere vital importancia en este trabajo sobre todo porque la idea es educar sobre aspectos tales como, el lavado de las manos, el uso de elementos de protección personal, para que se establezca una adherencia en el personal de salud, pacientes y familiares sobre las medidas que contribuirán en evitar contraer una infección bacteriana.
Los cambios se producen de manera distintas en las personas, algunas toman de forma muy receptiva el hecho de prevenir las enfermedades cambiando hábitos y estilos de vida, por el contrario, otros individuos se muestran reacios y se les hace más difícil el seguir indicaciones dadas por sus médicos o nutricionistas y adoptarlas en su vida diaria.
En el Ecuador el ministerio de salud pública a través de la Dirección Nacional de Estrategias de Prevención y Control tiene el alcance de coordinar, controlar, establecer proyectos y estrategias que permitan prevenir y controlar eventos, enfermedad y/o grupo de enfermedades de importancia para la salud pública. Tal es así que se lleva a cabo el Modelo de Atención Integral de Salud Familiar, Comunitario e Intercultural el cual prevé responder de manera más efectiva a las necesidades de las personas, familias y comunidades, contribuyendo a mejorar su calidad de vida, otro ejemplo es el programa ampliado de inmunizaciones el cual tiene como objetivo contribuir a reducir la morbilidad y mortalidad infantil de las enfermedades prevenibles por vacunación.
Sin embargo, las infecciones bacterianas son una de las causas de enfermedades que afecta a un gran número de personas, estas infecciones pueden darse cuando una bacteria llega a un sitio en el cual normalmente no habita, como es el caso de las infecciones urinarias que en un gran porcentaje afecta a las mujeres y que en casi todos los casos proviene de su microbiota gastrointestinal, debido a situaciones como un incorrecto aseo de su genitales y la consecuencia de una colonización y ascenso de las enterobacterias principalmente hasta la vejiga o el aparato urinario superior.
Pueden citarse además, otras infecciones en las vías respiratorias, causadas por Streptococcus pneumoniae, Klebsiella pneumoniae, Pseudomonas como agentes más comunes, también se tienen las infecciones a consecuencia de contaminaciones de heridas que permiten que microorganismos como Staphylococcus aureus un miembro habitual de nuestra piel pueda llegar a invadir y causar una infección, otros microorganismos como Salmonella y Shigellas causantes de infecciones gastrointestinales provocan infecciones como consecuencia de la ingesta de alimentos o bebidas contaminadas, estas son otra de las causas de infecciones bacterianas más comunes en los seres humanos.
Así el uso de antibióticos se ha vuelto muy común en la práctica clínica, en ocasiones el médico lo receta en un proceso gripal o en la profilaxis de una herida quirúrgica, la accesibilidad a ellos es tan fácil que en muchos de nuestros países en ocasiones se pueden adquirir sin prescripción médica.
El uso indiscriminado de los antibióticos ha generado una presión selectiva de las bacterias hacia la resistencia antimicrobiana, habiéndose originado y propagado por todo el mundo mecanismos de resistencia en Gram negativos como betalactamasas de espectro ampliado, betalactamasas de tipo AmpC, Betalactamasas de espectro extendido (BLEE) y carbapenemasas, en Gram positivos mecanismos de inducción de resistencia a clindamicina, meticilino resistente en el caso de estafilococos, genes de resistencia a vancomicina en enterococos y en menor medida en estafilococos.
Este trabajo pone al descubierto un estudio realizado en el hospital Oncológico “Dr. Julio Villacreses Colmont” Solca Portoviejo. La investigación se realizó en cepas bacterianas perteneciente a la familia de las enterobacterias aisladas a partir de muestras biológicas en los diferentes servicios en el hospital, con el fin de evidenciar si eran productoras de betalactamasa de espectro extendido (BLEE), al mismo tiempo el estudio busca alertar, prevenir a la población sobre el uso indiscriminado de antibióticos y la importancia de un suministro adecuada en función de las enfermedades a las que en un momento determinado se pueden enfrentar.
Desarrollo
Las betalactamasas de espectro extendido (BLEE) se define por Seral García, Pardos de la Gangara & Castillo García (2010), como enzimas capaces de hidrolizar las penicilinas, todas las cefalosporinas (menos las cefamicinas) y las monobactamas, pero no las carbapenemas, se caracterizan por ser inhibidas por el ácido clavulánico, sulbactam y tazobactam. Precisamente este hecho es lo que hace pensar en alertar a la población en relación con el uso indebido de determinados antibióticos.
El uso desmedido y de manera muy amplia ha provocado que las bacterias generen mecanismos de resistencia, lo que ocasiona infecciones en humanos o animales más difíciles de combatir. Los antibióticos que muchos años atrás fácilmente curaban estas infecciones ahora son ineficientes obligando a usar cada vez antibióticos muchos más costosos y que son de uso hospitalario.
Las primeras enterobacterias que producían betalactamasas de espectro extendido solo se aislaban en muestras de pacientes hospitalizados, en la actualidad las enterobacterias productoras de este mecanismo de resistencia ya se encuentran en la comunidad, por lo que cada vez más personas tienen el riesgo que contraer una infección por una enterobacteria productora de betalactamasa de espectro extendido (BLEE).
Esta investigación se realizó tomando en cuenta los aspectos bioéticos y las normas de bioseguridad, en el marco de la normativa de salud y leyes que rigen en el Ecuador, se seleccionó las enterobacterias aisladas de las muestras clínicas procesadas en el laboratorio clínico y mediante el sistema automatizado MicroScan se realizó la identificación y antibiograma, se utilizaron como controles cepas ATCC Escherichia coli 25922 no productora de BLEE y Klebsiella pneumoniae 700603 productora de BLEE. De las cepas aisladas de las muestras biológicas que producían BLEE se procedió a realizar la confirmación fenotípica de este mecanismo de resistencia utilizando agar Mueller Hinton y discos de Ceftriaxona (30ug); Amoxicilina + ácido clavulánico (30ug); Ceftazidima (30ug).
Tabla 1 - Total de enterobacterias productoras de BLEE aisladas.
| Alternativas | Frecuencia | Porcentaje |
|---|---|---|
| BLEE | 146 | 44,79 |
| NO BLEE | 180 | 55,21 |
| Total | 326 | 100,00 |
De las muestras procesadas en el laboratorio clínico en 326 muestras biológicas se aislaron enterobacterias de las cuales en 146 muestras se caracterizaron como enterobacterias productoras de betalactamasa de espectro extendido (BLEE) equivalente al 44,79% el otro 55,21% correspondieron a enterobacterias que no presentaban este mecanismo de resistencia (Tabla 1). Estos datos permiten estimar que aquellas personas que presenten una infección por enterobacterias tengan el riesgo de aproximadamente el 50% de enfermar por una bacteria que sea productora de betalactamasa de espectro extendido (BLEE).
Según Seral García, et al. (2010), diferentes estudios epidemiológicos llevados a cabo en Europa y otras áreas geográficas revelan un aumento de la prevalencia y la dispersión de las BLEE, principalmente en E. coli y Klebsiella. El uso generalizado e indiscriminado de los antibióticos ha provocado que las bacterias adquieran resistencia a los mismos, ocasionando una problemática global, según O’Neill (2016), para el año 2050 existirían 10.000.000 millones de muertes por resistencia antimicrobiana.
Los géneros aislados en este estudio concuerdan con las aseveraciones previamente descritas, Escherichia coli es la enterobacteria más aislada y que expresaba la producción de betalactamasa de espectro extendido habiéndose obtenido un 79,45% de aislamiento, Klebsiella pneumoniae 14,38% Klebsiella oxytoca 2,05% y Proteus mirabilis 4,11%.
De acuerdo con estudios realizados y consultado por el autor (Fariñas & Martinez-Martinez, 2013) la familia de las enterobacterias incluye múltiples géneros y especies de bacilos gramnegativos, los que se encuentran distribuidos en la naturaleza y en el intestino de animales y del hombre, algunas de estas bacterias son patógenos para los seres humanos.
Siendo las enterobacterias parte de la microbiota normal del intestino de los humanos la fuente para una posible infección estará presente en situaciones relacionadas con el incorrecto o la ausencia de aseo de las partes íntimas, este hecho es una de las causas más común de infecciones en vías urinarias, además estos microorganismos también pueden llegar a otros sitios a través de las manos sucias o instrumentos contaminados y provocar una infección.
La posibilidad de enfermar por una infección bacteriana siempre estará latente más aun en los pacientes hospitalizados o con alguna enfermedad que disminuya su sistema inmunológico, por lo que se debe procurar trabajar en concientizar al personal de salud al paciente y a los familiares sobre las medidas de bioseguridad que deben seguir, el lavado de mano, la utilización de elementos de protección personal como son guantes, mascarillas, batas son indispensable en el manejo de los pacientes, la utilización individual o la desinfección periódica de instrumentos como estetoscopio debe ser una práctica constante que permita minimizar las infecciones bacterianas asociadas al cuidado del paciente.
En relación con las formas clínicas de las infecciones por enterobacterias productoras de BLEE (Fariñas & Martinez-Martinez, 2013) conceptualizan que varían según el contexto epidemiológico. En el caso de las infecciones endémicas y fuera de los entornos de las unidades de cuidado intensivos se presentan generalmente en el tracto urinario y mientras que las infecciones en las UCI son graves y está asociadas al tracto respiratorio, catéteres u otros dispositivos. Estas bacterias productoras de BLEE son responsables de infecciones graves como bacteriemia, neumonía nosocomial, peritonitis, infecciones urinarias, quirúrgicas y meningitis.
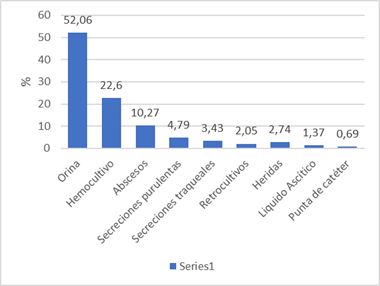
En la investigación realizada se pudo aislar estos microrganismos a partir de muestras biológicas cultivadas, estas muestras se detallan en la figura 1.
Se apreció que en las muestras biológicas con aislamientos de enterobacterias productoras de betalactamasa de espectro extendido BLEE fueron mayoritariamente en orinas representando un 52,06%, estableciendo una relación con la enterobacteria que más se aisló en este estudio que fue la Escherichia coli estos datos no difiere frente a otros estudios donde se estable que este es el germen que más infecciones urinarias provoca.
Escherichia coli es un bacilo Gram negativo de la familia de las Enterobacteriaceae, habita normalmente en el aparato intestinal. Según Jawetz (2010), es una de las enterobacterias que más provoca infecciones en vías urinarias, 90% de las primeras infecciones en mujeres jóvenes.
En cuanto a la prevención de las infecciones esta debe considerar aspectos como en que en el ámbito hospitalario el personal de salud debe tomar acciones que prevengan la transmisión de microorganismos al seguir las normas de bioseguridad y el estricto uso de implementos asépticos y el lavado de mano, además de la educación a los familiares para que sigan las políticas de los centros de salud.
La prevención de las infecciones urinarias en la comunidad debe enmarcarse en hacer énfasis en el correcto aseo de manos, partes íntimas, la utilización de vestimentas que permitan la circulación del aire, son medidas que ayudaran a prevenir infecciones, en el caso de heridas la limpieza apropiada y el cubrirla con material estéril, además de no automedicarse de esta manera se evitara el aumento de resistencia antimicrobiana.
La importancia de realizar investigaciones que permitan evidenciar el aislamiento de estos microorganismos es de mucha importancia dado que permite tomar medidas de prevención en base a una realidad local. Las campañas sobre el uso racional de los antibióticos son sin lugar a duda uno de los retos que deben asumir los ministerios de salud a nivel local e internacional para disminuir la resistencia antimicrobiana
Conclusiones
De las muestras estudiadas el 44,79 % caracterizaron como enterobacterias productoras de betalactamasa de espectro extendido (BLEE) y el otro 55,21% correspondieron a enterobacterias que no presentaban este mecanismo de resistencia.
Se apreció que en las muestras biológicas con aislamientos de enterobacterias productoras de betalactamasa de espectro extendido BLEE fueron mayoritariamente en orinas representando un 52,06%, seguidas de hemocultivos con 22,6% y abscesos con 10,27.
La población debe concientizar la posibilidad de adquirir infecciones bacterianas por diversas vías y sobre todo que estas generan problemas de salud de distintas complejidades.
El uso desmedido y sin prescripción médica de antibióticos genera en un momento resistencia por parte de determinadas bacterias, el conocimiento de este hecho puede favorecer el evitar ser hospitalizados, al tiempo de no ver incrementando los costos de salud, los días de hospitalización y aumento de la mortalidad.
Al ser las enterobacterias miembros habituales de la microbiota intestinal de los seres humanos la posibilidad de contraer una infección por alguna de estas bacterias estará siempre presente. Las medidas preventivas deben enfocarse principalmente en el aseo de las áreas genitales, las manos, la no ingesta de antibióticos sin prescripción médica, el uso de vestimenta apropiada, en los hospitales o centros de salud.
Los elementos de protección personal y el lavado de mano son indispensables, además de un control del uso racional de los antibioticos.