INTRODUCCIÓN
Los medicamentos constituyen la tecnología médica más utilizada en el mundo contemporáneo, han salvado vidas y han prevenido enfermedades, pero su indiscriminada utilización los ha convertido en un problema de salud pública. La sociedad occidental tiene planteado un reto importante en relación con su uso apropiado y, en especial, con los que son de efecto psicoactivo porque han experimentado, en los últimos 20 años, mayor incremento en su uso.1
Los psicofármacos constituyen uno de los grupos farmacológicos más prescritos en la práctica médica, solo superados por los AINEs (antiinflamatorios no esteroideos), lo que se relaciona con la elevada prevalencia en la población de los trastornos de ansiedad, de depresión y de insomnio.
Dentro de este grupo farmacológico resaltan, por su uso frecuente, las benzodiacepinas (BZD). Su surgimiento en la década de 1960 marcó un punto de inflexión en la psiconeurofarmacología y llevó a desplazar a los barbitúricos como sedantes e hipnóticos debido a su perfil de seguridad. Su amplio margen terapéutico permitió usarlas con menos riesgos que sus antecesores, pero es necesario tener en cuenta, cuando se prescriban, que su uso no está exento de riesgos y reacciones adversas, algunas graves. El uso de las BZD se ha extendido de tal manera que ante un escenario diferente se hace necesario revisar su patrón de consumo.2
El mundo enfrenta, en el presente siglo, una situación singular, cada día más personas envejecen y rebasan la frontera cronológica de los 60 años. Se espera que el planeta logre cuadriplicar su población de avanzada edad en los próximos 50 años, al pasar de los 600 millones que hay en la actualidad a 2 000 millones; esto significa que habría de cada 10 personas, una mayor de 60 años.3
Las estadísticas señalan que, al año, entre el 10 y el 20% de la población adulta occidental consume psicofármacos y que entre el uno y el 3% los utilizan de forma regular durante períodos superiores a un año. Los datos en la atención primaria de salud indican que en el 5% de las consultas que atiende un médico de familia se prescribe una BZD.4,5
Los psicofármacos pueden inducir un estado de dependencia que suele ir asociado a un síndrome de abstinencia cuando se interrumpe su administración. Los factores de riesgos más importantes para la dependencia son la dosis diaria y la duración del tratamiento y la vida media del fármaco y la personalidad del paciente, por lo que ningún paciente debe recibir tratamiento sin un diagnóstico previo y un plan terapéutico a seguir.6
El uso inadecuado de psicofármacos es un problema de salud pública a nivel mundial. El Observatorio Español de las drogas y las toxicomanías informó que el 2% de la población encuestada había consumido hipnóticos sin receta el último año.7 En estudio previo realizado sobre la situación de salud del adulto mayor en el Consultorio del Médico de la familia número 7, del Policlínico “30 de Noviembre” la automedicación y la polifarmacia fueron algunos de los factores de riesgo encontrados; el 68,8% de la población adulta hacía uso de psicofármacos, por lo que se realizó el presente estudio con el objetivo de determinar su patrón de consumo en este grupo poblacional.
MÉTODOS
Se realizó un estudio descriptivo de corte transversal durante el período comprendido de mayo a diciembre de 2019. El universo estuvo constituido por los 143 adultos mayores del Consultorio del Médico de la familia número 7, del Policlínico “30 de Noviembre” de la Ciudad de Santiago de Cuba, de la provincia del mismo nombre, que durante el último año habían consumido algún psicofármaco, en los que previamente se descartó el diagnóstico de síndrome demencial u otra psicopatía. Los datos se recogieron previo consentimiento de los pacientes por medio de una entrevista estructurada realizada por alguno de los autores y se vertieron en una planilla, la información fue analizada por medio del programa estadístico SPSS versión 15.0 a través del que se confeccionaron las tablas de contingencia y se hicieron los cálculos de los distintos parámetros y pruebas estadísticas y sus análisis.
Las variables estudiadas fueron la edad, el sexo, el estado civil, el nivel de escolaridad, el medicamento prescripto, el personal que lo prescribió, los síntomas que motivaron la indicación, el tiempo de consumo, el tiempo indicado por el médico, los síntomas de tolerancia y el tipo de familia y su funcionabilidad.
Se buscó la asociación entre variables a través de la prueba de asociación de Chi cuadrado (χ²) con significación α=0,05.
RESULTADOS
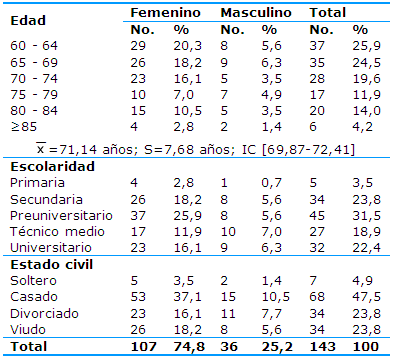
El consumo de psicofármacos predominó en las mujeres (74,8%). El 50,4% de los pacientes estaba entre los 60 y los 69 años de edad. Prevalecieron el nivel preuniversitario (31,5%) y el secundario (23,8%). El 47,5% de los estudiados mantenían una relación de pareja estable (Tabla 1).
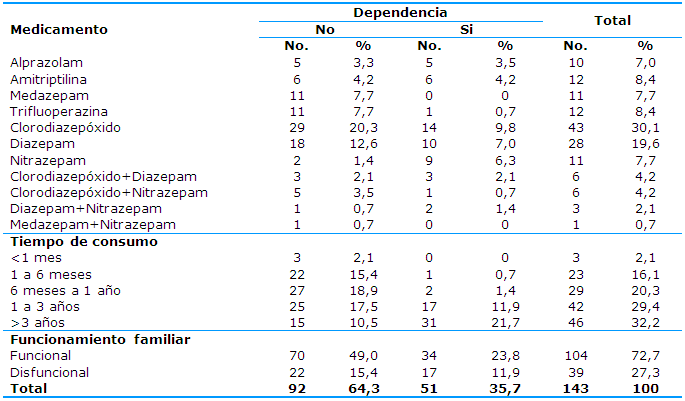
En la Tabla 2 se muestra que el 38,5% de los pacientes presentaban dependencia al uso del medicamento, lo que está asociado con el tiempo de consumo (p=0,000), no así con el funcionamiento familiar (p=0,310).
Los medicamentos más consumidos fueron las benzodiacepinas: el clorodiazepóxido (30,1% como monoterapia y 8,4% en combinación con otro fármaco) y el diazepam (19,6% como monoterapia y 6,3% en combinación con otro fármaco).
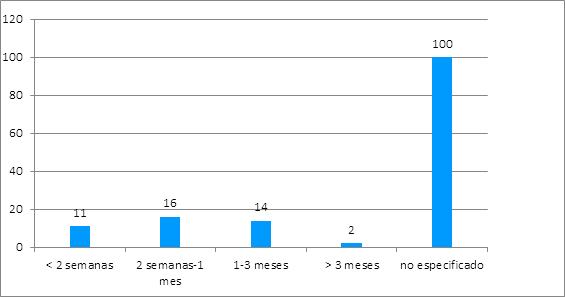
A la prescripción, en 100 pacientes (69,9%) no se especificó el tiempo por el que debía ser consumido (Figura 1).
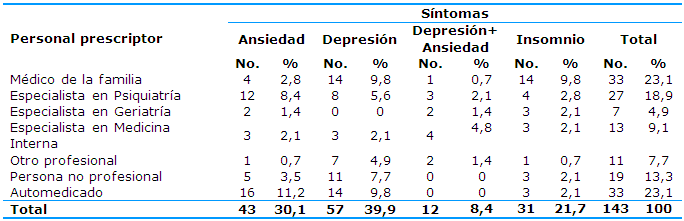
Predominó la depresión como síntoma para la indicación del uso de psicofármacos (39,9%). La prescripción fue realizada en 33 pacientes por el médico de la familia; 33 se automedicaron y 19 pacientes consumieron los fármacos sugeridos por una persona no profesional (dígase vecino, amigo, familiar, etc.), por lo que suman 52 (36,4%) los medicados sin indicación facultativa (Tabla 3).
DISCUSIÓN
En los últimos años se han realizado diversas investigaciones en Cuba que alertan sobre el uso indiscriminado de fármacos en la tercera edad y se sitúan los psicofármacos entre los tres primeros grupos de medicamentos consumidos y sin prescripción facultativa en muchos casos.1
Los cambios endocrino-metabólicos que se verifican en el organismo femenino después de la menopausia constituyen la explicación de que muchos trastornos psiquiátricos de nivel neurótico sean más frecuentes en las mujeres y, por tanto, es mayor el consumo de psicofármacos, específicamente de las benzodiacepinas que son, a su vez, los más utilizados por su eficacia en el tratamiento a corto plazo de los trastornos de ansiedad y de insomnio. A esto se le suman factores socioculturales, al ser el sexo masculino el “fuerte” hay tendencia a clasificar como “débil” a los hombres ansiosos y deprimidos, lo que limita la búsqueda de ayuda profesional ante alguno de estos síntomas.
Estudios realizados en Venezuela,3 México5 y Argentina8 coinciden con la mayor prevalencia del sexo femenino en el consumo de psicofármacos.
El perfil de seguridad de un fármaco depende no solo de su perfil farmacológico (entiéndase mecanismo de acción, acciones farmacológicas, interacciones y farmacocinética), sino especialmente de su uso adecuado. El daño o el riesgo de daño por cualquier fármaco es obviamente mayor cuando se le utiliza en forma irracional. Con las BZD se da la particularidad de que dos de sus efectos adversos frecuentes, la tolerancia y la dependencia, son el sustrato básico para la perpetuación de una prescripción inadecuada y un consumo creciente, de causa multifactorial. Su rápida acción, su fácil acceso y la errónea percepción de inocuidad con infravaloración de riesgos por parte de prescriptores y usuarios forman parte del problema.
El desarrollo de tolerancia y de dependencia es diferente para cada BZD y para cada persona y se incrementa, sobre todo, con el uso de dosis elevadas, por los tratamientos prolongados y cuanto menor sea la vida media de ella. Se recomienda no superar las cuatro semanas de tratamiento para el insomnio y de las ocho hasta las 12 semanas para los trastornos de ansiedad. A su vez, es recomendable que la pauta de retirada quede registrada por escrito. Para los que ya reciben tratamiento por un tiempo mayor de cuatro a seis semanas se debe intentar iniciar la deshabituación en forma lenta y gradual, con una reducción de la dosis de entre 10 a 25% cada dos o tres semanas.2
La dependencia se puede clasificar en tres tipos: psíquica, que es el deseo incontrolable de consumir una sustancia a dosis creciente con el objetivo de alcanzar un estado de bienestar; física, que implica la aparición de un síndrome de abstinencia al interrumpir de forma brusca el consumo y terapéutica, que es la negativa a interrumpir la toma de una sustancia que ha sido útil en el control de los síntomas.9
La dependencia está causada por alteraciones en su receptor tras su empelo prolongado. La sensibilidad del receptor cambia y pasa de una posición agonista a una posición agonista inverso. En este nuevo estado de sensibilidad del receptor la interrupción brusca de la administración del fármaco produce síntomas de un agonista inverso benzodiacepínico, con aumento de la ansiedad, el insomnio, la agitación, etc. La dependencia a las BZD puede considerarse una adaptación fisiológica a su empleo crónico.2
La mejor forma de prevenir la dependencia es la realización de una prescripción correcta. Ningún paciente debe recibir un tratamiento sin un diagnóstico previo en el que no exista otra posibilidad de tratamiento con menor riesgo. En la consulta diaria de la atención primaria las enfermedades psiquiátricas más prevalentes son la ansiedad y el insomnio, que suelen corresponder a situaciones de estrés y requieren tratamiento con terapia de apoyo y conductual y medidas higiénicas que suelen ser suficientes. Una vez necesitado el fármaco hay que seguir un plan terapéutico por períodos cortos, a dosis mínima efectiva.10 De acuerdo a los criterios de Beers, que clasifican los medicamentos según la seguridad para su uso en el adulto mayor, los psicofármacos son categorizados como drogas no recomendadas.11
Las benzodiacepinas son los medicamentos que más síntomas de abstinencia acarrean y las que más dependencia generan. En este estudio ese fue el grupo farmacológico más consumido y se destacaron el clorodiazepóxido; en otros trabajos se señalan el diazepam y el alprazolam.3,8 Otra investigación encontró que siete de cada 10 mujeres y tres de cada 10 hombres consumían BZD.8 En un estudio realizado en ancianos institucionalizados en centros gerontológicos de Cuenca, Ecuador, predominó el uso de neurolépticos.12
En cuanto a los trastornos que motivan el uso de psicofármacos en la tercera edad la depresión es el síntoma más frecuente; no hay correspondencia con los fármacos más usados porque las BZD tienen indicación para el tratamiento de la ansiedad y el insomnio. Quevedo5 y Agostino8 en sus estudios encontraron también la depresión con síntoma principal, mientras que Albear3 y Caro1 hallaron que la ansiedad y el insomnio, respectivamente, fueron los síntomas predominantes.
No solo los cambios psíquicos, físicos y socio-familiares pueden llevar a la cronicidad de un síntoma, como es el caso de la depresión y, por ende, a la cronicidad de un tratamiento, sino lo que es peor, la falta de un seguimiento adecuado provoca en la mayoría de los casos que los tratamientos con psicofármacos se prolonguen más allá del tiempo prudencial y lleven a un estado de dependencia.
Con la edad aparecen cambios que afectan a la farmacodinamia y a la farmacocinética de los medicamentos. Igualmente se producen deterioros en las enzimas hepáticas encargadas de metabolizar la mayoría de estos fármacos, por lo que se pueden acumular en el organismo y causar reacciones adversas como somnolencia y sedación, que aumentan el riesgo de caídas y fracturas y deterioro cognitivo y alteraciones de la coordinación, que se pueden agravar en caso de que el paciente sufra alguna enfermedad neurodegenerativa. Hay que tener especial cuidado con las dosis, el tiempo de utilización y el tipo de fármaco administrado en este tipo de pacientes.11,13
Los médicos suelen ser los que inician la prescripción de psicofármacos y luego el paciente continúa con patrones de uso y automedicación y olvidan o desconocen que estos medicamentos poseen el riesgo de crear dependencia, tolerancia y posibilidad de inducir síntomas de abstinencia.
La automedicación y la polifarmacia son los principales patrones de consumo de medicamentos dentro del uso irracional de fármacos. Ambas prácticas se han convertido en un problema de salud a nivel mundial y constituyen un potencial riesgo para los sujetos que las practican.14,15
La automedicación constituyó un serio problema. Es el médico de familia el especialista que más indicó los psicofármacos, lo que se corresponde con la amplia cobertura de estos profesionales. Resultados similares se reflejan en otros estudios;3,5 sin embargo, una investigación desarrollada en Argentina informó que fue el Especialista en Psiquiatría el que prescribió al mayor número de pacientes, seguido de los Especialistas en Medicina Interna.8
En el trabajo diario en los consultorios se encuentran pacientes que viven solos, jubilados, sin apoyo familiar ni nuevos proyectos de vida. Todos estos factores conllevan a que los pacientes se sientan tristes, angustiados, desanimados y deprimidos, por lo que la prescripción de psicofármacos se incrementa a cifras alarmantes sin solucionar el problema principal. Se deben proponer alternativas terapéuticas como la participación en talleres, la realización de actividad física y la participación en actividades culturales y artísticas en las que puedan manifestar sus sentimientos y no opacarlos con el efecto de los fármacos.
CONCLUSIONES
El consumo de psicofármacos predominó en las mujeres de la sexta década de la vida. No existe correspondencia entre los síntomas y el fármaco consumido. En su mayoría fueron automedicados o indicados por personal no profesional. Más de la tercera parte de los casos presentaban dependencia al uso del medicamento, el que está asociado con el tiempo de consumo, pero no con el funcionamiento familiar.