INTRODUCCIÓN
El síndrome de la vena cava superior (SVCS) fue descrito por primera vez en 1757 por William Hunter en un paciente con aneurisma sifilítico de la aorta. Durante muchos años las infecciones fueron su principal causa, pero en los últimos años, con el uso de catéteres endovenosos permanentes o semipermanentes (para quimioterapia o hemodiálisis) o electrodos para marcapasos o desfibriladores, ha surgido como complicación la obstrucción de la vena cava superior (VCS).
Más recientemente, la etiología infecciosa y la obstrucción debida a catéteres a permanencia han sido desplazadas por los procesos tumorales, y es el más frecuente el cáncer de pulmón. En la actualidad el SVCS se debe, en un gran por ciento, a enfermedades neoplásicas.1
El SVCS engloba las manifestaciones clínicas ocasionadas por la obstrucción total o parcial del flujo sanguíneo de la vena,1,2 ya sea de manera extraluminal o intraluminal.1 Se caracteriza clínicamente por edema en pelerina o en esclavina, distensión de las venas del cuello y facies abotagada debido a la disminución del retorno venoso proveniente de la cabeza, el cuello y los miembros superiores hacia la aurícula derecha. El síntoma más referido es la disnea (65%) y el hallazgo exploratorio más común es la ingurgitación yugular. El signo de Botermann presente consiste en el aumento de la cianosis, del edema facial y de la congestión cefálica cuando se elevan los brazos por encima de la cabeza.3
El diagnóstico del SVCS es eminentemente clínico, pero los estudios paraclínicos son útiles para confirmarlo. La radiografía de tórax se muestra anormal en más del 90% de los casos, aunque una radiografía normal no debe excluir el diagnóstico.2 El hallazgo más trascendente en la radiografía de tórax es el ensanchamiento del mediastino superior, por lo general de predominio derecho. La tomografía axial computadorizada (TAC) con contraste endovenoso (angio-TAC) es el estudio más utilizado para confirmar el diagnóstico porque muestra, de modo más confiable, la anatomía del mediastino y la evidente disminución o abolición en la opacificación de las estructuras vasculares y permite el diagnóstico preciso, mostrando el grado y el nivel de la obstrucción.1,2,4
INFORMACIÓN DEL PACIENTE
Paciente femenina, de 87 años de edad, con antecedentes de padecer diabetes tipo 2 desde 15 años antes, para la que recibe tratamiento con metformina y dieta, y con diagnóstico de bocio nodular. Aproximadamente cinco meses antes una citología por aspiración por aguja fina (CAAF) del tiroides resultó sospechosa de células neoplásicas, para lo que se recomendó tratamiento quirúrgico, que no fue aceptado por los familiares. Se le indicó entonces levotiroxina sódica (tableta de 100 µg), – de tableta diariamente desde un mes antes de su ingreso.
Acudió al Cuerpo de Guardia del Hospital Universitario Clínico Quirúrgico “Arnaldo Milián Castro” de la Ciudad de Santa Clara, de la Provincia de Villa Clara, por falta de aire, decaimiento y pérdida del apetito, consciente, sin defecto motor focal. Al examen físico se constató discreta palidez cutáneomucosa y edema moderado en miembros inferiores, duro, frío y de difícil godet.
En la Sala de Medicina se constató somnolencia, bradicardia, bradilalia, piel seca y ausencia de la cola de las cejas. El examen del cuello reveló un tiroides nodular. Por interconsulta con el Especialista en Endocrinología se decidió aumentar la dosis de levotiroxina, primero a 100 µg y posteriormente a 150 µg, por considerarse clínicamente en estado de hipotiroidismo.
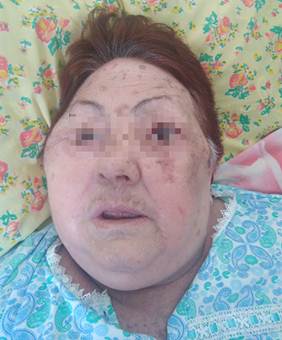
En el séptimo día de su ingreso se constató marcado edema de la cara, el cuello (Figura 1) y de ambos miembros superiores (Figura 2), frío y de muy fácil godet.
Se le indicaron un ultrasonido Doppler de cuello y un angio-TAC que mostraron: múltiples adenomegalias cervicales derechas asociadas a masa hipodensa en el lóbulo tiroideo derecho de 33x50 mm. Trombosis de ambas venas yugulares externas y de la yugular interna derecha que se extiende a la vena innominada y a la vena cava superior. Trombo a nivel de la arteria pulmonar izquierda que se extiende a las ramas más periféricas, con áreas de infarto pulmonar con cavitación hacia los segmentos apicales y apical posterior derechos. Se observa además masa de densidad variable, retroareolar derecha, que se extiende al cuadrante externo y que produce engrosamiento del tejido dérmico y retracción del pezón. La posibilidad de tumor maligno de la mama debe tenerse presente, asociado a la presencia de varias adenopatías axilares, la mayor de 21 mm. Todos estos datos se corroboraron con ultrasonido Doppler del cuello.
Se le realizó una CAAF (citología por aspiración por aguja fina) del tumor de la mama, pero la muestra no fue útil para diagnóstico. Se intentó repetir este estudio pero no fue posible por la negativa familiar y el mal estado de la paciente.
Doppler carotídeo: vena yugular derecha con imagen de trombo en su interior, sin flujo. Vena yugular izquierda permeable, con trombo en su interior. Vena subclavia derecha dilatada 12 cm en relación con la izquierda que mide 8 cm. Diagnóstico: trombosis de la vena cava y de ambas yugulares.
Se solicitó interconsulta con el Departamento de Hemodinámica del Cardiocentro “Ernesto Che Guevara” de las mismas ciudad y provincia con el objetivo de permeabilizar la vena cava mediante la colocación de un stent balón expandible, pero el tratamiento no fue posible por no disponerse de los recursos necesarios. Se descartó la posibilidad de tratamiento trombolítico debido a la edad de la paciente, a sus comorbilidades, a la extensión de las trombosis y a la imposibilidad de emplear urokinasa o activador del plasminógeno tisular para este procedimiento y por conocer que entre las causas de fracaso están los pacientes con invasión completa de la vena cava por tumores malignos. A pesar del tratamiento con fraxiparina 11 400 UI anti-Xa/0,6 ml cada 12 horas, hidrocortisona y diuréticos en altas dosis se apreció incremento del edema de la cara, de la región superior del tórax (edema en esclavina) y de ambos miembros superiores, ingurgitación yugular, aumento de la disnea, desorientación y disminución del nivel de conciencia, con empeoramiento en el decúbito recumbente. En el día 23 de su ingreso comenzó con tos húmeda, ausencia de respuesta a estímulos e incremento de la disnea, se tornó cianótica y falleció por insuficiencia respiratoria aguda asociada a bronconeumonía hipostática, edema cerebral e hipertensión endocraneana.
DISCUSIÓN
El SVCS es un cuadro incapacitante y potencialmente letal que en el 80% de los casos se presenta en pacientes con una neoplasia. El edema facial o en esclavina y la sensación de plenitud en el cuello (collar de Stokes) son los signos que se observan con mayor frecuencia (80%), acompañados de edema de las extremidades superiores (60%), disnea, tos o ambas (50%), distensión venosa sobre el cuello y la pared torácica (signos clásicos) y, en menor proporción pero en casos de mayor gravedad, estridor, cianosis, confusión, edema laríngeo, síncope y signos de edema cerebral,1 tal y como ocurrió en la paciente que se estudió. Las manifestaciones clínicas son más dramáticas cuando la obstrucción se presenta en forma abrupta y por debajo de la vena ácigos.1
Es habitual que la instauración del cuadro clínico sea progresiva a lo largo de varias semanas. Es de señalar la rapidez con que se presentaron las manifestaciones clínicas de congestión venosa del hemicuerpo superior en la paciente, que comenzó por quejarse de disnea y decaimiento y en el séptimo día de su evolución desarrolló edema en esclavina y de ambos miembros superiores, ingurgitación yugular, aumento de la disnea, desorientación y disminución del nivel de conciencia. La gravedad del SVCS depende de la rapidez de instauración de la obstrucción y de su localización; cuanto más rápida es la instauración, más intensos son los síntomas, porque las venas colaterales carecen de tiempo para distenderse y adaptarse al aumento de flujo sanguíneo.2,5,6
La circulación venosa colateral permite aumentar la capacidad de volumen redistribuyendo el flujo sanguíneo y mitigando la intensidad de los síntomas.2,6,7 En un estudio valoraron que la frecuencia de la visualización de la circulación colateral en la TAC es significativamente diferente entre pacientes con signo-síntomas de SVCS y pacientes sin ella. La amplia mayoría de las tomografías de los pacientes que presentaban signo-síntomas mostraron dilatación de la circulación colateral, mientras que los pacientes sin signos o síntomas prácticamente no presentaban dilatación, aunque a circulación colateral se encontrara presente previa al desarrollo de los mismos, es decir, que actuaba como mecanismo compensador.2,8 En esta paciente no se apreció en la angio-TAC circulación colateral dilatada, por lo que este mecanismo compensador probablemente resultó insuficiente, lo que contribuyó al deterioro neurológico por edema cerebral muy rápidamente.
La incidencia exacta de las causas del SVCS no relacionadas con malignidad aún no se ha determinado; probablemente entre el 15 y el 30% de los casos de SVCS están producidos por enfermedades benignas como la obstrucción de los catéteres centrales, los marcapasos, la fibrosis mediastínica y el bocio. En los últimos años, en los pacientes oncológicos ha habido un aumento de la incidencia. Las lesiones malignas se presentan hasta en el 90% de los casos, la mayor parte debido a cáncer de pulmón y, con menos frecuencia, a linfoma no Hodgkin y tumores germinales. Las metástasis intratorácicas de tumores sistémicos representan hasta el 10% de las causas malignas, en especial cáncer de mama.1,2,4,5,6,7 En la paciente se observó, en la angio-TAC, una masa de densidad variable, retroareolar derecha extendida al cuadrante externo, con engrosamiento del tejido dérmico y retracción del pezón asociada a varias adenopatías axilares, la mayor de 21 mm, muy sugestiva imaginológicamente de un cáncer de mama. A pesar de un intento de diagnóstico citológico por CAAF este, lamentablemente, resultó fallido.
El SVCS es una complicación muy rara del carcinoma de tiroides, tumor presente en la paciente. El carcinoma anaplásico de tiroides crece muy rápidamente y es un tipo invasivo de cáncer de tiroides que ataca más frecuentemente a personas mayores de 60 años, representa solo el 1% de todos los cánceres tiroideos y es una enfermedad muy poco frecuente. Este es un tumor de rápido crecimiento, voluminoso y asimétrico, rápidamente invasor, que compromete estructuras vecinas, causa metástasis ganglionares precoces y a distancia. La sobrevida generalmente no alcanza al año.
El síndrome de la vena cava superior, aunque no es muy común, se presenta con alguna frecuencia en las Salas de Medicina, por eso es una necesidad el diagnóstico del proceso, sea benigno o maligno. Además, el manejo de estos enfermos presenta siempre grandes dificultades porque, en muchas ocasiones, se comportan como graves urgencias clínicas.