INTRODUCCIÓN
La alergia ocular es una enfermedad caracterizada por una inflamación que afecta directamente a la conjuntiva, que es una membrana mucosa delgada que cubre y reviste la superficie ocular, excepto la córnea, de tal forma que provee al ojo de una barrera primaria contra alérgenos ambientales, químicos e infecciosos.1,2
La conjuntiva está conformada por tres partes: la primera es la conjuntiva palpebral, que cubre la parte interna de los párpados, en la que se encuentran unas pequeñas elevaciones llamadas papilas; la segunda, llamada conjuntiva ocular o bulbar, que cubre la porción anterior del globo ocular y que se encuentra adherida a la esclerótica y la tercera parte es el fondo del saco conjuntival, que es la porción intermedia que forma un pliegue muy flojo que asegura la movilidad del ojo, es muy rica en vasos sanguíneos, lo que explica su tendencia a la tumefacción y, en esta porción, se abren los conductos lagrimales y por dos capas: una basal y una superficial. La superficial está formada por tres capas de células: la primera profunda, por células cilíndricas; la segunda es la media, por células poligonales y la tercera, superficial por células escamosas, que cuentan con microvellocidades en su superficie libre. Entre el epitelio conjuntival están dispersas células secretoras de moco que preservan la humedad, la tensión superficial y la estabilidad de la capa lagrimal.2
La conjuntivitis alérgica, aunque no constituye un cuadro grave ni una urgencia oftalmológica, se ha convertido en una enfermedad muy frecuente en las Consultas de Oftalmología; su forma de evolución y la respuesta al tratamiento hacen que, en ocasiones, sean pacientes de larga estadía en consulta y de difícil manejo, incluso con niveles de insatisfacción por el tiempo de tratamiento.
El primero en definir la conjuntivitis alérgica como enfermedad clínica fue el inglés Bortock, en 1819. Casi un siglo después, en 1928, Mac Culloch asoció esta condición con los cultivadores de heno, pero hubo que esperar hasta los años 40 para que, gracias al trabajo de varios grupos de investigadores franceses, alemanes y norteamericanos, el concepto de alergia se desvinculara definitivamente del origen infeccioso al que hasta entonces se hallaba ligado. La conjuntivitis vernal fue descrita por Arlt, en 1846, y fue caracterizada como enfermedad clínica en 1876, por Saenrsch, que la denominó catarro primaveral debido a su periodicidad.3 Es una oftalmorreacción a nivel conjuntival que acompaña frecuentemente al asma, la rinitis y a otras enfermedades alérgicas, pero que puede ser una enfermedad aislada.4
Es una enfermedad alérgica cada vez más frecuente, con la misma severidad clínica que el asma y la rinitis alérgica. Los estudios epidemiológicos de conjuntivitis alérgica son escasos, a pesar de su asociación frecuente con otras enfermedades de este tipo.5
En las últimas décadas se ha documentado que la prevalencia de enfermedades alérgicas ha aumentado de forma considerable. Se estima que alrededor del 30% de la población tiene síntomas alérgicos y de ellos del 40 al 80% pueden tener síntomas oculares. Se considera que la prevalencia es mayor en los países occidentales que en Asia o África.1
En la población pediátrica las enfermedades atópicas oscilan entre el 25 y el 30%, dentro de ellas, la dermatitis atópica (del 15 al 20%), el asma (del siete al 10%) y la rinitis y la conjuntivitis (del 15 al 20%).6
La conjuntivitis alérgica está presente en el 30 y hasta el 71% de los pacientes con rinitis alérgica y se ha estimado en el seis y hasta el 30% de la población general y hasta en el 30% de los niños, con o sin asociación con rinitis alérgica.5
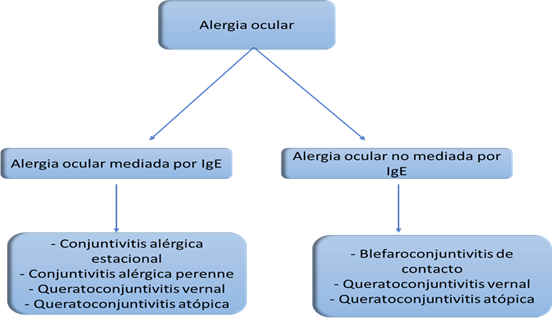
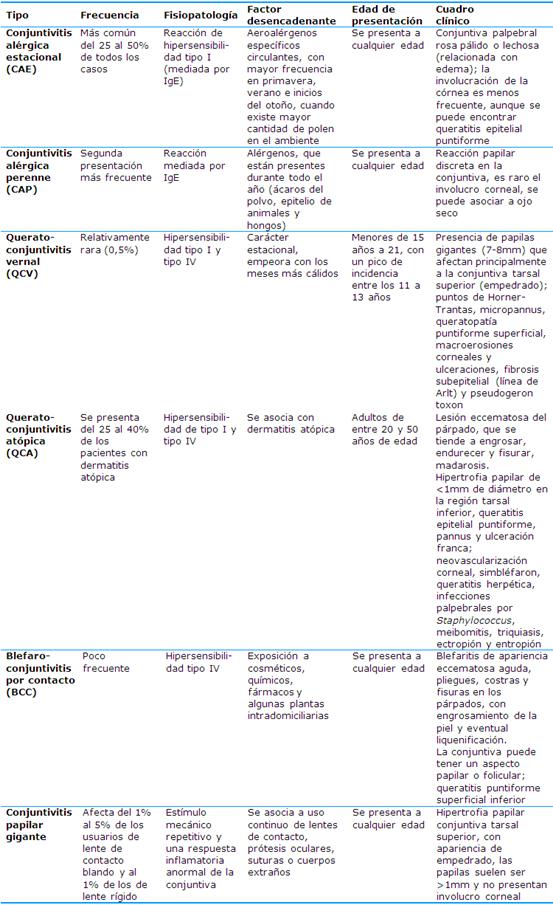
El término alergia ocular se emplea para englobar un grupo de enfermedades caracterizadas por inflamación de la conjuntiva que se pueden dividir en conjuntivitis alérgica estacional (CAE) y perenne (CAP), queratoconjuntivitis vernal, queratoconjuntivitis atópica y blefaroconjuntivitis de contacto, en las que puede haber una afectación de los párpados, de la conjuntiva o de la córnea como consecuencia de las reacciones de hipersensibilidad desencadenadas por la exposición de determinadas sustancias en las estructuras anatómicas.7,8
La trascendencia de la conjuntivitis alérgica reside más en su frecuencia que en su gravedad. En sus distintas formas de presentación, estacional o perenne, es la forma de manifestación más frecuente de alergia ocular, que corresponde aproximadamente al 66% de todas las enfermedades alérgicas oculares.9
La queratoconjuntivitis vernal representa tan solo el 0,5% de la alergia ocular y se presenta en niños, con una incidencia máxima entre los 11 y los 13 años. La queratoconjuntivitis atópica representa menos del 1% de las alergias oculares y afecta principalmente a adultos jóvenes, con un pico de presentación entre los 30 y los 50 años de edad.10
Si bien en la mayoría de los casos se trata de formas leves, pueden interferir en la calidad de vida del paciente. Existen diferencias entre los distintos tipos de alergia ocular, en la edad de aparición, en la prevalencia y en la morbilidad. También existe una distribución geográfica porque en Europa, por ejemplo, son frecuentes las formas leves, mientras que las formas graves y amenazantes para la visión son muy raras.9
En Cuba la alergia se comporta como en los otros países, las enfermedades alérgicas constituyen más del 15% de las visitas a consulta y alcanzan alta prevalencia nacional. La Organización Mundial de la Salud la ubica en la sexta posición entre las enfermedades más frecuentes y ha llegado a ser considerada como un problema de salud en la sociedad moderna.11
La revisión de los pacientes atendidos en consulta, la interacción con otros Especialistas de Oftalmología en cuanto al incremento de los pacientes con conjuntivitis alérgicas y la oportunidad de realizar otras pruebas diagnósticas en los pacientes atendidos en el Centro Oftalmológico de Villa Clara constituyó la motivación para realizar una revisión sobre esta enfermedad que permita no solo reunir criterios y tratamientos, sino orientar en el manejo integral de este problema de salud.
MÉTODOS
Para la búsqueda y localización de la información se eligieron las siguientes palabras clave/descriptores que proporciona el MeSH Database de PubMed: conjuntivitis alérgica en relación con hipersensibilidad, diagnóstico y tratamiento. Se realizó una extensa revisión bibliográfica de documentos obtenidos a través de Google Académico, TripDatabase y Cochrane.
DESARROLLO
Las conjuntivitis alérgicas son un conjunto de enfermedades inflamatorias agudas, recurrentes y, en ocasiones, persistentes de la superficie ocular que pueden afectar a los párpados, la conjuntiva y la córnea en diferente medida. Se trata de reacciones de hipersensibilidad generadas por diversos alérgenos a los que el individuo afectado reacciona, previa sensibilización con el mismo.1,7,8
Fisiopatología
Respecto a los mecanismos inmunopatológicos la conjuntivitis alérgica es producida por un mecanismo mediado por inmunoglobulina E (IgE) o de hipersensibilidad inmediata por el contacto directo del alérgeno sobre la superficie conjuntival de pacientes sensibilizados, que provoca la activación mastocitaria y la liberación de mediadores inflamatorios.5,7
La conjuntivitis alérgica se presenta por múltiples causas y está ligada a la sensibilización de la conjuntiva a un alérgeno (polen, proteínas, vegetales, madera de roble, harina, escamas de animal, plumas, esporas de champiñones, polvos, alérgenos profesionales, sustancias químicas, medicamentos, alimentos, jabones, polvos faciales y laca de uñas) o a causas micóticas e infecciosas, sobre todo bacterianas y virales. Es un ejemplo clásico de la reacción alérgica tipo I.4
La exposición a un alérgeno determinado despierta una respuesta tanto celular (células T) como humoral (IgE); estos dos mecanismos culminan en la liberación de mediadores inflamatorios, responsables de los síntomas característicos de la conjuntivitis alérgica.12
La gravedad de estas afecciones queda reflejada en el tipo de células que median la reacción alérgica: las formas leves se caracterizan por la presencia de mastocitos (conjuntivitis alérgica aguda, estacional y perenne), mientras que las formas graves están asociadas con una preponderancia de células T (queratoconjuntivitis vernal y atópica y conjuntivitis papilar gigante).9
Clasificación
De acuerdo con la última clasificación de la Academia Europea de Asma, Alergia e Inmunología (EAACI) de 2012 la alergia ocular se clasifica de acuerdo con el mecanismo inmunológico involucrado y, de forma simple, se podrían considerar dos grandes grupos: la que es mediada por inmunoglobulina E (IgE) y la no mediada por IgE (Figura 1).7
Cuadro clínico
Los síntomas más importantes son el prurito ocular, el ardor, el ojo rojo, la epífora y la secreción mucosa. De acuerdo a la severidad puede presentar un extenso edema conjuntival que alarma al paciente y edema palpebral. En general no se encuentra comprometida la agudeza visual y no se asocia a daño tisular ni a cicatrización. Con mucha frecuencia se presenta acompañado de prurito nasal, descarga mucosa y prurito faríngeo. Los síntomas son generalmente bilaterales, pero pueden ser asimétricos.13
En los casos más graves se pueden presentar fotofobia y visión borrosa por una alteración en la composición y la estabilidad de la película lagrimal. La alteración de la película lagrimal también pueden aparecer en niños atópicos con rinitis y asma.8
Los signos clínicos se pueden explorar con una lámpara de hendidura o, en su defecto, mediante un foco de luz y aplicando tinción de fluoresceína si se sospecha de alteraciones epiteliales de la superficie ocular. En la conjuntiva puede observarse una hiperemia o inyección conjuntival, de intensidad leve a moderada y edema o quémosis. La secreción ocular es acuosa o mucoide.8
En dependencia de la forma de presentación existen otras características clínicas específicas (Tabla 1).
Diagnóstico
El diagnóstico de conjuntivitis alérgica es clínico y se integra por los síntomas y los hallazgos encontrados durante la exploración física oftalmológica presentes en el paciente al momento de la consulta.7
Los pacientes pueden presentar una historia clínica sugestiva de conjuntivitis alérgica a cualquier edad, sin predominio de sexo y es frecuente su asociación con otras enfermedades alérgicas como rinitis, dermatitis atópica y asma.8
Los datos demográficos principales como la edad al inicio, el sexo, la ubicación geográfica y la situación ambiental son muy importantes para discernir el tipo de enfermedad alérgica ocular, lo mismo que la temporada del año en que inician o se exacerban los síntomas, la forma de presentación y la evolución. La forma más útil de obtener toda la información sobre las condiciones y la calidad de vida, el medio ambiente que rodea al paciente y las fuentes potenciales de alérgenos que provocan la respuesta alérgica, es la cumplimentación de cuestionarios de alergias.14
A los pacientes estudiados (más de 60) en el Centro Oftalmológico del Hospital Provincial Clínico Quirúrgico Universitario “Arnaldo Milián Castro” de la Ciudad de Santa Clara, Provincia de Villa Clara, se les realizó citología ocular. Esta técnica ofrece sensibilidad porque, a partir de cantidades muy pequeñas de material genético, se detecta la presencia de ácido desoxirribonucleico (ADN) viral, bacteriano y fúngico, entre otros; especificidad debida a que, bajo condiciones estrictas, se logra amplificar únicamente el ADN que se busca detectar. En la muestra estudiada se encontró que la población celular predominante fue la de los neutrófilos y los eosinófilos.
El diagnóstico se confirma mediante la realización de pruebas cutáneas con los alérgenos sospechosos o con determinaciones de IgE sérica específica a alérgenos completos o a sus componentes moleculares purificados, que deberán ser positivos. A veces, las pruebas cutáneas o los valores de IgE específica (o ambos) no son determinantes porque hasta el 24% de los pacientes pueden presentar polisensibilizaciones y, en algunas conjuntivitis alérgicas, las pruebas cutáneas son negativas, sobre todo si no se asocian a rinitis.8
Se realizan pequeñas excoriaciones en la superficie cutánea, en las que se depositará una pequeña muestra de los antígenos que con más frecuencia producen alergia.15
La práctica de una analítica sanguínea completa pondrá en evidencia una ligera eosinofilia y un aumento de las IgE séricas. La determinación de la ICAM-1 (por sus siglas del inglés, Intercellular Adhesion Molecule-1) sérica es importante en las formas límbicas, en las que se aprecia un aumento considerable.15
La medición de sVCAM-1 (por sus siglas del inglés, Soluble Vascular Cell Adhesion Molecule-1) en suero puede utilizarse como marcador para diferenciar la queratoconjuntivitis vernal de otros procesos alérgicos porque en la primera los valores están elevados.15
En los pacientes afectados de dermatitis atópica es frecuente hallar elevados los valores séricos de sICAM-1 (por sus siglas del inglés, Soluble Intercellular Adhesion Molecule-1) y de sIL-2R (por sus siglas del inglés, soluble IL-2 receptor).15
Es útil conocer la función de la película lagrimal y en lágrima también se pueden medir los niveles de IgE específica libre, IgE total, de citoquinas, de mediadores inflamatorios como la proteína catiónica de los eosinófilos (ECP) o se pueden realizar estudios citodiagnósticos en conjuntiva, pero no son técnicas útiles para la práctica habitual y se utilizan principalmente en investigación.8
El diagnóstico diferencial de las alergias oculares debe excluir otras enfermedades que cursen con ojo rojo con síntomas asociados de picor, quemazón y lagrimeo, como las autoinflamatorias por síndrome de ojo seco, la blefaritis y las conjuntivitis infecciosas bacterianas y víricas porque la presentación clínica y los síntomas pueden ser comunes entre algunas. Las conjuntivitis por Chlamydia también deben tenerse en cuenta debido al aumento de las enfermedades de transmisión sexual. Otra causa de conjuntivitis crónica es el síndrome del párpado flácido.10
Tratamiento
La mejor manera de evitar el desarrollo de los cuadros alérgicos es prevenir y reducir el contacto con las sustancias a las que el paciente reacciona de forma alterada, es decir, cumplir estrictamente con las medidas de control ambiental. Primero es necesario diagnosticar el alérgeno al que reacciona el individuo y segundo está la posibilidad de realizar exámenes de laboratorio clínico para determinar anticuerpos en sangre (dosificación de inmunoglobulinas IgA, IgG, IgM, IgD, e IgE, total y específicas).11
Los principales objetivos del tratamiento son minimizar y controlar los signos y los síntomas de la enfermedad. Además, las intervenciones buscan interrumpir y prevenir el ciclo de inflamación, principalmente en los que presentan síntomas crónicos.7
Para mejorar el apego al tratamiento se requiere un abordaje múltiple basado en medidas farmacológicas y no farmacológicas, además de la educación para el paciente y sus cuidadores sobre la naturaleza crónica del padecimiento. Todas las medidas tomadas deben basarse en la duración, la frecuencia y la gravedad de los síntomas.7
Las compresas frías (de cinco a 10 minutos, una o dos veces al día) proporcionan alivio sintomático del prurito ocular y pueden ser utilizadas como coadyuvantes en el tratamiento.7
El tratamiento farmacológico se hace necesario cuando no hay un alivio adecuado de los síntomas al evitar los alérgenos y modificar el estilo de vida; su objetivo principal es siempre prevenir o aliviar los síntomas tan rápidamente como sea posible, con el menor número de agentes farmacológicos.7
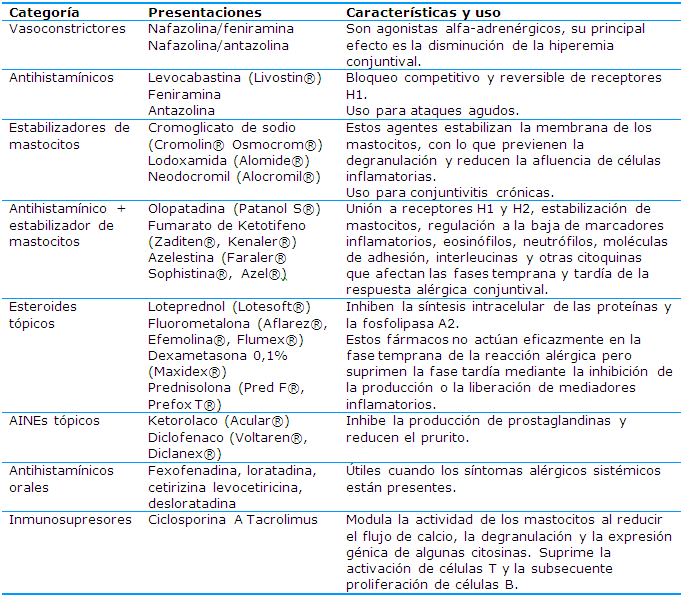
Existen varios fármacos disponibles para el tratamiento que incluyen vasoconstrictores, antihistamínicos, estabilizadores de mastocitos y agentes antiinflamatorios; la eficacia de estos agentes varía de un paciente a otro y la elección del agente utilizado deberá ser individualizada para cada paciente (Tabla 2).7
El uso de lágrimas artificiales (dos a seis veces al día de acuerdo a las necesidades) es parte fundamental del manejo de la conjuntivitis alérgica porque disminuye los síntomas asociados al ojo seco como prurito y sensación de cuerpo extraño, además de que ayuda a estabilizar la película lagrimal y a eliminar, o al menos diluir, el alérgeno de la superficie ocular, por lo que frecuentemente se utilizan a largo plazo.7
En el caso de que las lágrimas artificiales sean insuficientes se pueden utilizar, por la noche, ungüentos que proporcionan lubricación a la superficie ocular mientras el paciente duerme.7
Inmunoterapia
La inmunoterapia alérgeno específica ha demostrado brindar una mejoría de signos y síntomas de la conjuntivitis alérgica, utilizada tanto en su forma subcutánea como sublingual, con un efecto que persiste aún después de descontinuar el tratamiento.7
La administración por vía subcutánea del alérgeno causante de la reacción alérgica en estos pacientes tiene el fin de desensibilizarlos y disminuir en lo posible la reacción alérgica. Son tratamientos largos y caros pero que mejoran los síntomasde los pacientes, tanto en las formas crónicas como en las agudas, al disminuir la frecuencia y la gravedad de los brotes.15
Se ha intentado la desensibilización local mediante la instilación conjuntival del alérgeno en concentraciones crecientes.13
El seguimiento del paciente alérgico debe ser coordinado entre los distintos niveles asistenciales. Debido a la prevalencia de la enfermedad alérgica es imperativo que existan protocolos comunes y comunicación fácil entre la Atención Primaria y el Especialista, en aras de un mayor beneficio para el paciente.16
CONCLUSIONES
La conjuntivitis alérgica es un problema de salud pública a nivel mundial y es una enfermedad muy frecuente que aumenta su incidenciaen combinación con un incremento de la atopía. La importancia de un buen control del proceso alérgico ocular radica en el impacto que tiene en la calidad de vida de los pacientes debido a que afecta el sueño, las actividades laborales y escolares, las interacciones sociales y el estado psicológico del paciente.