INTRODUCCIÓN
La osteoporosis (OP) es un problema sanitario global, su importancia va en aumento con el envejecimiento poblacional. Se define la OP como una enfermedad esquelética difusa caracterizada por una densidad de masa ósea baja y un deterioro estructural del tejido óseo; factores ambos que provocan un incremento en la fragilidad del hueso y su mayor susceptibilidad a las fracturas, especialmente de cadera y de columna vertebral.1,2,3 El consecuente riesgo aumentado de fractura explica su asociación con unas elevadas morbilidad y mortalidad, además de un costo económico importante.2,3,4 Generalmente, la OP es clínicamente silente y no es diagnosticada, por lo que la mayoría de las organizaciones recomiendan un examen de la densidad mineral ósea (DMO) con la absorciometría de rayos X de energía dual (DEXA).3,5,6,7,8 La Organización Mundial de la Salud (OMS), en 1994, estableció como valores de normalidad una DMO mayor a -1 desviación estándar (DE) con relación a la media de la DMO para jóvenes adultos sanos (T-Score) y definió la OP con valores inferiores a -2,5 DE, mientras que la osteopenia es definida con valores comprendidos entre -1 y -2,5 DE. La OP grave o establecida se precisa cuando al criterio de OP se añade la presencia de fracturas.1
La DMO disminuida se relaciona directamente con la edad avanzada y la presencia de factores de riesgo clínicos que incrementan el peligro de fracturas. Entre los factores de riesgo para OP están los no modificables como la raza blanca o asiática, el sexo femenino, los antecedentes familiares de OP y el envejecimiento. Otros modificables son el bajo peso (<58 kg), la escasa masa muscular, la menarquia tardía, la menopausia precoz, el sedentarismo, el ejercicio físico intenso, el consumo de alcohol, el café, el hábito de fumar, la ingesta reducida de calcio, las dietas hiperproteicas, las dietas vegetarianas, el déficit de vitamina D y los tratamientos mantenidos con glucocorticoides, hormonas tiroideas, fenitoína, heparina, diuréticos, litio, antiácidos magnesiados o fijadores de fosfatos, tetraciclinas, agonistas y antagonistas de la hormona liberadora de gonadotropinas; la quimioterapia y otras enfermedades como la anorexia nerviosa, la hiperprolactinemia, la acromegalia, el hiperparatiroidismo, el hipertiroidismo, el hipercortisolismo, la insuficiencia suprarrenal, la diabetes mellitus y el hipogonadismo, entre otras.9,10,11,12,13,14
En la diabetes mellitus 2 (DM 2) existe un hueso con una densidad normal o aumentada, pero de baja resistencia por alteración en su microarquitectura, el grado de recambio y la acumulación de lesiones, con un incremento del riesgo de fractura.15,16 Además de los riesgos clásicamente asociados con fracturas osteoporóticas se consideran otros como las caídas, las hipoglucemias, la pérdida de la visión, la presencia de nefropatía y de polineuropatía, el mal control metabólico, la obesidad, los años de evolución de la enfermedad y los medicamentos utilizados en el tratamiento.17,18
Las mujeres en la etapa postmenopáusica, producto del hipoestrogenismo y paralelo al proceso de envejecimiento, están expuestas a un mayor riesgo de OP y, por tanto, de fractura. En esta etapa la remodelación del hueso pierde su equilibrio y se produce una pérdida ósea porque se incrementa el metabolismo óseo y aumentan el número de osteoclastos, lo que conlleva a una mayor pérdida ósea. Existe una gran variedad de factores genéticos y ambientales y de sustancias químicas derivadas de la médula ósea del osteoblasto y del osteoclasto que están involucrados en el proceso de resorción ósea incrementada.19,20,21,22,23,24 La OP postmenopáusica constituye, aproximadamente, el 90% de los casos23,24 y la morbimortalidad asociada a las fracturas que produce tiene, además del deterioro de la salud, importantes costos económicos en hospitalizaciones, intervenciones quirúrgicas, atención domiciliaria, discapacidad y muerte.25
El estudio realizado es de gran importancia porque trata sobre la medición de la DMO que lleva al diagnóstico de OP, epidemia silente que constituye una amenaza para la humanidad. Tener el conocimiento de la DMO radica en la atención temprana y oportuna para poder prevenir el riesgo de fractura, la principal complicación asociada a la OP. Se realizó este estudio con el objetivo de describir la densidad mineral ósea y su asociación con la edad y las características clínicas de la DM 2 en mujeres postmenopáusicas.
MÉTODOS
Diseño y población
Se realizó una investigación descriptiva, transversal, en el Hospital Clínico-Quirúrgico Universitario “Arnaldo Milián Castro” de la Ciudad de Santa Clara, Provincia de Villa Clara. La población del estudio quedó conformada por 119 mujeres postmenopáusicas atendidas en la Consulta de Endocrinología desde enero de 2018 hasta septiembre de 2019. De ellas 62 con DM 2 y 57 sin DM 2. Se aplicó un muestreo intencional no probabilístico.
Criterios de inclusión:
-Mujeres postmenopáusicas con DM 2 en edades entre 40 y 64 años
-Mujeres postmenopáusicas con examen de densitometría ósea completa
-Mujeres postmenopáusicas dispuestas a participar en el estudio.
Criterios de exclusión:
-Mujeres postmenopáusicas con osteoporosis de otras causas
-Mujeres postmenopáusicas sin autonomía.
Variables del estudio
Las variables tomadas en cuenta fueron la edad, las características clínicas de la DM 2 (años de evolución, control metabólico, complicaciones crónicas y tratamiento) y los resultados de la densitometría ósea, que representa la masa ósea por unidad de tejido del hueso evaluado y se expresa en g/cm2. Fue evaluada según los criterios de la OMS1 en normal, osteopenia y osteoporosis. Normal: cuando el valor del puntaje T está entre -1 y +1 DE (desviaciones estándar), osteopenia: cuando el valor del puntaje T está entre -1 y -2,49 DE, osteoporosis: cuando el valor del puntaje T es ≥ -2,5 DE y osteoporosis severa: ante T Score > -2,5 DE y fractura ósea.
Métodos empleados e instrumentos de recolección de datos
La densitometría ósea fue realizada en el Departamento de Radiología de la institución con un densitómetro marca DMS, modelo Lexxos, número de serie LX 304, de procedencia francesa. Las regiones de interés fueron la columna lumbar y la cadera. Los datos obtenidos en la historia clínica y los resultados de la DMO se organizaron en una base de datos en Access.
Análisis estadístico
Para el procesamiento estadístico se utilizó el paquete estadístico SPSS versión 22.0 para Windows. Se aplicó la prueba no paramétrica Chi cuadrado para la independencia y la asociación entre las variables con nivel de significación en p=0,05. Los resultados se presentaron en texto, tablas y figuras estadísticas.
Aspectos Éticos
El estudio se rigió por los principios éticos de la investigación biomédica de acuerdo a lo establecido en la Declaración de Helsinki. La investigación fue revisada y aprobada por el Comité de Ética de la institución.
RESULTADOS
El estudio incluyó 119 mujeres postmenopáusicas, 62 presentaban DM 2. La media de edad de las mujeres con DM fue de 56,7±5,3 años y para las mujeres sin DM de 56,3±6años.
En la Tabla 1 se presenta la DMO en la columna lumbar según los grupos de edades. Predominaron la OP y la osteopenia en las mujeres con DM que tenían edades de 56 a 60 años y de 61 a 64 años, resultados que mostraron significación estadística (p=0,020). En las mujeres sin DM hubo una frecuencia acumulada del 37% con OP, seguido del 19,3% con osteopenia en iguales grupos de edades, sin demostrar una asociación estadística entre edad y DMO (p=0,072).
Tabla 1 Distribución de las mujeres postmenopáusicas con diabetes y sin diabetes según los grupos de edades y la densidad mineral ósea en la columna lumbar
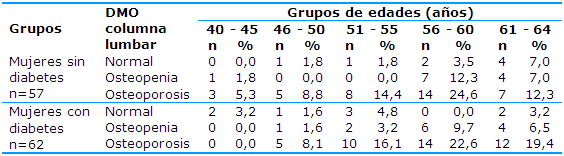
pX2=0,072 sin diabetes; pX2=0,020 con diabetes
La Tabla 2 expresa las variaciones de la DMO en la cadera respecto a las edades sin significación estadística, aún cuando las mayores frecuencias acumuladas de mujeres con OP se localizaron en los grupos de edades de 56 a 60 y de 61 a 64 años, con 27,4% y 36,9% respectivamente.
Tabla 2 Distribución de las mujeres postmenopáusicas con diabetes y sin diabetes según los grupos de edades y la densidad mineral ósea en la cadera
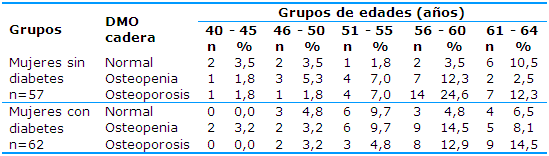
pX2=0,177 sin diabetes; pX2=0,312 con diabetes
Entre las mujeres con DM en la columna lumbar fueron más frecuentes la OP (66,1%), la osteopenia (21%) y la DMO normal (13%). A nivel de cadera el 39% tuvo osteopenia, el 35,5% OP y el 29% una DMO normal (Figura 1).
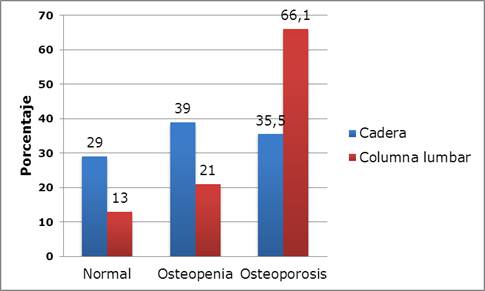
Figura 1 Distribución de las mujeres postmenopáusicas según la presencia de diabetes mellitus 2 y diagnóstico de DMO en columna lumbar y cadera
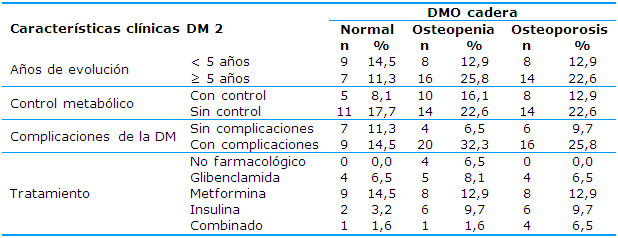
Debido a las características clínicas de las mujeres con DM en la columna lumbar, el 43,5% de las pacientes con más de cinco años de evolución de la enfermedad presentaron OP y el 11,3% osteopenia.
Hubo asociación estadística significativa de la disminución de la DMO en la columna lumbar con el mal control metabólico (p=0,049), las complicaciones de la DM (p=0,030) y el tratamiento con metformina (p=0,027) -Tabla 3-.
Tabla 3 Características clínicas de las mujeres postmenopáusicas con DM y densidad mineral ósea en columna lumbar
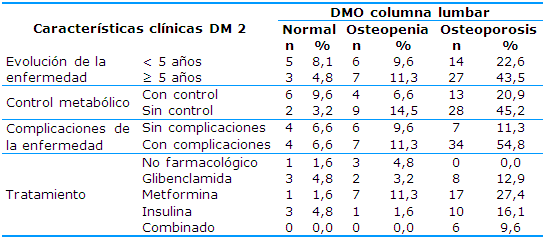
pX2=0,049 control metabólico; pX2=0,030 complicaciones de la enfermedad; pX2=0,027 tratamiento con Metformina
No fue demostrada estadísticamente la asociación entre las características clínicas de la DM y la DMO en la cadera. Prevaleció osteopenia y OP en mujeres con más de cinco años de evolución (25,8% y 22,6% respectivamente). Las pacientes sin control metabólico presentaron iguales frecuencias de osteopenia y OP (22,6%) y la presencia de complicaciones crónicas de la DM 2 reveló que el 32,3% presentaron OP y el 25,8% osteopenia. Entre los tratamientos utilizados las mujeres que utilizaron la metformina presentaron el mayor por ciento de osteopenia y osteoporosis (12,9%) -Tabla 4-.
DISCUSIÓN
La incidencia de OP en el mundo aumenta con el envejecimiento y afecta a una de cada cinco mujeres de más de 45 años y a cuatro de cada diez mujeres de más de 75 años. Entre el 30 y el 50% de las mujeres postmenopáusicas están afectadas de OP.24,26 En los resultados de las mujeres con DM a nivel de columna lumbar se observó un notable descenso de la DMO a medida que aumentó el rango de edades, mientras que en las mujeres sin DM no existió asociación estadística, aunque hubo OP y osteopenia. Lo anterior avala la relación entre el incremento etario y la disminución de la DMO, lo que se corresponde con la bibliografía consultada.24,26,27,28,29,30 Similares resultados se obtuvieron en un estudio realizado en Perú en el que la prevalencia de OP fue mayor en pacientes postmenopáusicas;18 sin embargo, en la mayoría de los estudios epidemiológicos en personas con DM 2 se evidencia un aumento de la DMO, a pesar de lo que existe un riesgo de fractura incrementado de 1,5 para fractura de cadera, húmero proximal y radio distal.27,31,32 Acorde a lo que refiere la literatura anterior un estudio transversal comparativo realizado en México, al que se integraron mujeres con y sin DM tipo 2, confirmó que las mujeres con DM tipo 2 tienen mayor DMO en la cadera total y el fémur, en comparación con mujeres sin DM.27 Debido a las características clínicas de la DM, en las mujeres postmenopáusicas estudiadas predominaron las que tenían más de cinco años de evolución de su afección. La falta de control metabólico expresado por el valor promedio de 8,5±2,0% que se obtuvo de HbA1c y las complicaciones vasculares, dentro de ellas mayoritariamente las polineuropatías, estuvieron relacionadas con la disminución de la DMO en columna lumbar, lo que concuerda con lo informado por otros autores.27,31,33 A nivel de cadera no fue demostrada estadísticamente la asociación de la DMO con las características clínicas de la DM 2, aunque fue frecuente la presencia de osteopenia y OP. Dentro de las complicaciones crónicas de la DM las polineuropatías favorecen un aumento del remodelado óseo que hace más susceptible al hueso de padecer OP y se asocia a un mayor riesgo de caídas. De igual forma el mal control metabólico y los años de evolución de la DM incrementan el riesgo de fractura. En el tratamiento, contrario a lo esperado, el uso de la metformina no exhibió efectos beneficiosos sobre la DMO, las mujeres que utilizaron este tratamiento presentaron el mayor por ciento de osteopenia y osteoporosis. Estos hallazgos encontrados en la DMO no se ajustan a otras series: en una realizada34 en mujeres postmenopáusicas con DM 2 se demostró que una terapia prolongada con metformina preservaba la DMO en la columna lumbar y tenía una tendencia a mejorarla en la cadera, otra35 expuso que el tratamiento con metformina incrementa discretamente la DMO y su efecto sobre el riesgo de fractura es neutro o beneficioso y una última36 mostró un incremento en la DMO de columna lumbar, cadera total y tercio distal de radio en los pacientes tratados con metformina durante 80 semanas. Es difícil establecer una aseveración definitiva en cuanto a la disminución de la DMO en el grupo estudiado y el uso de la metformina porque es una muestra pequeña, además de la influencia de la postmenopausia, en la que se superponen el cese de la capacidad reproductiva y el proceso de envejecimiento.
CONCLUSIONES
En las mujeres postmenopáusicas con DM 2 estudiadas la DMO disminuyó a medida que aumentó la edad. A nivel de columna lumbar la presencia de osteopenia y OP estuvo asociada con el mal control metabólico, el tratamiento con metformina y la presencia de complicaciones crónicas de la diabetes.