INTRODUCCIÓN
Los indicadores materno-infantiles son considerados un reflejo del resultado de toda la situación de salud de un país. La mortalidad materna es uno de los más importantes para medir el nivel socioeconómico y el estado de salud de una población.1
La morbilidad materna extremadamente grave (MMEG) constituye uno de los temas que mayor atención ha tenido a nivel mundial debido a su estrecha relación con la mortalidad materna (MM).2 En 2020, unas 287 000 mujeres murieron durante la etapa de la gestación, el parto o el puerperio; una muerte materna aproximadamente cada dos minutos. Prácticamente el 95% de todas estas muertes maternas se produjeron en países de ingresos bajos y medianos bajos, y la mayoría podrían haberse evitado.3
Se ha demostrado que el estudio de los casos diagnosticados es de suma utilidad para complementar la investigación de la mortalidad materna y se considera el potencial que tiene para enfocar las deficiencias y los elementos positivos de los servicios de atención materno-perinatales de los distintos niveles de cualquier sistema de salud.1,2
La detección y la notificación de las pacientes deben aceptarse como una importante herramienta complementaria a la evaluación de los sistemas de cuidados obstétricos. La sistematización de estos registros servirá para la monitorización de la calidad de estos servicios de atención y como fuente de aprendizaje de los profesionales de la salud.4
Actualmente no existe uniformidad en la definición universal porque los criterios diagnósticos varían de acuerdo a la región geográfica y a la disponibilidad de recursos sanitarios de cada país,4,5 por lo que el Comité de muerte materna de la Federación Latinoamericana de Obstetricia y Ginecología (FLASOG), con el apoyo de la Organización Mundial de la Salud y la Organización Panamericana de la Salud (OMS/OPS) y el Centro Latinoamericano de Perinatología (CLAP), efectuaron varias reuniones de consenso a partir de las que denominaron al evento como la complicación grave que ocurre durante el embarazo, el parto o el puerperio y que pone en riesgo la vida de la paciente o requiere de atención especializada de forma inmediata.1,2,5,6
Para la identificación de casos han propuesto la aplicación de tres categorías: la relacionada con signos y síntomas de enfermedad específica (eclampsia, choque séptico y choque hipovolémico), la relacionada con falla o disfunción orgánica (cerebral, cardíaca, metabólica, respiratoria, renal, hepática y coagulación) y la relacionada con el manejo instaurado a la paciente (intervención quirúrgica y transfusión sanguínea aguda).7
Dentro de las causas médicas de las defunciones maternas más frecuentes se citan las hemorragias graves (en su mayoría tras el parto), que son imprevisibles, de aparición repentina y más peligrosas cuando una mujer es anémica; las infecciones (generalmente tras el parto), que suelen ser consecuencia de una mala higiene durante el parto o de una enfermedad de transmisión sexual no tratada; la hipertensión gestacional (pre eclampsia y eclampsia); los partos prolongados y las complicaciones de un aborto en condiciones de peligro. Es necesario entender que, durante el embarazo, el proceso salud-enfermedad está representado por una secuencia de eventos entre los extremos de salud y muerte.
La razón de MMEG en Cuba, en 2019, fue de 3,9 (se consideró el estándar menor del 8%) y en la Provincia de Villa Clara de 3,6%. Las Provincias que cumplen este indicador menor que el de Villa Clara son: La Habana y Guantánamo (2,5), Ciego de Ávila (2,7), Santiago de Cuba (2,8), Las Tunas (3,0), Pinar del Río (3,2), Camagüey (3,3) y Holguín (3,5).8
Mediante el Programa Materno Infantil en Cuba se ha logrado una tendencia marcada y mantenida a la disminución de la mortalidad infantil desde hace varias décadas. La mortalidad materna, por el contrario, no ha mostrado una tendencia a la disminución y se observan oscilaciones en el último decenio.
Al cierre del año 2020 el índice de mortalidad fue de 8,7%, con un estándar considerado menor de 4%. Esto influye en las bajas cifras de mortalidad infantil que históricamente ha exhibido la provincia.8
Esta investigación pretende caracterizar a las pacientes con morbilidad materna extremadamente grave en la Provincia de Villa Clara durante el período de 2017 a 2021.
MÉTODOS
Se realizó un estudio de tipo transversal en el Hospital Universitario Gineco-obstétrico Provincial “Mariana Grajales” y en el Hospital Provincial Universitario Clínico-Quirúrgico “Arnaldo Milián Castro” de la Ciudad de Santa Clara, Provincia de Villa Clara, con el objetivo de caracterizar a las pacientes con morbilidad materna extremadamente grave en la Provincia de Villa Clara durante el período de 2017 a 2021.
Se trabajó con toda la población, definida por las pacientes con diagnóstico de morbilidad materna extremadamente grave en el contexto mencionado.
Los datos necesarios para el estudio se obtuvieron a través de una revisión documental que incluyó el formulario validado por expertos a nivel nacional, el que se aplica como parte del sistema de vigilancia de la morbilidad materna extremadamente grave en Cuba, y de las historias clínicas individuales de las pacientes estudiadas.
Para el logro de los objetivos propuestos se estudiaron las variables: grupos de edad, municipios, antecedentes patológicos personales, paridad, tipo de parto, semanas a la captación, controles prenatales, estado nutricional, momento del diagnóstico, causas de morbilidad materna extremadamente grave, enfermedad específica, falla orgánica, manejo instaurado, requerimientos, ingreso en Unidad de Cuidados Intensivos y estado al egreso.
Los datos correspondientes a cada variable fueron llevados a ficheros y procesados con la ayuda de los programas SPSS, versión 22.0 para Windows y Microsoft Excel versión 2016.
Como medidas de resumen para variables cualitativas se utilizaron las frecuencias absolutas y relativas (por ciento).
Para probar la hipótesis nula (H0) de que existe independencia (o no existe relación) entre variables se realizó la prueba de independencia basada en la distribución Chi cuadrado. Se obtuvo como resultado un estadígrafo y su probabilidad (p) asociada. Se trabajó con una confiabilidad de 95% (α=0,05), de manera que con p>α se aceptó H0.
Los resultados del estudio se mostraron en texto y tablas.
Se tuvo en cuenta el cumplimiento de las normas de la Ética médica, tomando el compromiso de facilitar los resultados de la investigación en beneficio de la promoción de salud.
RESULTADOS
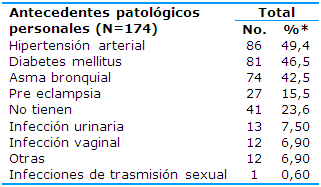
En la Tabla 1 fue resumida la presencia de antecedentes patológicos personales en las pacientes diagnosticadas con morbilidad materna extremadamente grave: hipertensión arterial -HTA- (49,4%), diabetes mellitus (46,5%) y asma bronquial (42,5%).
Tabla 1 Distribución de las pacientes según los antecedentes patológicos personales
*Por cientos calculados respecto a N
Fuente: Formulario de morbilidad materna extremadamente grave e historia clínica individual
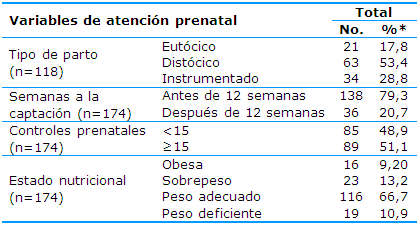
En cuanto a las variables de atención prenatal en el contexto estudiado de 118 pacientes con antecedentes de partos previos el 53,4% terminaron su embarazo por parto distócico, el 28,8% por el instrumentado y el 17,8% por el eutócico. El 79,3% se captaron antes de las 12 semanas y el 20,7% después. El 51,1% de las pacientes diagnosticadas se realizaron más de 15 controles prenatales. Se constató un predominio de las pacientes con peso adecuado (66,7%) y que el 13,2% tenía sobrepeso (Tabla 2).
Tabla 2 Distribución de las pacientes según la atención prenatal
*Por cientos calculados respecto a N
Fuente: Formulario de morbilidad materna extremadamente grave e historia clínica individual
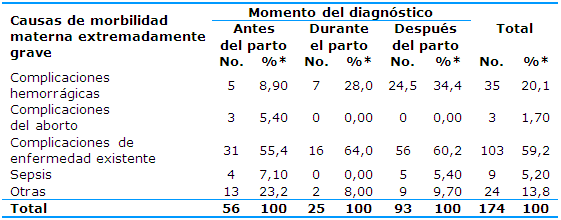
La Tabla 3 muestra la relación entre las causas de morbilidad materna extremadamente grave y el momento del diagnóstico. Las causas más frecuentes fueron las complicaciones de enfermedad existente (59,2%) y las hemorrágicas (20,1%) y otras, que incluye a las pacientes diagnosticadas con síndrome de HELLP y COVID 19 (13,8%). El tiempo de diagnóstico de las pacientes de mayor frecuencia fue el de después del parto (93, 53,4%).
Se afirmó, a partir de la aplicación de la prueba estadística, que existió relación entre las causas de morbilidad materna extremadamente grave y el momento del diagnóstico (p═0,0155).
Tabla 3 Distribución de las pacientes según las causas de morbilidad materna extremadamente grave y el momento del diagnóstico
*Por cientos calculados con relación al total de la columna
X2=18,8913; p=0,0155
Fuente: Formulario de morbilidad materna extremadamente grave
En la Tabla 4 se muestra la distribución de las pacientes estudiadas según los criterios de morbilidad materna extremadamente grave. El criterio de mayor predominio fue el de tipo de manejo instaurado (73,5%), en el que prevaleció la intervención quirúrgica (53,4%).
En orden de frecuencia, se encontró la enfermedad específica (36,1%); dentro de ellas el tipo más común fue el choque hipovolémico (20,7%).
Finalmente, la falla orgánica alcanzó el 31% con respecto al total y la de mayor frecuencia fueron la de tipo respiratoria (17,2%), la metabólica (7,5%) y la cardíaca (3,4%).
Tabla 4 Distribución de las pacientes según los criterios de morbilidad materna extremadamente grave
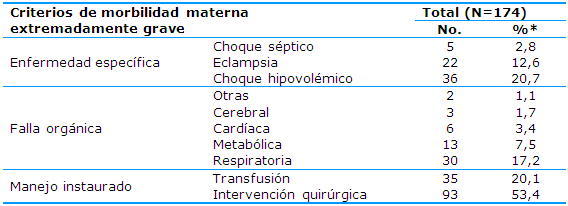
*Por cientos calculados respecto a N
Fuente: Formulario de morbilidad materna extremadamente grave
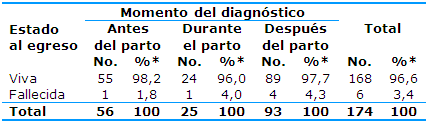
En cuanto a la relación entre el estado al egreso y el momento del diagnóstico de las pacientes con morbilidad materna extremadamente grave la Tabla 5 muestra que se encontró que de las 168 pacientes que egresaron vivas predominaron las diagnosticadas después del parto (93, 52,9%), seguidas por las diagnosticadas antes del parto (56, 32,7%) y durante el parto (25, 14,2%).
También se constató que de las seis pacientes (3,4%) que fallecieron cuatro (66,6%) fueron diagnosticadas después del parto.
La frecuencia de las pacientes fallecidas entre las diagnosticadas durante y después del parto fue significativamente superior al por ciento diagnosticado antes del parto; con la aplicación de la prueba estadística se constató que no existió relación entre ambas variables.
DISCUSIÓN
En los últimos años se ha identificado que el estudio de casos con morbilidad materna extremadamente grave es de suma utilidad para la investigación de la mortalidad materna.4,5
Un estudio realizado en Perú9 plantea que el principal diagnóstico de ingreso de las mujeres con morbilidad materna extremadamente grave fue el trastorno hipertensivo (42,2%), que representa la primera causa de morbilidad y mortalidad materna, lo que coincide con otras investigaciones.10,11 Los trastornos hipertensivos del embarazo, principalmente la preeclampsia y la eclampsia son consideradas como la principal causa de morbimortalidad materna también en Ecuador.12 Según un estudio realizado en La Habana, los riesgos maternos identificados con mayor periodicidad fueron la HTA (38%), la anemia (17,4%) y el asma bronquial (15,8%).13 En Cienfuegos, las causas más frecuentes de ingreso fueron la enfermedad hipertensiva del embarazo (37,9%) y la hemoragia obstétrica mayor (30,3%).14
En relación a la paridad algunos autores12 consideran la condición de nuliparidad como un factor de riesgo moderado para la aparición de la preeclampsia y la eclampsia; sin embargo, estudios realizadas a nivel internacional muestran que el 52,5%14 y el 63,7%15 de las gestantes con morbilidad materna extremadamente grave fueron no nulíparas.
En este estudio hubo un predominio de las complicaciones de enfermedad existentes. Se comprobó una relación entre ambos a partir de la aplicación de la prueba estadística (p═0,0155). La alta frecuencia informada podría estar asociada, como primera medida, al sistema de vigilancia empleado, que utiliza los tres criterios de inclusión: enfermedad específica, falla orgánica y manejo instaurado. La causa de morbilidad materna extremadamente grave más frecuentemente hallada fue el manejo instaurado por cirugía; sin embargo, en una publicación realizada en Santiago de Cuba, las causas más frecuentes fueron la pérdida masiva de sangre, que ocupó el primer lugar, y la enfermedad específica.16
El momento de diagnóstico más frecuente de las pacientes con morbilidad materna extremadamente grave en esta investigación lo constituye el puerperio porque en este período, sumado a la inmunosupresión de la gestación, existe un agotamiento de las energías propias del fin del embarazo y del parto, existen cambios metabólicos y endocrinos y a nivel de todo el organismo en este período que predisponen a la mujer a la aparición de complicaciones.
La mortalidad materna en el actual estudio resultó inferior a la de otras investigaciones internacionales, entre ellos un estudio llevado a cabo en Ecuador10 en el que la mortalidad materna en la Unidad de Cuidados Intensivos (UCI) representó el 4,2% y otro11 realizado en una UCI colombiana que notificó una mortalidad de 6,6%.
La tendencia observada en la actual investigación con respecto a estos indicadores obedece a la implementación y al cumplimiento de las directrices del Programa Nacional de Atención a la Materna Grave del Ministerio de Salud Pública de la República de Cuba, a la atención multidisciplinaria y sistemática de las pacientes en la Unidad de Cuidados Intensivos y a la experiencia adquirida por los profesionales en la evaluación, el tratamiento y el seguimiento de estas pacientes.
CONCLUSIONES
Las gestantes con morbilidad materna extremadamente grave se caracterizaron por el predominio de mujeres con antecedentes patológicos personales de hipertensión arterial y que presentaron complicaciones relacionadas con eventos reproductivos como el puerperio con predominio de causas por hemorragia o asociadas a enfermedades ya existentes. Se constató relación entre las causas y el momento del diagnóstico. La mortalidad materna aún se mantiene por debajo del estándar considerado menor de 4%.