Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Archivo Médico de Camagüey
versão On-line ISSN 1025-0255
AMC vol.15 no.6 Camagüey nov.-dez. 2011
CASOS CLÍNICOS
Actinomicosis vs Linfoma: presentación de un caso
Actinomycosis vs. lymphoma: a case presentation
Dr. Manuel M. Basulto Barroso;I Dra. Zaily Fuentes Díaz;II Lic. María del Carmen Galdós Sánchez;III Dr. Raúl A. Pérez Sarmiento;IV Dr. René Rabasa PérezV
I Especialista de I Grado en Medicina Interna. Especialista de II Grado en Terapia Intensiva. Máster en Urgencias Médicas. Profesor Auxiliar. Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba. mbasulto@finlay.cmw.sld.cu
II Especialista de I Grado en Anestesiología y Reanimación. Máster en Urgencias Médicas. Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba.
III Licenciada en Microbiología Clínica. Profesor Instructor. Investigador Agregado. Universidad de Ciencias Médicas. Camagüey, Cuba.
IV Especialista de I Grado en Medicina Interna. Especialista de II Grado en Terapia Intensiva. Máster en Urgencias Médicas. Profesor Auxiliar. Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba.
V Especialista de I Grado en Gastroenterología. Profesor Asistente. Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba.
RESUMEN
Fundamento: el linfoma es la proliferación monoclonal neoplásica de células linfoides en localizaciones del sistema inmunitario, que incluyen ganglios linfáticos, médula ósea, bazo, hígado y tracto gastrointestinal. Caso Clínico: se presentó el caso de Linfoma no Hodgkin linfoblástico de alto grado de malignidad, en una paciente de 36 años de edad con antecedentes de hepatitis viral, giardiasis y aborto provocado con implantación de dispositivo intrauterino, que ingresa en el servicio de terapia intensiva del Hospital Universitario Manuel Ascunce Domenech por ausencia de apetito, decaimiento y pérdida de peso de 30 libras aproximadamente en tres meses; en la exploración física inicial se encuentran grandes edemas blandos en miembros inferiores y caquexia, además de distensión abdominal. Después de una estadía prolongada y tórpida evolución, la paciente fallece.
DeSC: ACTINOMICOSIS; LINFOMA NO HODGKIN; LEUCEMIA-LINFOME LINFOBLÁSTICO DE CÉLULAS PRECURSORAS B.
ABSTRACT
Background: lymphoma is the proliferation of neoplastic monoclonal of lymphoid cells in locations of the immune system, including lymph nodes, bone marrow, spleen, liver and gastrointestinal tract. Clinical case: is presented a case of a lymphoblastic non-Hodgkin´s lymphoma´s of high-grade of malignancy in a 36-year-old patient with a history of viral hepatitis, giardiasis and abortion caused by implantation of intra-uterine device, admitted in the intensive care unit service at Manuel Ascunce Domenech University Hospital by lack of appetite, dwindles, weight loss of 30 pounds approximately in three months, and in the initial physical examination are found large soft edema in lower limbs and cachexia and abdominal distention. After a long stay and torpid evolution, the patient died.
DeSC: ACTINOMYCOSIS; LYMPHOMA;, NON-HODGKIN; PRECURSOR B-CELL LYMPHOBLASTIC LEUKEMIA-LYMPHOMA.
INTRODUCCIÓN
El linfoma es la proliferación monoclonal neoplásica de células linfoides en localizaciones del sistema inmunitario, que incluyen ganglios linfáticos, médula ósea, bazo, hígado y tracto gastrointestinal. 1 La mayoría de los linfomas comienzan en los linfocitos B o T, éstos se pueden desarrollar en personas con sistemas inmunitarios debilitados y el riesgo de padecerlo se incrementa después de un trasplante de órganos o en personas con infección por VIH. Existen diversos tipos de linfomas No Hodgkin y también variadas clasificaciones. La Organización Mundial de la Salud agrupa a los linfomas según su apariencia microscópica, por las características cromosómicas de las células y la presencia de ciertos químicos en la superficie de dichas células. 2
El linfoma linfoblástico, es considerado de histología agresiva y se incluye dentro del grupo de alto grado de malignidad, según la clasificación de la Working Formulation. La presentación clínica de estos pacientes es variable, la mayoría presentan adenopatías, y toma extraganglionar, dentro de esta última son el tracto gastrointestinal, la piel y la médula ósea respectivamente los órganos más afectados, es frecuente la presencia de una masa mediastinal anterior que algunas veces se asocia al síndrome de vena cava superior. 3
La afectación a diferentes órganos por el Linfoma no Hodgkin, interpretado en este caso, como actinomicosis (sustentado por la observación de colonias del género Actinomyces en Citología por 0aspiración a través de aguja fina, CAAF), que se caracteriza por la formación de abscesos, fibrosis tisular y presencia de tractos fistulosos en distintas localizaciones anatómicas, lo que afecta con mayor frecuencia las regiones cervicofacial, torácica y abdominopélvica. Su baja frecuencia en la actualidad y sus distintas ubicaciones anatómicas constituyen un desafío diagnóstico, 4 además representa una complicación de ciertos tipos de dispositivos intrauterinos (DIU). 5
El objetivo principal es presentar una forma poco común de s índrome linfoproliferativo, interpretado presuntivamente como Actinomicosis.
CASO CLÍNICO
Paciente de 36 años de edad, de piel blanca, femenina, con antecedentes patológicos personales de hepatitis viral desde hace un año y de giardiasis, para lo cual llevó tratamiento médico, además de aborto provocado con colocación de dispositivo intrauterino, tenía también un absceso molar en tratamiento; hace aproximadamente tres meses comenzó con pérdida del apetito, epigastralgia acompañada de acidez y pérdida aproximada de 30 libras de peso. Antecedentes patológicos personales (APP): Alergia a la Penicilina. Operación cesárea. Lactó a su hijo. Las menstruaciones son normales. No galactorrea. Examen físico
Mucosas hipocoloreadas y húmedas. Piel seca.
Tejido celular subcutáneo (TCS): infiltrado xxx en ambos miembros inferiores hasta los muslos, de fácil godet.
Caquexia extrema. Peso 40kg. Talla 175cm
Aparato cardiovascular (ACV): Ruidos cardiacos taquicárdicos. No soplos. Frecuencia cardiaca (FC): 120 por minuto. Abdomen globuloso, distendido simétricamente, blando y depresible, no visceromegalias.
Exámenes complementarios realizados con resultados alterados
Hemoglobina 8.4g/l, INR 1.97, Leucocitos 12x 10/l: Polimorfos 089, Linfocitos 011; Proteínas totales 41,3 Albúmina 21,5 Globulinas 16, Colesterol 1,6 mmol/l, Bilirrubina total 25,7 mmol/l, directa 13,5 e indirecta 12. Electrocardiograma: taquicardia sinusalUltrasonido abdominal (USG): hígado con aumento de la ecogenicidad de los vasos porta, que no rebasa el reborde costal. Asas dilatadas con peristalsis, líquido en su interior. Marcada cantidad de líquido libre en cavidad abdominal, no adenopatías intraabdominales.
Diagnóstico al ingreso
Desnutrición proteico-calórica
Se realiza endoscopia que revela:
Esófago: abundante bilis. Estómago: se observan eritemas acentuados lineales en antro, cuerpo y fundus. Abundante bilis en estómago. Conclusiones de la endoscopia: pangastritis eritematosa moderada. Reflujo enterogastroesofágico. En la ultrasonografía evolutiva se añade observación de líquido, el cual presenta tabiques finos en su interior y elementos ecogénicos móviles.
Toda la cavidad abdominal está tapizada con un magma adherencial.
Las asas intestinales visualizadas muy distendidas y algunas vascularizadas.
Como órganos se visualiza el hígado el cual se encuentra totalmente adherido al peritoneo parietal, de aspecto normal, no cirrótico, mínima cantidad de líquido claro en cavidad.
Conclusiones de la laparoscopia: se plantea TB intestinal vs Linfoma intestinal
En USG abdominal: persiste líquido libre en cavidad abdominal. Se observa anterior al útero una imagen tumoral de baja ecogenicidad de 82 x 20 mm. En fondo de saco de Douglas otra imagen tumoral de aspecto quístico de 74 x 55mm. Es evaluada por Cirugía que manifiesta la posibilidad de un proceso oncoproliferativo ginecológico o inflamatorio crónico ginecológico.
La realización de citología por aspiración con aguja fina (CAAF) de la lesión tumoral anterior al útero bajo control ultrasonográfico informa un extendido constituido por abundantes células inflamatorias agudas y escasas colonias de actinomices. A partir de este momento es planteado el diagnóstico de Actinomicosis ginecológica y se encuentra la disyuntiva de que la paciente, alérgica a la Penicilina, debe recibir tratamiento con meronén 3gr al día. Es evaluada por Ginecología que en USG transvaginal, observan colección bien delimitada por una pared de 3mm con abundante líquido libre y celularidad. Al revisar abdomen detectan discreta cantidad de líquido en cavidad pleural derecha que no se precisa en los rayos X de tórax.
USG evolutiva: En fondo de saco de Douglas imagen ecolúcida de paredes y contornos irregulares de aspecto tumoral de 63 x 86mm, otra anterior al útero de 66 x 30mm de baja ecogenicidad. Asas dilatadas en todo el abdomen con líquido en su interior. Líquido libre en cavidad abdominal de gran cuantía (ascitis severa).
TAC abdominal informa: abundante ascitis hepatomegalia homogénea. Proceso tumoral hipodenso a nivel de hipogastrio que capta contraste en la periferia y se extiende a fosa ilíaca derecha de 15,8 x 16cm con efecto de masa sobre la vejiga. En flanco izquierdo existe proceso tumoral redondeado de paredes gruesas e irregulares con nivel hidroaéreo probablemente absceso. Existe realce de las paredes de las asas intestinales las cuales están gruesas en relación con vasculitis. Derrame pleural bilateral.
Diagnóstico preoperatorio: absceso intraabdominal y actinomicosis ginecológica. Diagnóstico operatorio: gran absceso del parietocólico izquierdo que, aislado del resto de la cavidad, decolaba hasta el fondo de saco de Douglas. Como resultado del estudio citológico del líquido ascítico, se encontraron abundantes histiocitos, linfocitos y neutrófilos. No se observan colonias bacterianas, no actinomices, no malignidad. TAC de pulmón: derrame pleural bilateral de gran cuantía que produce colapso de los segmentos basales inferiores con efecto de masa sobre bronquios segmentarios y bronquio-tronco. Derrame pleural izquierdo con signos de colapso del parénquima pulmonar de segmentos basales. TAC contrastada de mediastino informa un marcado derrame pleural bilateral que causa colapso parcial de ambos pulmones. Predomina el patrón reticulonodulillar. Engrosamiento mediastinal bilateral por grandes adenopatías a predominio derecho que causa compresión de la vena cava superior con presencia de circulación colateral. ID: Linfoma. Enfermedad sistémica con toma mediastinal.
Rediscusión colectiva, se plantea:
- Linfoma
- Tuberculosis extrapulmonar
- Sarcoidosis
Se recibe biopsia de ganglio que informa: extendido muy celular que muestra hiperplasia ganglionar reactiva de tipo folicular con presencia de células plasmáticas acompañantes y cuerpos hematoxilínicos con linfadenopatías de causa inmune, no proceso linfoproliferativo maligno.
Terapéutica empleada en general:
- Antimicrobianos.
- Albúmina humana al 20 % desde su ingreso
- Alimentación parenteral
- Ozonoterapia
- Vitaminoterapia.
- Hemoderivados.
- Esteroides
- Aminas
- Soporte ventilatorio
- Protectores gástricos
- Inmunomoduladores
- Tratamiento quirúrgico
- Medidas de sostén
El paciente continúa evolución tórpida y fallece.
DISCUSIÓN
Los LNH se presentan de forma creciente y frecuente durante toda la vida adulta, se estima que en Estados Unidos, la frecuencia anual es de unos 53 000 casos. 6 En Cuba, la tasa de este tipo de linfoma para el sexo masculino es de 3,7 y del femenino 2,1 por 100 000 habitantes, con una mortalidad de 2, 7 y 1, 6 respectivamente. 7 Algunos subtipos están asociados con infecciones crónicas sobre todo virales, otros, con enfermedades inflamatorias crónicas, pero el factor de riesgo más claramente definido es la inmunosupresión. 8, 9 En Cuba, constituyen uno de los diez tipos de tumores malignos más frecuentes.
En la paciente, durante su tórpida evolución, las investigaciones realizadas inicialmente apuntaban al diagnóstico de actinomicosis y sólo el estudio laparoscópico hizo pensar en proceso hemolinfopoyético maligno, pero los resultados obtenidos no corroboraban este diagnóstico, pese a los enormes esfuerzos investigativos y terapéuticos, el deceso de la paciente fue inevitable, lo cual estimula a tratar de extraer las enseñanzas que del mismo se derivaron.
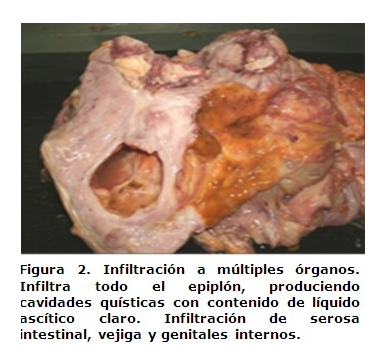
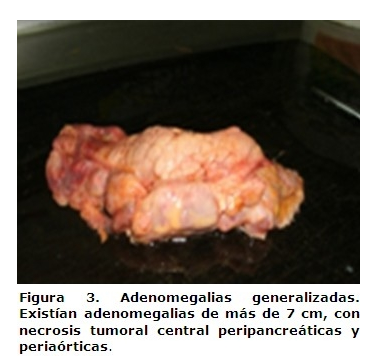
El estudio histopatológico se concluyó como Linfoma no Hodgkin linfoblástico de alto grado de malignidad, 10, 11 lo que a su vez constituyó la causa básica de muerte. Esta paciente, presentó infiltración a asas intestinales, lecho hepático, vejiga, genitales internos, pulmón y adenomegalias, lo que consideramos poco común. (Figuras 1, 2, 3, 4, 5)
En la literatura revisada no se encontró ningún caso publicado en el país con la afectación de órganos similares. Este caso por sus características clínicas y hallazgos fue objeto de discusión Clínico Patológica en el Hospital Universitario Manuel Ascunce Domenech. 
1. Wilson WH, Armitage JO. Non-Hodgkin's Lymphoma. In: Abeloff MD, Armitage JO, Niederhuber JE, Kastan MB, McKenna WG, editors. Abeloff's Clinical Oncology. 4th ed. Philadelphia, Pa: Elsevier Churchill Livingstone; 2008.p.2371-2404.
2. Friedberg JW, Mauch PM, Rimsza LM, Fisher RI. Non-Hodgkin's lymphomas. In: DeVita VT, Lawrence TS, Rosenberg SA, editors. DeVita, Hellman, and Rosenberg's Cancer: Principles and Practice of Oncology. 8th ed. Philadelphia, Pa: Lippincott Williams and Wilkins; 2008.p.2278-92.
3. Viguer García-Moreno JM, García del Moral R. Laboratorio y Atlas de Citología. Madrid: Editorial McGraw-Hill-Inter Americana de España; 2006.
4. Martínez Izquierdo AM. Actinomicetos. En: Llop Hernández A, Valdez-Dapena Vivanco MM, Zuazo Silva JL. Editores. Microbiología y Parasitología Médicas. TI. Ciudad de La Habana: Editorial Ciencias Médicas; 2002.p.355-61.
5. Gupta PK. Intrauterine contraceptive devices: vaginal cytology, pathologic changes and clinical implications. Acta Cytol. 2007; 26:571-613.
6. Shipp MA, Harris NL. Non-Hodgkin's lymphomas. En: Goldman, editor. Cecil Textbook of Medicine. 21st ed. New York: WB Saunders; 2000.p.962-70.
7. Barroso M, Vilacé L, Saavedra I, Díaz C. Aspectos epidemiológicos de pacientes que presentan linfomas no hodgkinianos en el Instituto Nacional de Oncología y Radiobiología entre los años 1970 y 1982. Rev Cubana Oncol. 1990; 6:10-4.
8. Russo TA. In Principles and practices infections Disease. 4 ed. New York: Churchill Livingstone; 2005.
9. DeVita VT, Hellman S, Jaffe ES. Hodgkin's disease. In: DeVita VT, Hellman S, Rosenberg S, editors. Cancer. Principles and practice of Oncology. 4ta ed. Philadelphia: Lippincott; 2006.p.1819-58.
10. Rosen ST. Non-Hodgkin lymphoma. In: Pazdur R, Wagman LD, Camphausen KA, Hoskins WJ, editors. Cancer Management: A MultidisciplinaryApproach. 11th ed. Lawrence, KS: CMPMedica; 2008.p.719-74.
11. Guía de Práctica Clínica, Linfomas No Hodgkins en el adulto. México: Instituto Mexicano del Seguro Social; 2009.
Recibido: 21 de Julio de 2010
Aprobado: 19 de octubre de 2010
Dr. Manuel M. Basulto Barroso.Email: mbasulto@finlay.cmw.sld.cu