Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Cirugía
versión On-line ISSN 1561-2945
Rev Cubana cir v.39 n.1 Ciudad de la Habana ene.-abr. 2000
Hospital Militar Central "Dr. Carlos J. Finlay"
Vagotomía troncular o altamente selectiva en la úlcera péptica duodenal
Dr. Ibrahim Rodríguez Rodríguez,1 Dr. Jorge L. Pineda Rodríguez 2 y Dr. Santiago L. Solís Chávez 3RESUMEN
Se analizaron los resultados del tratamiento quirúrgico electivo de la úlcera duodenal con la vagotomía altamente selectiva (VAS) y la vagotomía troncular más piloroplastia (VT + P) en el Hospital Militar Central "Dr. Carlos J. Finlay", durante un período de 10 años. Se sometieron 36 pacientes a VAS y 67 a VT + P y se halló un mayor número de complicaciones trans y posoperatorias con esta última. Las recidivas se presentaron con pocas diferencias entre ambas técnicas (16,4 % para la VT + P y 13, 9 % para la VAS), pero en la VAS el 80 % resolvió con tratamiento médico, mientras que en la VT + P sólo el 36,4 % curó por esta vía. El costo por estadía fue menor en la VAS (80 % menos de 7 días) con una mejor aptitud para el trabajo en este mismo grupo (83,3 %) después de operados y con resultados finales satisfactorios superiores (80,6 %) a la VT + P.Descriptores DeCS: ULCERA DUODENAL/cirugía; VAGOTOMIA TRONCAL/métodos; VAGOTOMIA GASTRICA PROXIMAL/métodos.
La vagotomía altamente selectiva (VAS), introducida en la clínica habitual por Holle y Hart en 1967, es una técnica que sólo denerva la masa de células parietales, y preserva la función motriz de la bomba antropilórica, por lo que evita la adición de un proceder de drenaje gástrico y la apertura del tracto digestivo durante el acto quirúrgico, reportándose las siguientes ventajas: letalidad por debajo del 0,5 % con una morbilidad mínima; un píloro y antro inervados que pueden funcionar con vaciamiento casi normal; la conservación de un píloro funcionante que reduce el reflujo duodenal hacia el estómago y un satisfactorio nivel de curación, por lo que es un proceder de eleción para el tratamiento quirúrgico de la úlcera duodenal.1 Esto nos motivó a comparar sus resultados con la vagotomía troncular con piloroplastia (VT + P) la cual sigue siendo el recurso quirúrgico más empleado para el tratamiento de la úlcera péptica gastroduodenal.
MÉTODOS
Para la realización del estudio se constituyeron 2 grupos de pacientes: a uno, al cual se le realizó VT + P y al otro, al que se le realizó VAS, con exclusión de los enfermos con úlceras prepilóricas o pilóricas y las estenosis. La asignación de los enfermos a cada grupo se realizó aleatoriamente, y la muestra final quedó constituida por 103 pacientes, de los cuales a 67 se les efectuó VT + P y a 36, VAS. Todos fueron operados por el mismo grupo de cirujanos y con un seguimiento posoperatorio de 10 años. La VT + P se realizó siguiendo los principios de Dragstedt (vagotomía troncular subdiafragmática y piloroplastia de Weinberg), mientras que la VAS se hizo según la técnica descrita por Johnston y Wilkinson en 1969, basada en referencias anatómicas. A todos los pacientes se les efectuó en el posoperatorio gastro-duodenoscopia y estudio baritado de estómago y duodeno, para evaluar el vaciamiento gástrico. Los resultados clínicos se midieron según clasificación de Visick modificada por Goligher.La efectividad económica en ambas técnicas se midió por los costos día/paciente. Para el estudio estadístico se utilizó la prueba de chi cuadrado (X2) donde se consideró significativo a p < 0,05.
RESULTADOS
Los promedios de edades fueron de 39,8 años para las VAS y de 41,2 años en las VT + P (tabla 1), con predominio del sexo masculino (3.4:1) en el estudio. La intratabilidad fue la indicación en el 86,1 %, seguida por el sangramiento (13,9 %). No se produjeron complicaciones transoperatorias en las VAS, en tanto que en las VT + P hubo 3 desgarros esplénicos y una perforación esofágica (sin consecuencias ulteriores) para el 6 %. Las complicaciones posoperatorias tempranas fueron significativamente más frecuentes en las VT + P (55,2 % en las VT + P y 33 % en la VAS), con predominio en ambos grupos de las de tipo sépticas. Se observaron complicaciones posoperatorias tardías (tabla 2) en el 44,7 % de las VT + P, con un predominio de las diarreas, mientras que en el grupo de las VAS predominó la disfagia (30,5 %). La recidiva ulcerosa no fue estadísticamente significativa entre ambas técnicas (13,9 % para las VAS y 16,4 % para las VT + P), aunque la evaluación clínica según Visick (fig.) arrojó resultados satisfactorios en el 80,6 % de las VAS y en el 73,1 % de las VT + P. Los pacientes con VAS mostraron una mejor aptitud para el trabajo (tabla 3) después de operados (83,3 %) al compararlos con los de la VT + P (65,7 %). El costo por estadía (tabla 4) fue de $ 253,60 en las VT + P y de $ 163,24 en las VAS.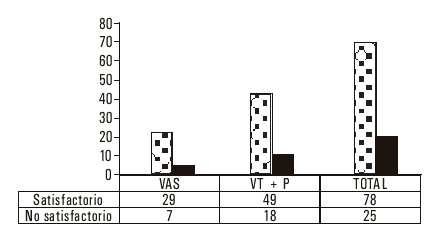
| | | | | |||
| | | | | | | |
| | | | | | | |
| | | | | | | |
| | | | | | | |
| | | | | | | |
| | | | | | | |
- No se presentó ningún caso.
| | | | ||||
| Complicaciones | | | | | | |
| Diarreas | | | | | | |
| Disfagia | | | | | | |
| Dumping | | | | | | |
| Gastritis crónica | | | | | | |
| Hernia incisional | | | | | | |
| Recidiva ulcerosa | | | | | | |
| Total | | | | | | |
| Aptitud | | | | |||
| | | | | | | |
| Mejor | | | | | | |
| Igual | | | | | | |
| Peor | | | | | | |
| Total | | | | | | |
| Técnica | | |
| VAS | | |
| VT + P | | |
| Fuente. Tablas de costos. Media nacional. | ||
| Ministerio de Salud Pública. | ||
DISCUSIÓN
El promedio de edad y el sexo hallados en el estudio son similares a los reportados por otros autores y se relacionan con la mayor frecuencia de úlcera duodenal en estos grupos; también se verificó que la indicación quirúrgica más frecuente fue la intratabilidad seguida del sangramiento (se excluyen en el estudio la estenosis y la perforación), lo que coincide con lo publicado.2 No hubo complicaciones en el transoperatorio en las VAS, mientras que en las VT + P se produjeron 3 desgarros esplénicos y una perforación esofágica que se diagnosticaron transoperatoriamente, sin secuelas ulteriores. La necrosis de la curvatura menor gástrica referida en otros estudios no se halló.3 Dentro de las complicaciones posoperatorias tempranas observamos que la sepsis fue la más común, que se presentó en el 55,2 % de las VT + P y en el 33 % de las VAS y fue significativa. Esto pone de manifiesto que hay una relación directa en la aparición de complicaciones con la ejecución de una u otra técnica y en parte se debe a que en las VT + P se abre el tracto disgestivo.4 En las complicaciones tardías se encontró que la diarrea fue la más frecuente, y que afectaba al 38,8 % de las VT + P y sólo el 5,5 % de las VAS (significativamente mayor para p < 0,05) y es similar a lo publicado por otros autores, esto se debe a los trastornos que produce la denervación de la VT.4,5 Por su lado la disfagia ocupa el primer lugar en las VAS lo que se debe a los trastornos motores del esófago distal por la denervación y sin sobrepasar en ningún caso el segundo mes ni requerir dilataciones. El síndrome de vaciamiento rápido (dumping) se presentó en 3 pacientes de VT + P (4,4 %) y mejoró con ajustes dietéticos, mientras que en las VAS no se mostró ningún caso. La recidiva ulcerosa constituye la más enojosa y fue del 16,4 % para las VT + P y del 13,9 % para las VAS. Para Hollender se reportan recidivas hasta del 26,5 % en las VAS y se relaciona directamente con la experiencia del cirujano, la meticulosidad en la técnica y lo adecuado de la indicación.6 No obstante el control médico de las recidivas en los pacientes con VAS, es más fácil al existir menores complicaciones posoperatorias. En este estudio las recidivas con VAS fueron tratadas con antagonistas de los receptores H-2 que fueron efectivas para la curación del 80 % de los enfermos, y efectivos en las VT + P sólo en el 36,4 % de las recidivas, para necesitar en 7 casos otra intervención, fenómeno ya conocido.7 Los resultados clínicos fueron satisfactorios (clasificación de Visick modificada) en el 73,1 % de los enfermos con VT + P, en tanto que en las VAS fue del 80,6 %, para coincidir con el resto de los investigadores.1,3-6 La actitud para el trabajo fue determinada por entrevista y se refirió como mejor en el 65,7 % de las VT + P y de 83,3 % en las VAS, por lo que ésta reporta mejores beneficios al reincorporar mayor número de enfermos a sus labores. La estadía posoperatoria es uno de los indicadores que expresa el recurso cama. En la VAS el 80,6 % tuvo una estadía posoperatoria de 7 o menos días, mientras en la VT + P una similar estadía lo tuvo sólo el 41,8 %. Esto fue estadísticamente significativo y se reporta por otros autores.4,7-9 El costo día/paciente fue calculado según las cifras que brinda el MINSAP y correspondió a un promedio de $ 163,24 en la VAS y de $ 253,60 para la VT + P, sin considerar los medicamentos.SUMMARY
The results of the elective surgical treatment of duodenal ulcer with highly selective vagotomy (HSV) and truncal vagotomy plus pyloro-plasty (TV+P) at the Dr. "Carlos J. Finlay" Central Military Hospital during 10 years were analyzed. 36 patients underwent HSV and 67 TV+P. A higher number of transand postoperative complications were found in the latter. Relapses showed little differences between both techniques (16. 4 %) for TV+P and 13. 9 % for HSV). 80 % of those who underwent HSV resolved with medical treatment, whereas only 36.4 % of the patients that in HSV (80 % less than 7 days) with a better aptitude for work in this same group (83.3 %) after being operated on and with higher final satisfactory results ( 80. 6 %) than TV+P.Subject headings: DUODENAL ULCER/surgery;VAGOTOMY, TRUNCAL/methods; VAGOTOMY, PROXIMAL GASTRIC/ methods.
REFERENCIAS BIBLIOGRÁFICAS
- Abella Martin E. Vagotomía sin drenaje. Informe de 185 casos. Rev Cubana Cir 1977; 16:253-69.
- Langman MJ. Epidemiología de la úlcera péptica. Bockus HL. La Habana: Editorial Científico-Técnica, 1980:642-50.
- Hollinsherd W. Parietal Cell Vagotomy. Experience with 114 patients with prepyloric or duodenal ulcer. World J Surg 1982; 6:596-602.
- Abella Martín E, Dueñas Fernández R. Estudio comparativo entre la vagotomía altamente selectiva y otras técnicas. Rev Cubana Cir 1984; 23:469-88.
- Skellenger ME, Jordan PH. Complicaciones de la vagotomía y piloroplastia. Clin Quir Norteam 1983; 1165-75.
- Hollender LF. Ulcera gastroduodenal. Nuevo tratamiento y nueva práctica. Zentralblatt Chirur 1989;114(11).
- Johnston D, Goligher JC. Vagotomía altamente selectiva o troncular. Una valoración clínica en 1976. Clin Quir Norteam 1976;1322-43.
- Pérez Tabernero AM. Evolución posoperatoria inmediata de las gastrectomías parciales. A propósito de una serie de 100 casos. Rev Esp Enf Apar Dig 1984;66(2):118-24.
- Sierra Gil EA, Esarte Muriain J. Vagotomía troncular y piloroplastia en el tratamiento de la úlcera péptica gastroduodenal entre 3 y 8 años. Rev Esp Enf Apar Dig 1982;63(2):189-201.
Dr. Ibrahim Rodríguez Rodríguez. Avenida 41, No. 17218 (altos), entre 172 y 180, Versalles, La Lisa, Ciudad de La Habana, Cuba.
2 Especialista de I Grado en Cirugía General. Asistente.
3 Especialista de I Grado en Cirugía General. Asistente.














