Meu SciELO
Serviços Personalizados
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Cirugía
versão On-line ISSN 1561-2945
Rev Cubana Cir v.40 n.4 Ciudad de la Habana oct.-dez. 2001
Hospital Clinicoquirúrgico "Hermanos Ameijeiras" Servicio de Cirugía General, Ciudad de la Habana
Pancreatoduodenectomía cefálica en los tumores periampulares. experiencia en nuestro centro y revisión del tema
Dr. Andrés Manuel Savío López,1 Dr. José Antonio Copo Jorge,1 Dr. Carlos Alberto Martínez Blanco1 y Dr. Ramón Soliva Domínguez1
Resumen
El cáncer de páncreas constituye la quinta causa de muerte por cáncer. En la actualidad se considera que la única posibilidad de curación para la enfermedad es la pancreatoduodenectomía. En el trabajo se expone un estudio prospectivo realizado con 18 pacientes operados, desde octubre de 1996 hasta enero del 2000, con el diagnóstico de tumor periampular. En la serie se halló que la afección se asocia frecuentemente con la diabetes mellitus y que los tipos hísticos más diagnosticados fueron el adenocarcinoma de páncreas y el ampuloma. La colangiopancreatografía retrógrada endoscópica fue el estudio complementario más útil, y alcanzó una sensibilidad del 94 % en el diagnóstico. Se encontró una relación directa entre el volumen de sangre trasfundido perioperatoriamente y la mortalidad. La morbilidad global fue de 50 %. La mortalidad ha disminuido en relación con años anteriores. La supervivencia a largo plazo sigue siendo baja.
DeCS: PANCREATICODUODENECTOMIA; NEOPLASMAS PANCREaTICOS/cirugía; NEOPLASMAS DEL CONDUCTO BILIAR COMUN/cirugía; MORBILIDAD; PANCREATOCOLANGIOGRAFIA RETROGRADA ENDOS-COPICA.
El cáncer de páncreas constituye la quinta causa de muerte por cáncer y su incidencia es de 9 por cada 100 000 habitantes.1 En los Estados Unidos de Norteamérica se diagnostican 28 000 nuevos casos al año y es superado en frecuencia sólo por los cánceres de pulmón, colorrectal, mama y próstata, en orden decreciente.2 La localización más común del adenocarcinoma de páncreas es la cabeza, donde se asientan 2/3 de los casos. En la actualidad, la única posibilidad de curación para esta enfermedad es la resección quirúrgica. La primera pancreatoduodenectomía exitosa fue realizada por Kausch en Alemania en 1912,3 pero no es hasta 1935 cuando dicha intervención se populariza por Whipple4 con cuyo nombre se le conoce hoy en día. Durante las décadas de 1960 y 1970, el proceder se asoció con elevada morbilidad y mortalidad y pobre supervivencia, por lo que algunos autores como Crile5 y Shapiro6 sugirieron sustituirlo por la cirugía derivativa.
En los últimos 20 años, la mejoría en cuanto a morbilidad y mortalidad y supervivencia a largo plazo asociadas con pan-creatoduodenectomía ha sido notable, y se señalan magníficos resultados cuando la efectúan equipos quirúrgicos especializados.7
En nuestro Centro, en el año 1988, se efectuó un estudio retrospectivo con 42 pacientes operados por carcinoma pancreático, a los que se les había realizado un proceder derivativo, laparotomía y biopsia o pancreatoduodenectomía, para alcanzar este último proceder una mortalidad operatoria de 28,5 %.8
En esta ocasión se comenzó un estudio prospectivo a partir de 1996, con el fin de exponer nuestra experiencia en relación con la pancreatoduodenectomía cefálica o proceder de Whipple.
Métodos
Se llevó a cabo un estudio prospectivo con 18 pacientes a los que se les realizó pancreatoduodenectomía cefálica, desde octubre de 1996 hasta enero del 2000. Los datos de interés se obtuvieron de los expedientes clínicos e informes operatorios, y el seguimiento a largo plazo se efectuó en una consulta especializada.
Se definió como mortalidad operatoria, aquella que ocurre en el hospital después de la operación, es decir, sin habérsele otorgado el alta al paciente. Las complicaciones se clasificaron como mayores cuando requirieron una intervención quirúrgica para su solución.
Se analizó la supervivencia a largo plazo en un grupo de 9 pacientes seguidos durante 2 años, y entre éstos, se determinó por separado la supervivencia de 3 pacientes que presentaban adenocarcinoma de la cabeza del páncreas. En el caso de la afección maligna, los pacientes recibieron quimioterapia posoperatoria.
Resultados
La mayoría de los pacientes de nuestra serie pertenecía al sexo masculino (61 %) y el límite de edades de ellos oscilaba entre 39 y 72 años, para un promedio de 57 años. El 72 % de nuestros casos tuvieron alguna enfermedad asociada, de las cuales las más frecuentes fueron hipertensión arterial (22 %), diabetes mellitus (17 %) y cardiopatía isquémica (17 %), lo que coincide con lo reportado por otros autores7 (tabla 1).
Tabla 1. Patologías asociadas
| Patologías asociadas | No. | % |
| Hipertensión arterial | 4 | 22 |
| Diabetes mellitus | 3 | 17 |
| Cardiopatía isquémica | 3 | 17 |
| Colecistopatía litiásica | 2 | 11 |
| Enfermedad ulcerosa péptica | 2 | 11 |
| Hepatitis viral | 2 | 11 |
| Colecistopatía crónica-alitiásica | 1 | 6 |
| Linfoma de Hodgkin | 1 | 6 |
| Depranocitemia | 1 | 6 |
| Enfermedad pulmonar obstructiva crónica | 1 | 6 |
Los signos y síntomas referidos con mayor frecuencia fueron íctero (78 %), acolia (72 %) y coluria (72 %). Esto es comparable con la literatura médica revisada.9 Los exámenes complementarios de mayor utilidad en este estudio fueron la colangiopancreatografía retrógada endoscópica (CPRE) (94 % de sensibilidad), seguido por la tomografía axial computadorizada (TAC) y el ultrasonido (US), con 83 y 78 % de sensibilidad respectivamente. El tipo hístico de tumor periampular más común en nuestra serie fue el adenocarcinoma de cabeza de páncreas (56 %), seguido por el adenocarcinoma del ámpula de Vater (22 %) (tabla 2). Otras series coinciden con lo referido anteriormente.2,7,10
Tabla 2. Hallazgos histológicos
| Hallazgos histológicos | No. | % |
| Adenocarcinoma de cabeza de páncreas | 10 | 56 |
| Adenocarcinoma de ámpula de Vater | 4 | 22 |
| Adenocarcinoma de duodeno | 1 | 5 |
| Somatostinoma del ámpula de Vater | 1 | 5 |
| Gastrinoma de páncreas | 1 | 5 |
| Tumor neuroendocrino no específico de páncreas | 1 | 5 |
El tiempo quirúrgico osciló entre 3 y 7,5 h para un promedio de 4,5 h. El san-gramiento transoperatorio fue como promedio de 1 300 mL (límites entre 100 y 5 000 mL) y la estadía posoperatoria fue de 18 días (entre 10 y 30 días). Es importante señalar que en nuestra serie se apreció una relación directa entre el volumen de sangre transfundido transoperatoriamente y la mortalidad (tabla 3). Las complicaciones más frecuentes fueron la sepsis de la herida y la insuficiencia cardíaca (tabla 4).
Tabla 3. Relación entre la mortalidad y necesidad de transfusión sanguínea
| Pacientes vivos | Pacientes fallecidos | |||
| No. | % | No. | % | |
| Transfusión de más de 2 unidades | 2 | 15 | 3 | 60 |
| Tranfusión de menos de 2 unidades | 11 | 85 | 2 | 40 |
Tabla 4. Complicaciones posoperatorias
| Complicaciones posoperatorias | No. | % |
| Sepsis de la herida | 3 | 17 |
| Insuficiencia cardíaca | 3 | 17 |
| Sangramiento intraabdominal | 2 | 11 |
| Peritonitis | 2 | 11 |
| Distress respiratorio | 2 | 11 |
| Sepsis respiratoria | 2 | 11 |
| Fallo multiorgánico | 2 | 11 |
| Hiperglicemia | 1 | 6 |
| Fístula biliar externa | 1 | 6 |
| Tromboembolismo pulmonar | 1 | 6 |
| Sepsis generalizada | 1 | 6 |
| Trombosis mesentérica | 1 | 6 |
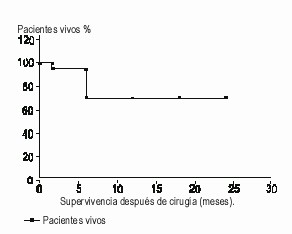
La morbilidad global fue de 50 %, el 28 % de los pacientes presentó complicaciones mayores, y la mortalidad operatoria fue del 28 %. Se analizaron los pacientes que se siguieron durante 2 años o más, con diferentes tipos de tumor periampular, pues el resto había sido estudiado durante un período muy corto. En este caso, 6 pacientes estaban vivos a los 2 años, para el 66 % de supervivencia en este lapso (fig). Sin embargo, cuando se separaron de este grupo 3 pacientes con adenocarcinoma de la cabeza de páncreas observamos que la supervivencia a los 2 años de este pequeño grupo fue de 33 %, 1 vivo y 2 fallecidos.
Fig. Supervivencia a los 2 años de los tumores periampulares.
Discusión
Como es sabido, el carcinoma de páncreas es más frecuente en el hombre que en la mujer y en edades por encima de los 40 años. Se asocia con determinadas enfermedades como diabetes mellitus, pancrea-titis y enfermedad ulcerosa péptica,9 todo lo cual se corresponde con los hallazgos de nuestro estudio.
Aunque el cuadro clínico de los pacientes con un tumor periampular está bien definido, así como la utilidad de ciertos exámenes complementarios como la elevación de la bilirrubina sérica, la fosfatasa alcalina y las transaminasas hepáticas, existen otros estudios, como los marcadores tumorales en el suero, cuya utilidad diagnóstica se discute en la actualidad. Entre estos últimos, podemos citar el antígeno carcinoembrionario (CEA); CA19-9 DU-PAN-2; Alpha-fetoproteína y el antígeno oncofetal pancreático; todos ellos, aunque pudieran elevarse en presencia de un cáncer de páncreas, frecuentemente no se detectan en caso de tumores pequeños y en estadios iniciales, o pudieran estar presentes en tumores gastrointestinales de localización distinta a la del páncreas, por lo cual disminuye su sensibilidad.2 No obstante, han sido utilizados para evaluar el pronóstico de estos pacientes en el posoperatorio.11
Nosotros basamos el diagnóstico de tumor periampular principalmente en estudios imagenológicos, y hallamos que la CPRE fue el examen de diagnóstico de mayor sensibilidad (94 %), seguida por la TAC (83 %) y el US (78 %); estos 2 últimos, sobre todo la TAC, son útiles para determinar la presencia de metástasis hepática o invasión local (a venas mesentérica superior o porta), sobre todo si la tomografía se realiza con el uso de contraste por vía oral o endovenosa. En el caso de la CPRE, además de su elevada sensibilidad, permite visualizar y tomar biopsia en los tumores ampulares y del duodeno y puede ofrecernos la posibilidad de evaluar el conducto de Wirsung y de colocar una endoprótesis para derivar la bilis al intestino. Se señala como desventaja de este proceder la potencial introducción de sepsis en la vía biliar.
En muy pocos casos realizamos la colangiografía percutánea transhepática (CPTH), pues la realización de este proceder depende en gran medida del grado de dilatación de las vías biliares. El uso preoperatorio de endoprótesis se discute en la actualidad como elemento para mejorar el estado general del paciente antes de la cirugía; no obstante, parece estar indicado sobre todo en pacientes con desnutrición avanzada y sepsis.
Además, es muy útil como proceder paliativo definitivo.12 Otro aspecto discutido es el uso preoperatorio de la biopsia aspirativa con aguja fina (BAFF), ya que puede tener el inconveniente de alta frecuencia de fracasos, así como la diseminación del tumor en el trayecto de la aguja o intraperitonealmente.13
El uso de la angiografía (fase portal) en los tumores periampulares se basa en la detección de infiltración por éstos de las venas porta o mesentérica superior, así como de estructuras retroperitoneales.
También es útil para determinar la anatomía vascular de la región. El grado de invasión de las venas porta o mesentérica superior, demostrada por la fase portal de la angiografía preoperatoriamente, puede ser un buen indicador para pancreatectomía agresiva en el cáncer de páncreas localmente avanzado, o de irresecabilidad.14
No tenemos experiencia con el ultrasonido endoscópico, técnica no invasiva y de alta sensibilidad y especificidad, capaz de detectar lesiones menores de 2 cm, en la cabeza del páncreas.15 Tampoco con la colangiografía por resonancia magnética nuclear de alta sensibilidad y especificidad y que no requiere del uso de contraste ni radiación.16,17
El tiempo quirúrgico en nuestra serie fue de 4,5 h como promedio, lo cual se compara favorablemente con lo reportado por otros autores.7 El sangramiento transoperatorio de 1 300 mL y la estadía de 18 días, también están acordes con lo referido en la literatura médica.18
Es importante señalar que encontramos una relación directa entre el volumen de sangre transfundida y la mortalidad. En la actualidad, hay autores que identifican el volumen de sangre transfundida durante el período perioperatorio como un factor pronóstico negativo,19 sobre todo si el paciente ha recibido más de 2 unidades de sangre en dicho período. Este parámetro se asocia también con una disminución de la supervivencia a largo plazo.12 Hay grupos, sin embargo, que no conforman esta relación.18,20 Es de destacar que en nuestra casuística no se presentó ningún caso de fístula pancreática, lo cual ha constituido un problema en otros estudios,7,12,18 y ha obligado incluso a realizar determinados artificios técnicos como ligadura del conducto pancreático con Vycril 5-07 o colocación de drenajes en localizaciones especiales.10 No tuvimos tampoco casos de vaciamiento gástrico retardado, lo cual se informa con cierta frecuencia.12
El 28 % de nuestros casos presentó complicaciones mayores, y la morbilidad general fue del 50 %. Otros autores reportan entre 35 y el 50 %.21,22
La mortalidad global fue del 28 %, mientras que en otros estudios oscila desde 0 a 28,5 %.8,21-25
La supervivencia a los 2 años de 9 pacientes, incluyendo todo tipo de tumores, fue de 66 % y, para el cáncer, de 33 %, pero no lo consideramos representativo por el pequeño número de casos. En general, se reporta en la literatura médica una supervivencia a los 5 años para el carcinoma de cabeza de páncreas entre 17 y 21 %.26
Concluimos con la opinión de que la pancreatoduodenectomía convencional, con alguna de sus modificaciones (conservación del píloro, resección de vena porta y tejido retroperitoneal, entre otras) continúa ofreciendo los mejores resultados en el tratamiento del carcinoma de cabeza del páncreas, sobre todo si se asocia con quimio y radioterapia,23,27 sin perder de vista las posibilidades futuras de la cirugía de mínimo acceso del páncreas.28
Summary
Pancreatic cancer is the fifth cause of death from cancer. Pancreaticoduodenectomy is considered as the only possibility of cure for this disease at present. A prospective study conducted among 18 patients with the diagnosis of periampullar tumor that were operated on from October, 1996, to January, 2000, is presented. It was found that the affection is frequently associated with diabetes mellitus and that the most diagnosed histic types were pancreatic adenocarcinoma and ampuloma. The endoscopic retrograde cholangiopancreatography was the most useful complementary study and reached a sensitivity of 94 % in the diagnosis. It was observed a direct relationship between the perioperatively transfused blood volume and mortality. Total morbidity was 50 %. Mortality has decreased in comparison with pevious years. Long-term survival is still low.
Subject headings: PANCREATICODUODENECTOMY, PANCREATIC NEOPLASMS/surgery; COMMON BILE DUCT NEOPLASMS/surgery; MORBIDITY; CHOLANGIOPANCREATOGRAPHY, ENDOSCOPIC RETROGRADE.
Referencias bibliográficas
- Niederhuber JE, Brennan MF, Menck HR. The national cancer data base report on pancreatic cancer. Cancer 1995;76:1671-7.
- Yeo C, Cameron JL. Pancreatic cancer. En: Sabiston DC Jr, ed. Textbook of surgery. 15 ed. Philadelphia:WB Saunders, 1997:1076-106.
- Kaush W. Das carcinoma der papilla duodeni und seine radikale entfernung. Beitr Klin Chir 1912;78:439-86.
- Whipple AO, Parsons WB, Mullins CR. Treatment of carcinoma of the ampulla of Vater. Ann Surg 1935;102:763-79.
- Crile G Jr. The advantages of bypass operations over radical pancreaticoduodenectomy in the treatment of pancreatic carcinoma. Surg Gynecol Obstet 1970;130:1049-53.
- Shapiro TM. Adenocarcinoma of the pancreas: a statistical analysis of bypass vs. Whipple resection good risk patients. Ann Surg 1975;182:715-21.
- Chew DK, Attiyeh FF. Experience with the Whipple procedure (pancreaticoduodenectomy in a University-affiliated Community Hospital. Am J Surg 1997,174:312-5.
- Fonseca-Morán R, Díaz-Calderín JM. Cáncer de páncreas: Revisión del tema y presentación de 42 casos operados. Acta Med 1988;2:116-41.
- Moosa AR, Gamagami RA. Diagnosis and staging of pancreatic neoplams. Surg Clin North Am 1995;75:871--90.
- Keck H, Steffen R, Neuhaus P. Protection of pancreatic and biliary anastomosis after partial duodenopancreatectomy by external drainage. Surg Gynecol Obst et 1912;174:329-31.
- Glenn J, Steinberg WM, Kurtzman SH. Evaluation of the utility of a radioimmunoassay for serum CA 19-9 levels in patients before and after treatment of carcinoma of the pancreas. J Clin Oncol 1988;6:462-8.
- Lillemoe KD. Current management of pancreatic carcinoma. Ann Surg 1995; 221:133-48.
- Weiss SM, Skibber JM, Mohiuddin M, Rosato FE. Rapid intrabdominal spread of pancreatic cancer. Arch Surg 1985;120:415-6.
- Ishikawa O, Ohigashi H, Imaoka, Fukurama H, Sasaki I, Fujita M, et al. Preoperative indications for extended pancreatectomy for locally advanced pancreas cancer involving the portal vein. Ann Surg 1992;215:231-6.
- Buscail L, Escourrou J, Moreau J, Delvaux M, Louvel D, Lapeyre F, et al. Endoscopic ultrasonography in chronic pancreatitis. A comparative prospective study with conventional ultrasonography, computed tomography and ERCP. Pancreas 1995;10:251-7.
- Adamek HE, Alber J, Beer H, Weitz M, Schilling D, Riemann JF. Pancreatic cancer detection with magnetic resonance cholangiopancreatography, and endoscopic retrograde cholangiopancreatography: a prospective controlled study. Lancet 2000;356:190-3.
- Cervi C, Aube C, Tuech JI, Pessaux P, Reneget N, Burtin, et al. La cholangiographie par résonance magnétique nucléaire en patologie biliaire. Étude prospective chez 60 patients. Ann Chir 2000;125:428-34.
- Conlon KC, Klimstra DS, Brennan MF. Long-term survival after curative resection for pancreatic ductal adenocarcinoma. Ann Surg 1996;223:273-9.
- Cameron JL, Crist DW, Sitzmann JV. Factors influencing survival after pancreaticoduodenectomy for pancreatic cancer. Am J Surg 1991;161:120-5.
- Geer RJ, Brennan MF. Resection of pancreatic adenocarcinoma: prognostic indicators for survival. Am J Surg 1993;165:68-73.
- Cameron JL, Pitt HA, yeo C, Lillemoe KD, Kauffman HS, Coleman J. One hundred and fourty five consecutive pancreaticoduodenectomies without mortality. Ann Surg 1993;217:430-8.
- Patel AG, Toyama MT, Kusske AM. Pylorus-Preserving Whipple resection for pancreatic cancer. Is it any better? Arch Surg 1995;130:838-43.
- Lillemoe KD, Cameron JL, Yeo C, Sohn TA, Nakeeb A, Sauter PK, et al. pancreaticoduodenectomy. Does it have a role in the palliation of pancreatic cancer? Ann Surg 1996;223:718-28.
- Harrison LE, Klimstra DS, Brennan MF. Isolated portal vein involvement in pancreatic adenocarcinoma. A contraindication for resection? Ann Surg 1996;224:342-9.
- Janes RH, Niederhuber JE, Chmielj JS, Winchester DP, Ocwieja KC, Karnell LH, et al. National patterns of care for pancreatic cancer. Ann Surg 1996;223:262-72.
- Braasch JW, Degiel DJ, Rossi RL. Pyloric and gastric preserving pancreatic resection. Experience with 87 patients. Ann Surg 1986;204:411-8.
- Gastrointestinal tumor study group. Further evidence of effective adjuvant combined radiation and chemotherapy following curative resection of pancreatic cancer. Cancer 1987;2006-10.
- Targarona EM, Marin G, Cerdán G. Cirugía laparoscópica del páncreas: indicaciones, ventajas e inconvenientes. Cir Esp 1999;65:263-3.
Recibido: 2 de noviembre del 2000. Aprobado: 17 de diciembre del 2000.
Dr. Andrés Manuel Savío López. Hospital Clinicoquirúrgico "Hermanos Ameijeiras", San Lázaro 701, esquina a Belascoain, municipio Centro Habana, Ciudad de la Habana, Cuba.