Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Cirugía
versión On-line ISSN 1561-2945
Rev Cubana Cir v.46 n.1 Ciudad de la Habana ene.-mar. 2007
Artículos originales
Hospital Municipal «Dr. Diego E. Thompson», General San Martín,
Provincia de Buenos Aires (República Argentina)
Traumatismos penetrantes de cuello
Dr. Luis Sarra,1 Dr. Jorge Carbajo,2 Dr. Alejandro Da Silva,3 Dr. Julio Bitar4 y Dra. Marina Mariotti5
RESUMEN
Presentamos los resultados de un protocolo de exploración selectiva para traumatismos penetrantes de cuello en un hospital público municipal. Tratamos 46 pacientes desde julio de 1990 hasta julio de 2005 con el protocolo siguiente: atención inicial según normas de apoyo vital en el trauma (‘Advanced Trauma Life Support Protocol’ [ATLS]); clasificación topográfica (de Roon); clasificación según modalidad del traumatismo; clasificación en niveles de gravedad (de 1 a 4); exploración inmediata en heridas transfixiantes, hemorragia externa, hematoma, asfixia, estridor laríngeo, enfisema subcutáneo, aerorragia, hemoptisis o hemorragia intratorácica. En zona I consideramos un abordaje combinado; en zona I y III o cuando existió compromiso neurológico realizamos una ecografía Doppler color o angiografía preoperatoria. En los pacientes estables adoptamos una conducta expectante, indicamos radiografía de columna cervical perfil, hospitalización, tránsito faringoesofágico, endoscopias, etc. En presencia de lesión ósea o compromiso neurológico, indicamos tomografía computadorizada o resonancia magnética. Obtuvimos resultados similares a los protocolos que exploran todas las lesiones de zona II, con un bajo porcentaje de cervicotomías no terapéuticas.
Palabras clave: Traumatismos penetrantes, cuello.
Según Frölich, en su obra La Medicina militar de Homero, el 32 % de las heridas de guerra eran de la cara y el cuello.1 Nosotros contabilizamos, en la Ilíada, 23 traumatismos penetrantes de cuello minuciosamente relatados por Homero, con una mortalidad del 82,6 % de los heridos.2 La primera referencia histórica fue hallada en el papiro de Edwin Smith y tiene unos 5 000 años de antigüedad. Se trataba de un guerrero que sobrevivió con una fístula faringocutánea.3,4 En 1552, Ambrosio Paré ligó la arteria carótida primitiva y la vena yugular interna a un soldado francés que sobrevivió con secuelas de afasia y hemiplejía. Dos siglos más tarde, Fleming ligó sin secuelas neurológicas una sección completa de carótida primitiva.4-6
La mortalidad fue del 18 % en la Guerra Hispano-estadounidense a fines del siglo XIX y 11 % en la Primera Guerra Mundial. En la Segunda Guerra Mundial la mortalidad bajó al 7 % con la exploración precoz y la indicación temprana de la traqueostomía.4,7,8
En Vietnam, la mortalidad subió al 15 % debido a los avances en la atención prehospitalaria y la rápida evacuación de heridos gracias al empleo de helicópteros, lo cual disminuyó el número de muertes en el campo de batalla, pero aumentó la mortalidad en los hospitales de campaña.2,4,7 En el medio civil las cifras de mortalidad oscilan entre el 1 % y el 10 %, y crecen paralelamente al incremento de la violencia urbana.5,7,8
El cuello representa el 1 % de la superficie corporal, pero es de gran complejidad anatómica, con numerosas estructuras vitales concentradas en un área pequeña y desprotegida por huesos o masas musculares densas. Debido a su tamaño y a los reflejos de defensa (flexión de la mandíbula y elevación de los hombros), sólo el 5 a 10 % de todas las heridas traumáticas lo involucran.5-15
MÉTODOS
Tratamos a 46 pacientes entre julio de 1990 y julio de 2005. Hubo en la serie 11 mujeres y 35 hombres, con edades extremas de 17 y 85 años y una media de 59,5. El protocolo de atención consistió en:
- Atención inicial según normas apoyo vital en el trauma (‘Advanced Trauma Life Support Protocol’ [ATLS]).4-7,9
- Clasificación topográfica de las heridas según las zonas de Roon.10
- Clasificación según la modalidad del traumatismo.
- Clasificación en niveles de gravedad de 1 a 4 según compromiso del platisma, presencia de hemorragia o asfixia inminente.5
- Exploración inmediata en casos de inestabilidad hemodinámica, hemorragia externa, hematoma, signos de asfixia, estridor laríngeo, heridas transfixiantes, disfonía, enfisema subcutáneo, aerorragia, hemoptisis o hemotórax.
- Incisión paralela al borde anterior del músculo esternocleidomastoideo.
- Preparación de la región inguinal previendo la necesidad de obtener un injerto de safena. No colocar sonda nasogástrica antes de la anestesia general.
- Zona I: considerar abordaje combinado con osteotomía clavicular para control proximal de los grandes vasos.
- Zona I y III o compromiso neurológico: procurar una ecografía Doppler color o angiografía.
- En pacientes estables adoptamos conducta expectante, internación y eventualmente tránsito faringo-esofágico con contraste hidrosoluble, endoscopias y otros estudios.
- En casos de lesión ósea o compromiso neurológico: tomografía o resonancia.
- Contraindicamos estudios en pacientes hemodinámicamente inestables.
RESULTADOS
Según la modalidad del traumatismo se clasificaron los pacientes en heridos de arma de fuego (29; 63 %), heridos de arma blanca (14; 30,4 %) y heridos accidentales (3; 6,5 %). Los casos de intento de suicidio se clasificaron según la modalidad del trauma (arma blanca o de fuego).
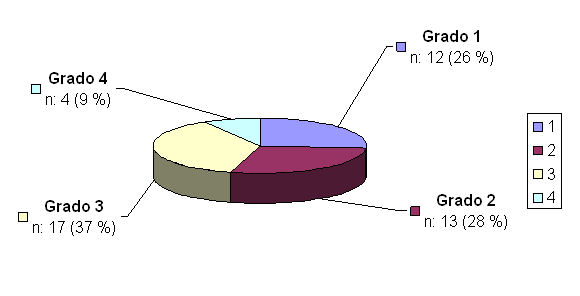
Según el nivel de gravedad se clasificaron las heridas en: grado 1 (no atraviesan el músculo cutáneo del cuello); grado 2 (penetrantes asintomáticas); grado 3 (lesión vascular o de la vía aérea) y grado 4 (hemorragia exanguinante o riesgo de asfixia inminente). A los dos últimos grupos correspondieron los 21 pacientes explorados inmediatamente luego de la evaluación inicial en la sala de reanimación y estabilización hemodinámica (shock room). La cantidad de pacientes según nivel de gravedad se muestra en la figura 1.
Figura 1. Número de pacientes según niveles de gravedad.
El tratamiento quirúrgico consistió en cervicotomía exploradora inmediata en 21 casos, que corresponden al 45,65 % de los pacientes. Se efectuó cervicotomía exploradora luego de observación inicial en 4 casos (8,7 %). A 12 pacientes estables, con lesiones musculares o tegumentarias (26 %) correspondientes a los grados 1 y 2, se les efectuó exploración con anestesia local. En este grupo se ubicaron las heridas accidentales y un intento de suicidio con una herida autoinfligida con arma blanca. Se mantuvo conducta expectante, control e internación en 9 casos (19,5 %) (figura 2).
Figura 2. Tratamiento realizado.
La localización topográfica de las lesiones en zonas fue: 12 % en zona I; 71 % en zona II; 4 % en zona III y el 13 % restante en zona mixta. En los pacientes con cervicotomía exploradora (25 casos; 54,34 %) las lesiones halladas fueron divididas en: aéreas, digestivas, aerodigestivas, vasculares, glandulares, nerviosas, musculares y sus asociaciones. No se incluyen los pacientes explorados con anestesia local (tabla).
Tabla. Hallazgos operatorios en los pacientes con cervicotomía exploradora (25 casos)
| Hallazgos | Num. de casos |
| Lesión de vía aérea | 1 |
| Lesión de vía digestiva | 1 |
| Lesión aerodigestiva | 2 |
| Lesión de grandes vasos | 4 |
| Lesión vascular y lesión muscular | 3 |
| Lesión nerviosa y lesión muscular | 1 |
| Lesión glandular y lesión muscular y vascular | 2 |
| Lesión glandular, lesión muscular y en traquea | 3 |
| Lesión de pequeños vasos | 6 |
| Cervicotomías no terapéuticas | 2 |
La mortalidad de la serie fue del 4,34 % y correspondió a 2 pacientes con heridas exanguinantes, quienes fallecieron en el período postoperatorio inmediato, uno de ellos con lesión de ambas carótidas primitivas. Las cervicotomías negativas alcanzaron el 4,34 % (2 casos) y la morbilidad fue del 17,4% (8 casos). Esta corresponde a 5 supuraciones de herida quirúrgica, 2 queloides cicatrizales y 1 hematoma posoperatorio. Se realizó traqueostomía en 7 oportunidades.
DISCUSIÓN
Después de la Segunda Guerra Mundial y luego de siglos de conducta conservadora, la exploración sistemática de las heridas de cuello fue el tratamiento estándar. En 1956, Fogelman y Stewart demostraron una diferencia significativa en la mortalidad con la exploración sistemática (6 %) en comparación con la conducta expectante (35 %), aunque se asociaba a una alta incidencia de operaciones innecesarias que oscilaban entre el 30 % y el 89 %.8,13,18 Actualmente existe consenso en que todos los pacientes inestables requieren exploración quirúrgica precoz.4,5,7,11
Nuestros resultados son similares a las series de protocolos que proponen la exploración sistemática de todas las lesiones de zona II, y tenemos un bajo porcentaje de cervicotomías no terapéuticas.
Acerca de la relación coste-beneficio, un trabajo señala que los gastos para las instituciones son mayores cuando se sigue la conducta selectiva. En otro estudio, Campana y cols. concluyen que el coste es similar si no se requiere cirugía, pero si el paciente debe ser intervenido quirúrgicamente, el coste se duplica.8,17
La angiografía fue el estudio de elección en el diagnóstico de lesiones vasculares durante decenios. Su importancia es vital en heridas de zonas I y III y presenta la ventaja adicional de poder controlar hemorragias en forma transitoria mediante embolización. Sin embargo, ha sido desplazada en los últimos años por la ecografía Doppler color, estudio altamente sensible, no invasivo, menos costoso y de mayor disponibilidad en los distintos centros. Diversos trabajos concluyen que la combinación de un buen examen físico y una ecografía Doppler color constituyen una excelente alternativa ante la angiografía en la valoración de las heridas vasculares.1,2,12,14
Con respecto a la sección arterial, todos los autores están de acuerdo en que, en ausencia de signos neurológicos, se debe intentar reparar la arteria.15 Las lesiones de la arteria carótida interna cerca de la base del cráneo constituyen una situación compleja a la hora del abordaje quirúrgico. Con el progreso de la radiología intervencionista, la embolización angiográfica se ha convertido en el procedimiento de elección en la mayoría de los pacientes estables, y se reserva la cirugía para los pacientes inestables con sangrado activo, y cuando fracasa el tratamiento endovascular. Se requiere en el equipo la presencia de un neurocirujano.11,16
La reparación de las grandes venas puede realizarse pese a que el desarrollo de trombosis es frecuente, de lo contrario la ligadura es el tratamiento de elección y es bien tolerada.6,16
Cuando se piensa que existe una lesión faringoesofágica, la combinación de radiología contrastada con endoscopia tiene una seguridad diagnóstica cercana al 100 %.5,16
Para finalizar, citamos una extensa revisión de la literatura realizada por Asencio y cols. que confirma el beneficio de la exploración selectiva.17
Es importante remarcar que independientemente del protocolo que se utilice, resulta fundamental determinar si existe lesión del esófago cervical, porque la mortalidad cuando esta se repara de inmediato es del 2 %, pero cuando pasa inadvertida la lesión y se repara tardíamente, la mortalidad es del 44 %; aumenta cuanto más se demora la intervención y llega al 100 % cuando ésta no se realiza.18
REFERENCIAS BIBLIOGRÁFICAS
1. Yoel J. Presente y pasado de la Cirugía de Cabeza y Cuello. Rev Asoc Médica Argentina. 1996;109(4):30-46.
2. Homero. La Ilíada. Barcelona: Ed. Bruguera; 1978.
3. Peralta R, Hurford W. Airway Trauma. Int Anesthesiol Clin. 2000; 38(3):111-127.
4. San Martín G, De Gracia C, Guardo A, Palma J, Iriart S. Traumatismos Cervicales: Evaluación diagnóstica y decisión terapéutica. Experiencia en un Hospital de Agudos. Patol Urgencia. 2004;13(1):21-26.
5. Alen González B, Boyne A , Espíndola M, Álvarez L, Peralta G, Raffin G. Heridas penetrantes de cuello. Rev Argent Cirug. 2005; 88(1-2): 78-8.
6. Britt L, Peyser M. Penetrating and Blunt Neck Trauma. En: Moore EE, Mattox KL, Feliciano DV. Trauma. Ed. 4. New York: Mc Graw-Hill; 2000. pp. 437-450.
7. Campana JM, Pérez Petit EM, Mazza PH, De Gracia A, Guardo A. Resultado del tratamiento quirúrgico de las lesiones penetrantes de cuello. Rev Argent Cirugía. 1997;73:30-40.
8. Snyder III WH, Shires GT, Perry MD. Heridas penetrantes del cuello y del estrecho superior del tórax. En: Schwartz SI. Principios de Cirugía. 4º edición. Tomo 1. Mexico D.F.: Mc Graw –Hill; 1987. pp.393-395.
9. Demetriades D, Asensio J, Velmahos G, Thal E. Complex problems in penetrating neck trauma. Surg Clin North Am. 1996;76:661-681.
10. Roon AJ, Chistensen AN. Evaluation and treatment of penetrating neck injuries. J Trauma 1979;19:391.
11. Shatz D, Kirton O, McKenney M, Civetta (eds). Manual of Trauma and Emergency Surgery. Philadelphia: W.B. Saunders Company; 2000. pp 34-53.
12. Lococo J, Flaherty F, Cal P, Villar M, Gasali F, Muzzio S, Crosbie JC. Contusión carotídea por herida penetrante en cuello. Presentación de caso y revisión bibliográfica. Rev Argent Cirug. 2004; 87 (1-2):25-29.
13. Fogelman MJ, Stewart RD. Penetrating wounds of the neck. Am J Surg. 1956;91:581.
14. Meyer JP, Barrett JA, Schuler JJ, Flanigan P. Mandatory vs. selective exploration for penetrating neck trauma. Arch Surg. 1987;122:592-597.
15. Roth B, Demetriades D. Penetrating trauma of the neck. Current opinion in critical care 1999;5(6):482-487.
16. Demetriades D, Theodorou D, Cornwell E, Weaver F, Yellin A, Velmahos G, et al. Penetrating Injuries of the Neck in Patients in Stable Condition: Physical Examination, Angiography or Color Flow Doppler Imaging. Arch Surg. 1995;130(9):971-975.
17. Asensio JA, Chahwan S, Forno W. Penetrating esophageal injuries: multicenter study of the American Association for the Surgery of Trauma. Trauma. 2001;50(2):289-296.
18. Sankaran S, Walt A. Penetrating wounds of the neck: principles and some controversies. Surg Clin Noth Am. 1977;57:139.
Recibido: 7 de septiembre de 2006. Aprobado: 15 de noviembre de 2006.
Dr. Luis Sarra. Rodríguez Peña 1992 (1676), Santos Lugares, Buenos Aires.
Correo electrónico: lsarra@intramed.net.ar
1 Jefe de la Sección Cirugía de Cabeza y Cuello. Miembro Titular de la Asociación Argentina de Cirugía. Miembro Adherente de la Asociación Argentina de Cirugía de Cabeza y Cuello.
2 Médico Cirujano. Sección Cirugía de Cabeza y Cuello.
3 Cirujano de Guardia.
4 Cirujano de Guardia.
5 Cirujano de Guardia.