My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Cubana de Cirugía
Print version ISSN 0034-7493On-line version ISSN 1561-2945
Rev Cubana Cir vol.48 no.1 Ciudad de la Habana Jan.-Mar. 2009
Cuerpo extraño intrapulmonar: presentación de un caso y revisión de la literatura
Intrapulmonary foreign body: a case report and literature review
Armando Leal Mursulí,I Juan Antonio Castellanos González,II Nélida Ramos Díaz,III Radamés I. Adefna Pérez,IV Miguel A Riano Arencibia,V Antonio J Gonzalez Alejo VI
I Doctor en Ciencias Médicas. Especialista de II Grado en Cirugía General. Profesor Titular. Hospital Universitario «Dr. Miguel Enríquez». La Habana, Cuba.
II Especialista de II Grado en Cirugía General y de I Grado en Medicina General Integral. Instructor. Hospital Universitario «Dr. Miguel Enríquez». La Habana, Cuba.
III Especialista de II Grado en Cirugía General. Profesora Auxiliar. Hospital Universitario «Dr. Miguel Enríquez». La Habana, Cuba.
IV Especialista de II Grado en Cirugía General. Instructor. Hospital Universitario «Dr. Miguel Enríquez». La Habana, Cuba.
V Especialista en Cirugía General. Asistente. Hospital Universitario «Dr. Miguel Enríquez». La Habana, Cuba.
VI Asistente. Departamento Medicina, Hospital Universitario «Dr. Miguel Enríquez». La Habana, Cuba.
RESUMEN
Se presenta el caso de un paciente de 58 años de edad, que ingresó en el Hospital Universitario «Dr. Miguel Enríquez» a causa de un cuadro de dificultad respiratoria con una evolución no satisfactoria. Después de los estudios complementarios hematológicos, imagenológicos y funcionales se diagnosticó un cuerpo extraño intrapulmonar. Fue intervenido quirúrgicamente y se encontró un cuerpo extraño (clavo pequeño) en lóbulo inferior del pulmón izquierdo. Por resultar una localización infrecuente en este tipo de accidente y por la dificultad de la sospecha clínica y por consiguiente de su tratamiento, se presentó este caso, para mostrar los aspectos clinicoquirúrgicos y patológicos más relevantes.
Palabras clave: Cuerpo extraño, pulmón.
ABSTRACT
The case of a 58-year-old female patient that was admitted in «Dr. Miguel Enríquez» University Hospital due to a picture of respiratory difficulty with a non-satisfactory evolution was presented. After the hematological, imaging and functional complementary tests, an intrapulmonary foreign body was diagnosed. She was operated on, and a small nail was found in the inferior lobule of the left lung. Due to its uncommon localization in this type of accident and to the difficulty of the clinical suspicion and, consequently, of its treatment, this case was presented to show the most important clinical, surgical and pathological aspects.
Key words: Foreign body, lung.
INTRODUCCIÓN
Aproximadamente el 60 % de los cuerpos extraños (CE) accidentales se dirigen al sistema digestivo, sobre todo al esófago y el resto de las vías aéreas.1 Entre el 80 % y el 90 % de los CE en la vía aérea se localizan en los bronquios, donde pueden producir menos síntomas agudos y persistir más tiempo; con menos frecuencia (2 %-12 %) van a la laringe y a la tráquea (7 % a 8 %), donde originan cuadros clínicos más agudos y graves.2
El campo pulmonar derecho es el que más se afecta (55 %), por la división casi recta del bronquio con la tráquea, con promedio de los segmentos basales del lóbulo inferior por su mayor amplitud: el campo pulmonar izquierdo se afecta en el 33 % de los casos y sólo en el 12% de estos existe afectación bilateral. Esta última localización es muy importante pues, junto con la fragmentación de los CE vegetales, es un factor de CE residual.3,4
PRESENTACIÓN DEL CASO
Paciente de 58 años de edad, con antecedentes patológicos familiares y personales de salud, de oficio carpintero, que en ocasiones abusa del hábito del alcohol. El motivo de ingreso fue una dificultad respiratoria. Se le realizaron complementarios hematológicos, endoscópicos, funcionales e imagenológicos, el último de los cuales relevó la presencia de un CE intrapulmonar izquierdo.
Examen físico positivo: En el aparato respiratorio se halló murmullo vesicular ligeramente disminuido en la base pulmonar izquierda.
Complementarios de interés: Hematocrito 0,38; eritrosedimentación, 12; glicemia, 4,8 mmol/L; coagulograma mínimo normal; electrocardiograma normal; pruebas funcionales respiratorias normales. Broncoscopia: no evidencia de cuerpo extraño endobronquial hasta los segmentos explorados (bronquios secundarios). Radiografía de tórax vistas anteroposterior y lateral: se observó la imagen de un cuerpo extraño en proyección del lóbulo inferior izquierdo, segmento inferomedial (figura 1).
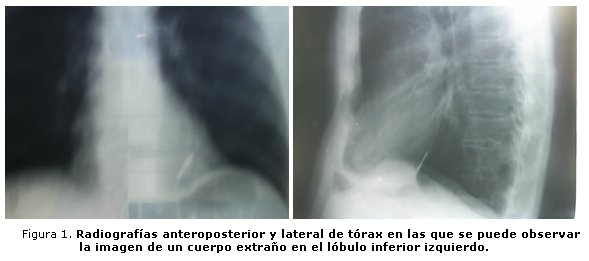
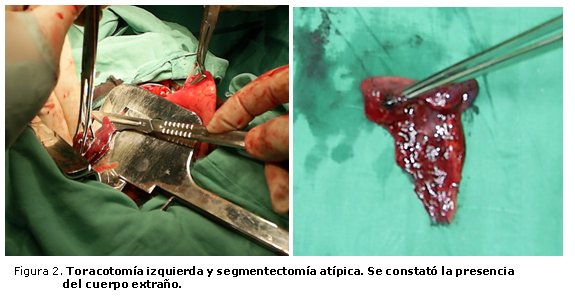
La tomografía axial computarizada de 64 cortes permitió comprobar la localización del cuerpo extraño en un bronquio secundario del lóbulo inferior izquierdo, segmento inferomedial, con marcada reacción inflamatoria periférica.Intervención quirúrgica: se realizó una toracotomía izquierda y segmentectomía atípica. Se constató la presencia del cuerpo extraño (figura 2). La evolución posoperatoria fue favorable.
DISCUSIÓN
De acuerdo con los informes de la literatura,1,5 los cuerpos extraños en pacientes menores de 4 años constituyeron el 55 % del total de los cuerpos extraños detectados en el tracto respiratorio y la edad promedio de los pacientes fue de 9 años. La aspiración de un cuerpo extraño es una afección de la niñez (87 %). En el sistema digestivo de los adultos las cifras son del 86 %.
Algunos autores informan el predominio de partículas orgánicas (alimentos 90 %) sobre los objetos inorgánicos (10 %); otros implican a los alimentos en solo el 55 % a 60 % de los cuerpos extraños accidentales4-6 y recomiendan conservar un alto grado de sospecha ante todo caso de dificultad respiratoria que se inicie abruptamente durante o después de comer.4
El espectro clínico puede consistir desde un cuadro moderado con pocos síntomas y de larga evolución, como el caso reportado, tos crónica, crup, sibilancias respiratorias, atelectasias o neumonías distales, hasta un síndrome de dificultad respiratoria, abrupto y grave, con neumotórax, atelectasia de todo un campo pulmonar, cianosis, hipoxemia y muerte. Los signos iniciales pueden ser súbitos: tos violenta, aprehensión, estridor inspiratorio, dificultad respiratoria, cianosis, cortos períodos de apnea o pérdida del conocimiento.7
El cuadro clínico posterior y las alteraciones anatómicas dependerán del tipo de cuerpo extraño (vegetal, no vegetal), localización, tamaño y grado de obstrucción. Las partículas inorgánicas, como plásticos y metales pequeños, producen poca reacción inflamatoria local; existe una rápida adaptación de la mucosa del árbol respiratorio al cuerpo extraño, y pueden persistir por períodos prolongados.1,4,8 Las partículas vegetales, por el contrario, producen una rápida reacción inflamatoria local, con fiebre, toxicidad y formación de abscesos; como tienden a fragmentarse, se dificulta su extracción y producen cuerpos extraños residuales.3,9,10
En los bronquios, el cuerpo extraño puede producir menos síntomas agudos y persistir más tiempo, producir mecanismo de válvula, obstruir el ingreso o la salida del aire, y presentarse con disnea leve, dolor torácico, neumotórax, neumonías y atelectasias distales.1,2,5,7,8,11
Si el cuerpo extraño es pequeño y no irritante, los síntomas pueden ser mínimos, con un intervalo asintomático de horas, días o meses, para luego aparecer tos crónica y aumento de secreciones. Después, con la reacción inflamatoria local, la erosión, la perforación y la infección, vendrán esputos purulentos o hemoptoicos, fiebre y bronconeumonías prolongadas o recurrentes.2,8,12
El tratamiento de elección, después de una alta sospecha clínica y radiológica, consiste en realizar laringoscopia o broncoscopia, en condiciones de máxima seguridad y con trauma mínimo. Es importante revisar inicialmente el esófago superior13 y estar siempre preparados para una traqueotomía o cricotirotomía de urgencias, por la posibilidad de que el cuerpo extraño se mueva durante el acto quirúrgico y produzca una obstrucción completa y mortal.
Cuando resulten infructuosos todos estos procedimientos, se debe recurrir al abordaje quirúrgico ya sea por toracotomía o acudir a la cirugía torácica videoasistida.14,15.
En resumen, la aspiración de un cuerpo extraño es una afección propia de la niñez. El campo pulmonar derecho es el más afectado, así como la localización bronquial. Las manifestaciones clínicas pueden ser agudas y comprometer la vida o larvadas y dificultar el diagnóstico. Los exámenes imagenológicos y broncoscópicos son esenciales para el diagnóstico de esta afección. La cirugía convencional y la videoasistida constituyen un complemento de la broncoscopia intervencionista.
REFERENCIAS BIBLIOGRÁFICAS
1. Thompson JW, Nguyen CHD, Lazar RH, Stocks RM, Schoumacher RA, Hamdan F, et al. Evaluation and management of hemoptysis in infants and children. Ann Otol Rhinol Laryngol 1996;105:516-20.
2. Coss-bu JA, Sachdeva RC, Bricker JT, Harrison GM, Jefferson LS. Hemoptysis: a 10- year retrospective study. Pediatrics 1997;100(3):E7.
3. Sheikh S, Sisson B, Senler SO, Eid N. Moderate hemoptysis of unknown etiology. Pediatr Pulmonol 1999; 27:351-5.
4. Díaz M, García C, Sánchez I. Caso clínico radiológico. Rev Chil Pediatr 1999;70:61-3.
5. Abdulmajid OA, Ebeid AM, Motaweh MM, Kleibo IS. Aspirated foreign bodies in the tracheobronchial tree: report of 250 cases. Thorax 1976;31:635-40.
6. Hilman BC, kurzeweg FT, McCook WW, Liles AE. Foreign body aspiration of a grass inflorescenses as a cause of hemoptysis. Chest 1980;78:306-9.
7. Steele NB, Hague JR. Migration of inflorescence: complication of grass head aspiration. Am J Dis Child 1980;134:704-6.
8. Black R, Johnson DG, Matlak M. Bronchoscopic removal of aspirated foreign bodies in children. J Pediatr Surg 1994;29:682-4.
9. Blazer S, Naveh Y, Friedman A. Foreign body in the airway: a review of 200 cases. Am J Dis Child 1980;134:68-71.
10. Franquet T, Giménez A, Rosón N. Aspiration disease: Findings, pitfalls, and differential diagnosis. Radiographics 2000;20:673-85.
11. Hunter T, Taljanovic M. Foreign bodies. Radiographics 2003;23:731-57.
12. Cataneo A, Reibscheid S, Ruiz J. Foreign body in the traqueobronquial tree. Clin Pediatr 1997;36:701-6.
13. Swischuk Leonard E.: Emergency radiology of the acutely ill or injured child. USA: Williams & Wilkins Co.;1979. Pp. 91-6.
14. Reed MH. Radiology of airway foreign bodies in children. J Can Assoc Radiol. 1977;28:111-5.
15. Orr OL. Protection of the airway against foreign body aspiration. J Oral Maxillofac Surg 1993;51:116.
Recibido: 16 de marzo de 2008.
Aprobado: 28 de junio de 2008.
Armando Leal Mursulí. Ramón Pintó núm. 202, Luyanó. Municipio 10 de octubre. La Habana, Cuba.
Correo electrónico: lealcirt@infomed.sld.cu














