My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Cubana de Cirugía
Print version ISSN 0034-7493On-line version ISSN 1561-2945
Rev Cubana Cir vol.49 no.4 Ciudad de la Habana Oct.-Dec. 2010
Espondilodiscitis secundaria a anestesia peridural
Spondilodiscitis secondary to peridural anesthesia
Yvei González Orlandi,I Luis Elizondo Barriel,II Reinel Junco Martín,III Jorge Rojas Manresa,IV Victor Duboy Limonta,V Federico Córdova Armengol VI
I Especialista de I Grado en Neurocirugía. Instructor. Hospital Militar Central «Dr. Carlos J. Finlay». La Habana, Cuba.
II Especialista de II Grado en Neurocirugía. Instructor. Hospital Militar Central «Dr. Carlos J. Finlay». La Habana, Cuba.
III Especialista de I Grado en Neurocirugía. Instructor. Hospital Militar Central «Dr. Carlos J. Finlay». La Habana, Cuba.
IV Especialista de I Grado en Neurocirugía. Instructor. Hospital Militar Central «Dr. Carlos J. Finlay». La Habana, Cuba.
V Especialista de I Grado en Neurocirugía. Asistente. Hospital Militar Central «Dr. Carlos J. Finlay». La Habana, Cuba.
VI Especialista de II Grado en Neurocirugía. Profesor Titular y Consultante. Hospital Militar Central «Dr. Carlos J. Finlay». La Habana, Cuba.
RESUMEN
Se presenta el caso de un paciente con espondilodiscitis secundaria al uso de anestesia peridural lumbar para la resección transuretral de una hiperplasia fibroadenomatosa de la próstata. El cuadro clínico estuvo determinado por lumbalgia aguda con incremento progresivo que llevó al confinamiento en cama del paciente. En el examen físico del sistema osteomioarticular predominó la contractura paravertebral lumbar, así como en la palpación de esta región. En el examen neurológico no se encontraron alteraciones. La tomografía axial computarizada multicorte, así como la gammagrafía ósea de columna lumbar, confirmaron el diagnóstico. Se indicó tratamiento médico basado en los síntomas, antibioticoterapia combinada y ortesis externa. La recuperación total del paciente ocurrió a los 6 meses del inicio de la enfermedad.
Palabras clave: Espondilodiscitis, discitis, espondilodiscitis, anestesia epidural.
ABSTRACT
This is the case of a patient presenting with spondilodiscitis secondary to use of lumbar peridural anesthesia for transurethral resection of a prostatic fibroadenoma hyperplasia The clinical picture was determined by a acute lumbar pain with a progressive increase leading to put to bed the patient. In physical examination of osteomyoarticular system there was predominance of lumbar paravertebral contracture, as well as in palpation of this region. In neurological examination there weren't alterations. The multi-scan computed axial tomography and the spine column bone scintigraphy confirmed the diagnosis. Medical treatment was prescribed based on symptoms, combined antibiotic drug therapy and external orthesis. The total recovery of patient occurred at 6 months from the onset of disease.
Key words: Spondilodiscitis, discitis, epidural anesthesia.
INTRODUCCIÓN
La espondilodiscitis consiste en la inflamación del disco intervertebral y constituye una afección poco frecuente.1 La etiología de esta entidad suele ser variada.2
El suplemento vascular de la vértebra en niños y adultos jóvenes contiene abundantes anastomosis de arterias intraóseas; por esta razón un germen (bacterias) por vía hemática (foco embolígeno) puede originar infartos pequeños de las metáfisis y producir una sepsis local que sería de difícil reconocimiento y defensa por parte del sistema inmunológico.2
En el niño mayor de 7 años de edad, sin embargo, la irrigación sanguínea vertebral comienza a involucionar. La oclusión por un émbolo séptico podría originar un gran infarto de la metáfisis y cualquier infección concomitante escaparía al sistema inmunológico. Algunos autores plantean que esta entidad inicia en el centro del disco y posteriormente de traslada a la periferia.3,4 El difícil diagnóstico, así como el no establecimiento de las causas precisas, se debe a que la mayoría de los pacientes afectados no han tenido biopsia y cultivo del disco afectado.5
La relación de esta afección con el trauma espinal se plantea pudiera estar en relación con el incremento de la fosfolipasa A2 discal, una potente estimuladora del proceso inflamatorio local que llevaría a la discitis inflamatoria aséptica (estéril).6 La discitis posquirúrgica suele aparecer de forma tardía (después del primer mes de la cirugía),7 entre el 0,1 y el 4 % de la cirugía discal lumbar y frecuentemente relacionado con el espacio L4-L5.8 Se plantea que este tipo de afección está relacionada con el daño mecánico al cuerpo vertebral, la subsiguiente necrosis aséptica de esta estructura, por contaminación bacteriana del espacio discal o como resultado de un proceso autoinmunitario local.9
La discitis posoperatoria puede dividirse en dos grupos: discitis bacteriana y discitis aséptica (química), teniendo en cuenta los resultados de la biopsia percutánea del espacio discal (histología y cultivo), y las concentraciones sanguíneas de proteína C reactiva y fibrina.9
Las discitis posquirúrgicas bacterianas están caracterizadas por incremento de células linfoplasmáticas y granulares con un germen histológico determinado y altos niveles séricos de proteína C reactiva y fibrina.9 Las discitis posquirúrgicas químicas o asépticas solo presentan ligeros cambios fibróticos histológicos y los niveles séricos de proteína C reactiva y fibrina resultan normales.10 Las secundarias a punción lumbar y a bloqueos perimedulares son raras.11
Para el diagnóstico, al paciente con dolor lumbar se le debe atender con un programa preestablecido, lógico y razonado, para evitar que su problema pase a constituirse en algo crónico y rebelde al tratamiento. Para lograrlo se deberá contar con:
- Diagnóstico exacto y preciso de la lesión.
- Conocimiento de la naturaleza, sitio y lugar de la lesión.
- Evaluación de fases de disfunción.
- Conocimiento de los antecedentes de la lesión.
- Entendimiento de la patología y patomecánica.
Los pacientes deberán ser evaluados en los aspectos físicos, social, emocional, etc., y se les deben realizar diferentes cuestionarios y exploraciones.
En la exploración física deberán tenerse en cuenta todos los elementos que originan dolor y por lo tanto tratar de ser muy precisos en localizar el sitio. Para esto ayudan la inspección, palpación y percusión. Se evaluarán de manera muy precisa los arcos de movilidad, la fuerza motora, funcionalidad sensitiva, reflejos osteotendinosos y pruebas de neurotensión superior e inferior como son Lasegue, Bragard, Neri, Milgram, etc. Así también pruebas para evaluar la región sacroilíaca como la de Patrick, Gaenslen, Ericksen y otras.12,13
Los estudios de gabinete deberán ser iniciados con placas simples en proyecciones anteroposterior y lateral de la columna lumbosacra con foco en L5, con el paciente de pie y descalzo. A continuación se podrán solicitar radiografías dinámicas, melografías, tomografía lineal, tomografía computada multicorte y resonancia magnética; de ser necesario, gammagrafía ósea.
En lo que respecta a los estudios de laboratorio, deberán ser solicitados de manera razonada y de acuerdo con la posible causa del dolor lumbar, especialmente eritrosedimentación y proteína C reactiva. Otro estudio es la electromiografía, destinada a determinar el grado de lesión nerviosa y poder hacer un pronóstico en cuanto al grado de recuperación esperado.14
El tratamiento se deberá individualizar en cada paciente, tomando en cuenta si el padecimiento es agudo o crónico y de ser posible determinar el origen y grado de la lesión. En la fase aguda se deberán indicar reposo, antiinflamatorios, analgésicos y relajantes musculares y dependiendo de la causa, se indicarán otras medidas. Dentro del tratamiento medicamentoso está documentado el uso de ácido acetilsalicílico, paracetamol, piroxicam, diclofenaco y otros fármacos,14 así como relajantes musculares del tipo diazepam y algunos antidepresivos recomendados por algunos autores, aunque existen otros que los rechazan por lo que su uso deberá estar sujeto a la experiencia y criterio propios.
El uso de soportes y corsé en algunos pacientes darán resultados altamente satisfactorios, así como el de implementos para las diferentes posiciones y actividades laborales, escolares o recreativas.15 Como un punto importante dentro del tratamiento conservador se encuentra el programa de educación para la columna, cuyo objetivo es que el paciente se ayude a sí mismo. Este programa deberá contar con ejercicios de piso, de natación, aeróbicos (bicicleta, caminata, bajo impacto), de relajación y un programa de posturas.
Otras alternativas de tratamiento del dolor lumbar son el ultrasonido, las corrientes interferenciales y estimulación nerviosa eléctrica transcutánea (TENS). La acupuntura y la mesoterapia, cuando son realizadas por expertos, darán resultados alentadores.15
El tratamiento quirúrgico estará indicado en pacientes con compresión nerviosa, con síntomas rebeldes al tratamiento conservador, o que presenten alteraciones sensitivas o motoras progresivas. El objetivo consistirá en descomprimir el tejido neural y mantener estable la columna vertebral.16 Existen en la actualidad procedimientos quirúrgicos de invasión mínima, como la aplicación de quimopapaína por vía percutánea, la disquectomía percutánea manual o automatizada, la disquectomía laparoscópica y la aplicación de esteroides intradiscales por vía percutánea. Cada una de ellas puede ayudar a solucionar cierto tipo de problemas.
La remisión de estos pacientes a las Clínicas del Dolor también puede resultar útil y necesario; se sabe que el dolor lumbar puede pasar de ser una patología aguda a una crónica. Puede convertirse en una enfermedad de difícil tratamiento, rebelde a muchas de las indicaciones médicas, con lo cual puede afectar de forma importante al individuo en su esfera biosicosocial. Por ello la implementación de clínicas especializadas en el tratamiento del dolor deberá ser una prioridad, pues en ellas trabajan todos los especialistas involucrados en el tratamiento de esta afección. De esta forma se puede dar la mejor de las atenciones a los miles de pacientes que padecen dolor lumbar.17
PRESENTACIÓN DEL CASO
Paciente de 63 años de edad que, después de una resección transuretral de la próstata por hiperplasia fibroadenomatosa (con anestesia espinal peridural lumbar), comienza a presentar lumbalgia, en ocasiones irradiada a ambos glúteos, malestar general y febrículas. Al examen del sistema osteomioarticular se evidenció contractura paravertebral lumbar, dolor a la palpación de la musculatura paravertebral lumbosacra y de apófisis espinosa L4 y L5.
Las maniobras de estiramiento del ciático resultaron negativas. El dolor se exacerbaba con el más mínimo esfuerzo e impedía la deambulación y mejoraba con el reposo. Al examen neurológico no se encontraron alteraciones.
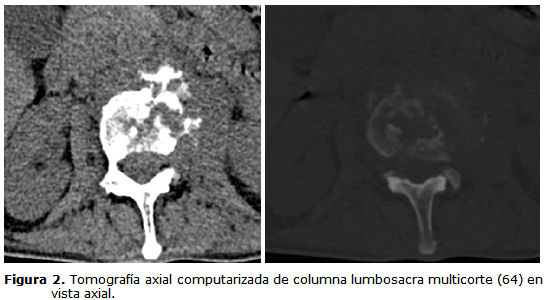
En los complementarios realizados, la hemoquímica evidenció eritrosedimentación acelerada y ligera leucocitosis. Las radiografías simples de columna lumbosacra mostraron rectificación marcada de la lordosis y disminución del espacio L3-L4. La tomografía axial computarizada (TAC) de columna lumbosacra presentó signos de espondilodiscitis a nivel del espacio L3-L4 (figuras 1 y 2).
La gammagrafía ósea confirmó el diagnóstico. Se impuso tratamiento sintomático basado en analgésicos, antiinflamatorios no esteroideos y relajantes musculares, además de corsés de Taylor y antibioticoterapia (ceftriaxona 1g ev c/8h y vancomicina 1g + 200 mL de SSF al 0,9 % ev/día durante 2 h).
A las 4 semanas fue dado de alta, y se mantuvo el tratamiento sintomático con la ortesis externa por 8 semanas. Posteriormente, después de cumplidos los 3 meses, se realizó tratamiento fisioterapéutico y rehabilitador hasta la total recuperación del paciente a los 6 meses de iniciado el tratamiento.
DISCUSIÓN
La espondilodiscitis es una complicación de la anestesia espinal, de frecuencia variable, que se relaciona particularmente con la cateterización de el espacio epidural. Se reconocen 3 grupos de factores predisponentes: a) presencia de compromiso inmunitario (diabetes mellitus, alcoholismo, tratamiento esteroideo, etc.); b) disrupción de las estructuras anatómicas vertebrales (punciones múltiples, traumatismos) y c) presencia de una fuente de infección.11
El abordaje subaracnoideo se asocia raramente con esta complicación y más a menudo es origen de meningitis. La interpretación de esta complicación como una mala praxis motivaría que no se publicara el caso y, además, el tiempo que a menudo transcurre hasta el diagnóstico ocasiona que no se consulte a los anestesiólogos y éstos queden ajenos al problema. La mayoría de los casos reportados en la literatura consultada están en relación con la resección transuretral (RTU) de la próstata.12
Aunque no es posible confirmar la inocuidad de la punción en este paciente, la limpieza y sencillez de la técnica, a nuestro criterio, hacen improbable su implicación.
La mortalidad de esta patología ha descendido a lo largo del siglo XX, y ha pasado del 34 % entre 1954-1960 al 15 % entre 1991-1997. Factores fundamentales para reducir tanto la mortalidad, como la incidencia y gravedad de las secuelas, han sido la sospecha y diagnóstico precoces.13,14
En conclusión, ante un cuadro de dolor vertebral con fiebre que no mejora se debe considerar la existencia de un absceso epidural o de una espondilitis infecciosa. Es aún más conveniente si se realizó una punción espinal en los días previos, aunque la implicación pueda resultar dudosa. Igualmente debe sospecharse en pacientes con antecedentes de infección pélvica, aunque no proceda del tracto urinario ni haya síntomas de sepsis, ya que puede ocurrir una diseminación a través del sistema venoso de Batson. Ante esta sospecha es imprescindible solicitar una resonancia magnética a la mayor brevedad, sin esperar a que aparezcan signos neurológicos de ocupación de espacio, con el fin de reducir el riesgo de mortalidad y las posibles secuelas permanentes.
A pesar de ser la espondilodiscitis una entidad poco frecuente, en cualquiera de sus formas, resulta uno de los principales pensamientos diagnósticos en pacientes con cuadro clínico sugestivo y el antecedente de algún procedimiento agresivo en la columna vertebral.
REFERENCIAS BIBLIOGRÁFICAS
1. Browder J, Meyers R. Pyogenic infections of the spinal epidural space: A consideration of the anatomic and physiologic pathology. Surgery. 1941;10:296.
2. Cushing A H. Diskitis in children. Clin Infect Dis. 1993;17:1.
3. Krogstad P, Smith A. Musculoskeletal infections. Osteomyelitis and septic arthritis. Textbook of Ped Infect Dis. 4 ed. USA: W.B. Saunders Company; 1998. Pp.691-2.
4. Nelson JD. Disk space infection. Nelson Textbook of Pediatrics. USA: W.B. Saunders Company; 2000. Pp. 2088-9.
5. Hoffer FA, Strand RD, Gebhandt MC. Percutaneous biopsy of pyogenic infection of the spine in children. J Pediatr Orthop. 1988;8:442-4.
6. Brown R, Hussain M, McHugh K. Discitis in young children. J Bone Joint Surg Br. 2001;83:106-11.
7. Sinnathamby Lim S, Noordeen HW. Refusal to walk in an afebrile well toddler. Postgrad Med J. 2002;78:568-70.
8. Wiley AM, Trueta J. The vascular anatomy of the spine and its relationship to pyogenic vertebral osteomyelitis. J Bone Joint Surg (Br). 1959;41B:796-809.
9. Whelan MA, Schonfeld S, Post JD. Computed tomography of nontuberculous spinal infection. J Comput Assist Tomogr. 1985;9:280-87.
10. Grieve G. Common vertebral joint problems. London: Churchill Livingstone; 1981. Pp. 20-3.
11. Nolla Solle J, Mateo Soria L, Rozadilla A, Mora Salvador J, Valverde J, Roig D. Role of Technetium 99 diphosphonate and Gallium 67 citrate bone scanning in the early diagnosis of infectious spondylodiscitis. A comparative study. Ann Rheum Dis. 1992;51:665-8.
12. Malinovsky JM, Péreon Y, Bouchot O, Pinaud M. Spondylodiscite aprés rachianestésie por résection transurétrale. 2002;21(10):807-11.
13. Phillips JM, Stedeford JC, Hartsilver E, Roberts C. Epidural abscess complicating insertion of epidural catheters. Br J Anaesth. 2002;89(5):778-82.
14. Moen V, Dahlgren N, Irestedt L. Severe neurological complications after central neuraxial blockades in Sweden 1990-1999. Anesthesiology. 2004;101(4):950-9.
15. Gosavi C, Bland D, Poddar R, Horst C. Epidural abscess complicating insertion of epidural catheters. Br J Anaesth. 2004;92(2):294-5.
16. Osenbach RK, Hitchan PW, Menezes AH. Diagnosis and management of pyogenic vertebral osteomyelitis in adults. Surg Neurol. 2002;33:266-75.
17. Youmans JR, MD, Becker DP, MD, Dunsker SB, MD, Friedman WA, MD. Neurological Surgery. Vol. V, Part X: Infections. Chapter 152: Infection of the spinal cord. Philadelphia: Saunders; 1997.
Recibido: 16 de junio de 2009.
Aprobado: 23 de septiembre de 2009.
Yvei González Orlandi. Hospital Militar Central «Dr. Carlos J. Finlay». Avenida 31, núm. 114, Marianao. La Habana, Cuba.
Correo electrónico: iveyglez@infomed.sld.cu