Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Cirugía
versão impressa ISSN 0034-7493versão On-line ISSN 1561-2945
Rev Cubana Cir vol.56 no.1 Ciudad de la Habana jan.-mar. 2017
ARTÍCULO ORIGINAL
Prevalencia de infección anal por el virus del papiloma humano en el Hospital "Comandante Manuel Fajardo"
Prevalence of HPV anal infection at Comandante Manuel Fajardo Hospital
Francisco Fidel Llorente Llano, Charles Rengifo González
Hospital "Comandante Manuel Fajardo". La Habana, Cuba.
RESUMEN
Introducción: la infección anal por el virus del papiloma humano, se ha convertido en una entidad muy frecuente y se ha demostrado su relación con el cáncer anal.
Objetivo: estimar la prevalencia del virus del papiloma humano en pacientes atendidos en el servicio de coloproctología del Hospital "Comandante Manuel Fajardo".
Métodos: se realizó estudio observacional descriptivo y transversal en 102 pacientes sin patologías agudas anorrectales que dieron su consentimiento. El estudio se realizó desde enero de 2010 hasta diciembre 2013. Se aplicó entrevista a los pacientes, recogida de datos de historia clínica, examen físico anogenital y examen citológico anal. Las variables de estudio fueron: edad, color de la piel, estado civil, nivel escolar y factores de riesgo.
Resultados: de 102 citologías realizadas, 29, (25,66 %) fueron positivas a la infección anal por el virus del papiloma humano. La prevalencia de citologías positivas a la infección anal por el virus del papiloma humano según variables fue: sexo femenino: 57 (55,80 %); edades entre 18 y 40 años; mestizos (35 %); divorciados (55,55 %); pacientes con nivel primario; portadores al VIH (73,07 %).
Conclusiones: la citología anal constituyó un procedimiento factible para la detección de la incidencia por la infección anal por el virus del papiloma humano y los factores de riesgo son similares a los encontrados en otras regiones y publicaciones.
Palabras clave: virus del papiloma humano; coilocitos; infección anal por el virus del papiloma humano.
ABSTRACT
Introduction: Human papillomavirus anal infection has become a very common entity and been proved its relationship with anal cancer.
Objective: To estimate the prevalence of HPV in patients treated by the coloproctology service at Manuel Fajardo Hospital.
Methods: A observational, descriptive and cross-sectional study with 102 patients without any acute anorectal pathologies, and who gave their informed consent. The studied was conducted from January 2010 to December 2013. The patients were interviewed, clinical record data were gathered, anal-genital physical examination and anal-cytological examination were performed. The study variables were age, skin color, marital status, educational level and risk factors.
Results: Out of 102 smear tests performed, 29 (25.66 %) were Human papillomavirus anal infection-positive. The prevalence of Human papillomavirus anal infection-positive smears according to variables were: female sex (57, 55.80%), aged 18-40; mestizos (35%); divorced (55.55 %); primary education patients; HIV-carriers (73.07 %).
Conclusions: Anal cytology was an effective procedure for detecting the incidence of HPVAI, and the risk factors are similar to those found in other regions and publications.
Key words: human papilloma virus; koilocytes; human papilloma virus anal infection.
INTRODUCCIÓN
La infección por el virus del papiloma humano (VPH) se ha incrementado en las últimas décadas. Se han determinado factores de riesgo para contraer la enfermedad. La relación sexual anogenital e s uno de los principales; sobre todo, en personas seropositivas al virus de la Inmunodeficiencia Humana (VIH).1
La manifestación clásica de la infección por VPH en la célula es el coilocito. Esta célula también ha sido llamada "célula en balón". El coilocito es una célula epitelial escamosa, comúnmente superficial e intermedia, aunque también puede verse en células parabasales y metaplásicas. La célula presenta cambios típicos tanto en su núcleo como en su citoplasma, pierde los bordes angulados usuales de la célula escamosa superficial y su forma tiende a ser redondeada y ovoide. En el citoplasma se muestra una condensación periférica que le da un aspecto en "asa de alambre", es opaco, denso y de apariencia cérea, anfofílico, acidofílico o de color rojo/naranja brillante. También, se observa una gran cavidad o halo con un margen muy bien definido, de forma oval o ligeramente festoneado. El núcleo de la célula se localiza de manera excéntrica; esto lo convierte en un halo paranuclear, no perinuclear. En ocasiones puede encontrarse material fagocitado dentro del espacio coilocítico.
La región anal (conducto anorrectal y margen anal) es una de las zonas en que se muestra similar a lo que sucede en el cuello uterino.2 Sin embargo, la prevalencia e infección de esta área sigue siendo controversial. Esto se debe al difícil manejo diagnóstico y terapéutico por los conocidos prejuicios y tabúes en la población; sobre todo porque la infección está "fundamentalmente" vinculada a las relaciones sexuales con penetración anal. En muchas ocasiones la infección es subclínica o se mantiene latente por mucho tiempo y presenta características algo diferentes de lo visto en otras localizaciones.3
En nuestro medio no se conocen trabajos que reflejen la prevalencia de la infección anal por el virus del papiloma humano (IAVPH), mientras tanto se percibe un ligero incremento en los últimos tiempos del cáncer anal. Según el Registro Nacional del Cáncer en el 2003 se reportaron 64 cánceres anales y se ha mantenido un aumento paulatino anual y en el 2006 se reportaron 74.4
Cohen, Aarón en su editorial de 2010, ya planteaba que según la Organización Mundial de la Salud la incidencia mundial anual de infección por VPH sin anormalidades detectables es de 30 millones de mujeres con verrugas genitales, 30 millones de mujeres con lesiones intraepiteliales cervicales de bajo grado, 10 millones padecerán neoplasias cervicales precancerosas de alto grado y casi medio millón sufrirán cáncer cervical invasor. El riesgo de por vida para hombres y mujeres sexualmente activos de adquirir la infección por el VPH es del 50 %.5
En su trabajo para optar por el título de Máster en Enfermedades Infecciosas en el 2008, la doctora Anarella Rodríguez Quintana, informa que de los casos con lesiones producidas por la infección del virus del papiloma humano, el 10 % de su muestra se correspondió con la región anal.6
Sí está demostrado que el VPH es el precursor del cáncer en la región anal y es conocido el aumento estadístico de su morbilidad a nivel mundial, es necesario conocer cuál es su prevalencia y comportamiento en nuestro medio.7 El objetivo de este estudio fue determinar la prevalencia de la IAVPH desde el año 2010 hasta el año 2013 en el servicio de coloproctología del Hospital "Comandante Manuel Fajardo".
MÉTODOS
Se realizó un estudio observacional descriptivo y transversal en pacientes atendidos en el servicio de coloproctología del Hospital "Manuel Fajardo", desde enero de 2010 hasta diciembre 2013. El universo estuvo constituido por la totalidad de los pacientes que acudieron a la consulta y la muestra, fueron aquellos que no poseían patologías agudas anorrectales y que, además, dieron su consentimiento para participar en el estudio.
Se realizó entrevista a los pacientes de la muestra y se escribieron en la historia clínica y en la planilla de recogida de datos, donde se recolectó la información necesaria para cumplimentar el estudio. Así como, se realizó examen físico anogenital y examen citológico anal a todos los pacientes para establecer la presencia del virus del papiloma humano en la región anal.
Las variables de estudio fueron: edad, color de la piel, estado civil, nivel escolar y factores de riesgo. Se estimó la prevalencia de la infección por el virus del papiloma humano a través de la positividad de las citologías, por la presencia de coilocitos. El procesamiento de la información se realizó a través del paquete estadístico Microsoft Excel, fue resumida en números absolutos y porcentajes.
RESULTADOS
Del total de pacientes involucrados en el estudio, a 29 de ellos (25,66 %) se les diagnosticó virus del papiloma humano por mostrar coilocitosis. Este resultado demuestra que esta infección es bastante frecuente, aunque no se muestren manifestaciones morfológicas de ella. Hubo 10 citologías (9,74 %) consideradas no disponibles porque no fue útil la muestra para diagnóstico, o bien porque no se pudieron obtener los datos necesarios para dar respuesta a las variables de este estudio (tabla 1).
Los resultados de las citologías positivas, atendiendo a las variables seleccionadas se muestra en la tabla 2.
- Sexo: el índice de citologías positivas a la IAVPH entre ambos sexos, tuvo un ligero predominio en el sexo femenino, 57 (55,8 %) mientras que en el sexo masculino fueron 46 (44,11 %).
- Edad: las citologías positivas fueron más numerosas en los grupos de edades que se corresponden con los de mayor actividad sexual, de 18 a 40 años.
- Color de la piel: los resultados indican una ligera prevalencia de la IAVPH en los pacientes con color de la piel mestizo (35 %) pero no es un dato estadístico muy significativo al compararlo con la negra y blanca, 33,33 % y 25,71 %, respectivamente.
- Estado conyugal o civil: las personas divorciadas de este estudio tienen el mayor índice de infección por virus de papiloma humano en la región anal (55,55 %).
- Escolaridad: las citologías positivas en mayor frecuencia se correspondió con los pacientes que solo habían alcanzado la enseñanza primaria, seguido de la media general y de la universitaria.
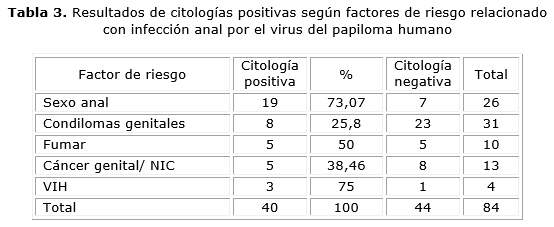
La tabla 3 describe los resultados encontrados en nuestra serie entre los factores de riesgo y la IAVPH.
Debemos destacar que todos los pacientes que poseían una citología anal positiva, todos presentaban algún factor de riesgo para esta infección y nueve de ellos tenían más de un factor de riesgo para la IAVPH, cuatro presentaban hasta tres factores de riesgo de los señalados y otros dos presentaron dos factores de riesgo, no sucedió lo mismo con los que tenían una citología negativa.
DISCUSIÓN
Los papilomavirus han sido aislados en al menos 24 especies de animales incluyendo aves, reptiles y mamíferos y en algunas de estas especies se ha asociado a cáncer invasivo como el del ano. La IAVPH es frecuente, aunque no se muestren manifestaciones morfológicas de la misma porque a veces puede mantenerse, por mucho tiempo asintomática o subclínica en la población afectada.
De los pacientes involucrados en la investigación, 29 de ellos fueron diagnosticados con IAVPH, hubo un ligero predominio del sexo femenino, aunque conocemos que, en la población cubana, las mujeres son mayoría.8,9
Los grupos de edades más afectados fueron los menores de 50 años, grupo hetáreo que se con mayor actividad sexual, semejante a lo descrito en trabajos de la esfera internacional.3,10 Con citología positiva según color de la piel, fueron de la piel blanca, 18, negra 4 y mestizo 7. Teniendo en cuenta los resultados por el color de la piel, la muestra en general se corresponde proporcionalmente con el color de la piel de la población cubana, siendo según el último censo de población del 2012, blancos 64,1 %, mestizos 26,6 % y negros 9,3 %. Los resultados indican una ligera prevalencia de la IAVPH en los pacientes mestizos (7,35 %) pero no es un dato estadístico muy significativo al compararlo con la negra y blanca.11 Los solteros y divorciados fueron los de mayor porcentaje de afectación, con (30,6 %) y (55,5 %) citologías positivas respectivamente, si consideramos que son personas que no tienen en muchas ocasiones parejas estables, en ello se hace referencia por otros estudios que el tener contacto sexual con diferentes parejas puede predisponer a esta enfermedad, como ocurre en otras infecciones consideradas de transmisión sexual. En nuestro estudio, este grupo poblacional también está relacionado con las personas que tienen edades comprendidas en las de mayor actividad sexual, también reportado en publicaciones similares.12-14
Según el nivel de escolaridad predominó el que incluía el nivel primario seguido del medio general y universitario, estos dos últimos se corresponden de forma general con los altos niveles educacionales de nuestra población, aunque además podría esperarse una mayor percepción de cómo contraer infecciones de transmisión sexual, el conocimiento de los factores de riesgo para adquirirla y su prevención. En una investigación realizada en Puerto Rico el mayor número de pacientes con IAVPH se correspondía con la enseñanza superior (67 %) seguido de la media (63 %).15
Los resultados finales de la investigación son similares a los obtenidos en investigaciones realizadas en otros países. En España se demostró el ADN viral en 32 % de la población urbana y en 12 % de la rural. En la deFox en Inglaterra se refiere un 26 % de positividad.16,17
A nivel mundial se estima la existencia de 630 millones de individuos infectados y de 190 millones con enfermedad clínica.
Epidemiológicamente en estudios efectuados en Estados Unidos de América muestran que 75 % de la población entre los 15 y 50 años está infectada, 60 % con demostración serológica, 10 % con infección persistente (detección de DNA), con signos citológicos 4 % y 1 % con lesiones clínicas.8,18
Medios de detección considerados de mayor especificidad, expresan cifras de prevalencia algo más elevadas, como también ocurre en la publicación de Alessandra Pierangeli y otros,19 donde 28,3 % de los incluidos, eran positivos a la IAVPH. En poblaciones que presentan hábitos o conductas de riesgo, estos índices suelen ser mucho mayores.13,20
Están bien determinados los factores de riesgo para la infección anal por el virus del papiloma humano: como son: ser positivo a la infección por VIH, fumador, trasplantado de órgano sólido, relaciones sexuales con penetración anal, antecedentes de condilomas o verrugas genitales, cáncer genital o sus lesiones precursoras en la mujer.21-24
Nancy A y otros, concluyó que 80 % de sus pacientes que eran portadores del VIH, resultaron positivos a la IAVPH los que eran seronegativos al VIH tuvieron un 50 % de positividad a la IAVPH. En la serie de González Solís y otros, los que tenían una IAVPH, resultaron positivos al VIH.12,25
De los 29 pacientes estudiados en esta investigación, que poseían una citología positiva, todos presentaban algún factor de riesgo para esta infección, y nueve de ellos tenían más de un factor de riesgo para la IAVPH, cuatro presentaban hasta tres factores de riesgo de los señalados y otros dos presentaron dos factores de riesgo, no sucedió lo mismo con los que tenían una citología negativa.
Muchos trabajos muestran el hábito de fumar como un factor de riesgo que se presenta con frecuencia en esta infección, así como la presencia de verrugas genitales y el sexo anal con penetración, es el caso del trabajo de Guler T. et al.,27 citando hasta un 50 % para el primero y 37,7 % y 16 %, para el segundo y tercero respectivamente; hay una coincidencia en los resultados de este estudio en cuánto al hábito de fumar pero no coincide con los otros factores de riesgo de nuestro informe.
Colón López y otros, dan una cifra de hasta 57,9 % de fumadores en sus pacientes con citología positiva y de 84,4 que tenían relaciones sexuales anales, 68,75 % eran seropositivos al virus de la inmunodeficiencia humana. Este último se presentó en nuestra serie, en un 75 % de los portadores del VIH tenían una citología positiva a la IAVPH.15
Kaderli R, Schnüriger B, Brügger LE, en su publicación: "The impact of smoking on HPV infection and the development of anogenital warts", concluyeron que hay una fuerte asociación entre fumar y la IAVPH.27
Otro factor de riesgo que se plantea es la inmunosupresión en pacientes trasplantados de órganos sólidos. En el trabajo de Sebastián Roka, y otros, titulado "Prevalence of anal HPV infection in solid-organ transplant patients prior to immunosuppression", 14 de 60 pacientes tenían una IAVPH (23,3 %). En nuestra estadística no se tuvo ningún paciente con esta condición. 28
La cuarta parte de las citologías anales realizadas tenían presencia de coilocitos, por lo que se infiere que este 25,66 % era positivo a la IAVPH. Esta tuvo ligero predominio para el sexo femenino y los grupos de edades que presentaron mayor número de citologías positivas se correspondieron con los de mayor actividad sexual; de la misma manera la distribución de la infección según el color de la piel tuvo moderada prevalencia en los mestizos; el estado conyugal que prevaleció fue el divorciado, seguido del soltero y la mayor representatividad de las citologías positivas estuvo entre la población con menor escolaridad. Los factores de riesgo que mayormente se presentaron fue la infección por el VIH, seguido del sexo con penetración anal y el hábito de fumar. La citología anal constituyó un procedimiento factible para la detección de la incidencia por la IAVPH y los factores de riesgo son similares a los encontrados en otras regiones y publicaciones.
Conflicto de intereses
Los autores no declaran tener conflictos de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Cotter M, Sheahan K. The pathology of anal dysplasia, Mini-symposium: pathology of the lower gastrointestinal tract. Diagnostic Histopathology. 2013;19:11-4.
2. Yang EJ. Microanatomy of the cervical and anorectal squamocolumnar junctions: a proposed model for anatomical differences in HPV-related cancer risk. Modern Pathology. 2015;28:994-1000.
3. Palefsky JM, Rubin M. La epidemiología del virus del papiloma humano anal y de la neoplasia relacionada. Obstet Gynecol Clin N Am. 2009;36:187-200.
4. Anuario estadístico de Salud. DNE/MINSAP: La Habana, Cuba; 2010.
5. Cohen A. Editorial: Vacuna contra el virus de papiloma humano. Revista de la Facultad de Medicina Venezuela. 2007;30(2):107-8.
6. Rodríguez Quintana A. Comportamiento de la infección por el virus del papiloma humano. Municipio Plaza de la Revolución. Enero-Junio 2007. Trabajo para optar por el Título de Máster en "Enfermedades Infecciosas". Biblioteca: Hospital Universitario Clínico Quirúrgico "Comandante Manuel Fajardo". La Habana; 2008.
7. Serra F, Naves A. Cáncer anal: lesiones precursoras y cáncer temprano. consideraciones sobre terminología, diagnóstico y terapéutica. Rev Méd. Rosario. 2014;80:21-32.
8. Vargas-Hernández VM. Virus del papiloma humano. Aspectos epidemiológicos, carcinogenéticos, diagnósticos y terapéuticos. Ginecol. Obstet. Méx. 1996;64(9):411-7.
9. ONE. Oficina nacional de estadísticas e información. República de Cuba. Censo 2012. [citado enero 2014]. Disponible en: http://www.one.cu/
10. Varnai AD. HPV in anal squamous cell carcinoma and anal intraepithelial neoplasia (AIN) Impact of HPV analysis of anal lesions on diagnosis and prognosis. Int J Colorectal Dis. 2006; 21: 135-142.
11. ONE. Oficina nacional de estadísticas e información. República de Cuba. Censo 2012. [citado enero 2014]. Disponible en: http://www.one.cu/publicaciones/cepde/cpv2012/20140428informenacional/24_piramnides_cuba.pdf
12. González Solís E. Genotipificación del virus del papiloma humano en hombres con condilomas acuminados del Centro Dermatológico Dr. Pascua. Dermatol Rev Mex. 2014;58:10-7.
13. Charua Guindic L. La neoplasia intraepitelial anal y la infección por el virus del papiloma humano en pacientes anorreceptivos. Rev Gastroenterol Mex. 2009;74(3):195-201.
14. Norton A. Es común en los heterosexuales la infección anal con VPH, Journal of Infectious Diseases. 2010;5.
15. Colón Lopez V, Ortiz AP, Del Toro Mejías L, Clatts MC, Palefsky JM. Epidemiology of Anal HPV Infection in High-Risk Men Attending a Sexually Transmitted Infection Clinic in Puerto Rico. 2014;9(1):1-7.
16. Protocolos SEGO: Infección por el virus del papiloma humano (VPH). Formas de expresión. Progresos de Obstetricia y Ginecología. 2001;44(07):297-9.
17. Fox PA. Anal cytology and HPV typing in the detection of AIN. Sex Transm Infect. 2005;81:142-6.
18. Vázquez F. Actualización en infecciones de transmisión sexual: epidemiología, diagnóstico y tratamiento. Enferm Infecc Microbiol Clin. 2004;22(7):392-411.
19. Pierangeli A. HPV anal infection in women attending a proctology clinic. Journal of Infection. 2012;65:255-61.
20. Leszczyszyn J. Anal Warts (Condylomata Acuminata). Adv Clin Exp Med. 2014;23(2):307-11.
21. Palefsky J. El VPH y el cáncer de ano. HPV Today. 2010;21:8-10.
22. Viciana Fernández P. Valor de la citología de canal anal, PCR VPH-AR, y CINtec Plus para el despistaje de lesiones displásicas anales de alto grado en población de HSH-VIH+. Enferm Infecc Microbiol Clin. 2014;32(Espec Cong 2):1-9.
23. Darragh TM. Enfermedad Precursora Anal y VPH. [Archivos Médicos de Actualización en Tracto Genital Inferior]. 2010[citado enero 2014];20-21. Disponible en: http://cancer.ucsf.edu/people/darragh_teresa.php
24. Glynne-Jones R. Anal cancer: ESMO-ESSO-ESTRO clinical practice guidelines for diagnosis, treatment and follow-up. EJSO 40. 2014:1165-76.
25. Hessol NA. Anal intraepithelial neoplasia in a multisite study of HIV-infected and high-risk HIV-uninfected women. AIDS. 2009 January 2;23(1):59-70.
26. Guler T. Coexisting anal human papilloma virus infection in heterosexual women with cervical HPV infection. Arch Gynecol Obstet. 2013;288:667-72.
27. Kaderli R, Schnüriger B, Brügger LE. The impact of smoking on HPV infection and the development of anogenital warts. Int J Colorectal Dis. 2014;29:899-908.
28. Roka S. Prevalence of anal HPV infection in solid-organ transplant patients prior to immunosuppression. Transplant International. 2004;17(7):366-9.
Recibido: 10 de septiembre de 2016.
Aprobado: 12 de octubre de 2016.
Francisco Fidel Llorente Llano. Hospital Universitario Clínico Quirúrgico "Comandante Manuel Fajardo". La Habana, Cuba.
Correo electrónico: francisco.llorente@infomed.sld.cu