Introducción
La obesidad es un grave problema de salud a nivel mundial, que afecta alrededor de 300 millones de personas, y representa una carga económica para los sistemas de atención médica.1,2 Según el informe de la Organización Mundial de la Salud (OMS) publicado en febrero de 2018, las tasas de obesidad se han triplicado desde 1975 y tienden a duplicarse cada 5 a 10 años.3 Cuba no es una excepción a esta tendencia, por lo que en las últimas décadas se han incrementado las tasas de sobrepeso y obesidad en niños y adultos.4
La cirugía bariátrica o cirugía metabólica -como se recomienda llamarla en la actualidad- tiene como objetivo fundamental prevenir la morbilidad y mortalidad asociada a la obesidad o al síndrome metabólico. Con ella se debe lograr una pérdida de peso suficiente y mantenida en el tiempo. Sin embargo, no es necesario que el paciente alcance su peso ideal para cumplir estos objetivos.5,6
Sus principales beneficios están dados por la reducción en la incidencia de enfermedades asociadas y la disminución de todos aquellos marcadores que constituyen riesgo cardiometabólico en pacientes obesos, lo que garantiza una mejora en la calidad de vida.7
Dentro de la cirugía bariátrica, la vía laparoscópica se ha descrito como la mejor opción terapéutica, ya que proporciona múltiples ventajas para el paciente, la institución y la sociedad, con un mínimo de complicaciones.8)
Los mecanismos primarios por los que esta intervención quirúrgica alcanza sus objetivos se relacionan con: restricción de ingesta alimentaria (técnicas restrictivas), reducción en absorción (técnicas malabsortivas) y la combinación de ambos (técnicas mixtas).9)
En los últimos años se ha descrito un nuevo procedimiento bariátrico, restrictivo, conocido como gastroplicatura vertical laparoscópica (GVL), que tiene la potencialidad de eliminar las complicaciones asociadas con la banda gástrica ajustable (BGA) y la gastrectomía vertical en manga (GVM). Esta técnica crea una restricción gástrica sin el uso de implantes ni resecciones gástricas, por lo que es potencialmente reversible, ya que no requiere el uso de suturas mecánicas ni se hacen cortes, lo que minimiza los riesgos de fístulas, fugas, hemorragia y deficiencia nutricional, entre otras.10)
En reportes recientes se ha encontrado que la GVL es efectiva para promover la remisión de enfermedades crónicas, como la diabetes mellitus tipo 2 e hipertensión arterial, después de un año de realizada la misma, así como cambios favorables en el perfil lipídico del paciente.11,12
En el Hospital Universitario “General Calixto García”, desde el año 2005, se comenzó a implementar el tratamiento quirúrgico de la obesidad, inicialmente por vía convencional y luego se incorporó la técnica de gastroplicatura vertical laparoscópica. En la actualidad es uno de los centros de referencia de la cirugía bariátrica en Cuba por el alto volumen de pacientes que son intervenidos por estos métodos.
El objetivo de este estudio fue describir los resultados a corto y largo plazo de la gastroplicatura vertical laparoscópica como técnica de cirugía bariátrica restrictiva.
Métodos
Se realizó un estudio descriptivo, retrospectivo y longitudinal en todos los pacientes intervenidos por gastroplicatura vertical laparoscópica en el Hospital Universitario “General Calixto García” en el periodo comprendido desde enero 2010 hasta enero del 2020. La muestra quedó constituida por 436 pacientes obesos de uno u otro sexo, con edad mayor de 18 años que fueron intervenidos en el lugar y periodo descrito. Se revisaron todas las historias clínicas de ese periodo, así como los registros de la base de datos del servicio de cirugía de mínimo acceso. Las variables analizadas fueron: edad, sexo, peso, talla, índice de masa corporal (IMC), grado de obesidad, perímetro de cintura (PC), enfermedades asociadas, valores de glucemia, colesterol y triglicéridos, tiempo quirúrgico, pérdidas sanguíneas intraoperatorias, complicaciones perioperatorias y por cientos de sobrepeso perdido al año (PSP).
El grado de obesidad se categorizó según índice de masa corporal (Kg/talla m2), y se clasificó según criterios de la Sociedad Española para el Estudio de la Obesidad (SEEDO), la Sociedad Americana de Cirugía Bariátrica (ASBS) y la Sociedad Española de Cirugía de la Obesidad (SECO):13,14) Obesidad Leve (27 - 29,9), Moderada (clase I: 30 - 34,9), Severa (clase II: 35 - 39,9), Mórbida (clase III: 40 - 49,9), SuperObesidad (clase IV: 50 - 59,9), Super/SuperObesidad (clase V: ≥ 60)
Técnica de plicatura gástrica laparoscópica
Bajo anestesia general, se colocó al paciente en decúbito dorsal con piernas extendidas y abiertas. Se realizó un abordaje laparoscópico con colocación de cinco puertos. Se liberó la curvatura mayor del estómago a una distancia de tres centímetros del píloro hasta la unión esofagogástrica y se liberaron adherencias. Se ejecutó la invaginación de la curvatura mayor sobre sí misma con puntos separados de sutura simples de seda 0-0 para el primer plano y un segundo plano de sutura continua con seda 0-0. El primer punto se colocó a un centímetro de la unión esofagogástrica en el fundus posterior, con un espacio aproximado de dos centímetros entre cada punto; después, se pusieron puntos intermedios en el tejido invaginado, con una segunda línea de sutura no absorbible, para reforzar la plicatura. En los puntos más cercanos al píloro, se atenuó la invaginación para evitar impactar el tejido invaginado en el píloro y se terminó de aplicar a cinco centímetros del píloro. Se verificó la hemostasia y se retiraron los trocares para realizar el cierre de piel y aponeurosis.
Se realizó un análisis estadístico descriptivo con medidas de resumen para variables cualitativas y cuantitativas. Se utilizó la prueba de t-student para variables cuantitativas y chi cuadrado para cualitativas con un nivel de significación del 95 % (p < 0,05).
Resultados
La tabla 1 muestra las características sociodemográficas de la población estudiada. La edad promedio de los pacientes fue de 38,48 años, el paciente más joven de la serie tuvo 20 años y el de más edad 61 años. Hubo un predominio del sexo femenino con 63,3 % en relación con el sexo masculino que fue de 36,7 %. El promedio de índice de masa corporal inicial fue de 45,41 lo que cae en el rango de obesidad mórbida o clase III. Sin embargo, cuando se categorizó el IMC, la mayoría de los pacientes fueron obesos mórbidos y superobesos, con un mayor número de pacientes incluidos entre los 40 - 49,9 y 50 - 59,9 respectivamente.
Tabla 1- Características descriptivas de la serie de pacientes obesos operados
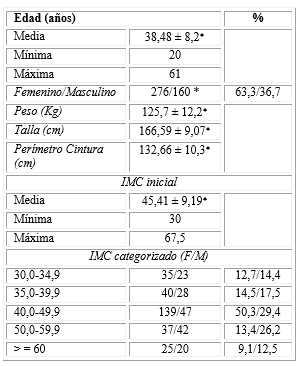
*p< 0,05.
* Los datos expresan media ± desviación estándar.
Al analizar la distribución de pacientes según enfermedades asociadas, se pudo comprobar que existió una mayor prevalencia de hipertensión arterial (30,9 %), síndrome de apnea obstructiva del sueño (34,1 %) y diabetes mellitus (21,3 %). Las artropatías (22,8 %) y la hipercolesterolemia (15,6 %) ocuparon los 4tos y 5tos lugares respectivamente.
La tabla 2 representa la variación de los resultados antropométricos a los 6 y 12 meses posteriores a la intervención quirúrgica. Hubo una disminución significativa del peso (p < 0,001), con un IMC inicial de 45,41 ± 9,19 Kg/m2, a los 6 meses disminuyó a 38,6 ( 5,5 Kg/m2 y a los 12 meses a 36,2 ± 4,9. El porciento de sobrepeso perdido (PSP) se comportó de manera similar. La media del PSP a los 6 meses fue de 69 ± 18,6 y a los 12 meses de 75 ± 22,2. De igual manera sucedió con el perímetro de la cintura, cuyo valor inicial fue de 132,66 ± 10,3 cm, y experimentó un descenso a los 6 y 12 meses de 121,4 ± 12,7 cm y 95,5 ± 12,9 cm, respectivamente.
Tabla 2 Resultados antropométricos a los 6 y 12 meses de la intervención quirúrgica
| Parámetros antropométricos | 6 meses | 12 meses | |
|---|---|---|---|
| Media ( DE | Media ( DE | ||
| IMC | 38,6 ( 5,5 |
36,2 ( 4,9 |
|
| PSP | 69 ( 18,6 | 75 ( 22,2 | |
| PC | 121,4 ± 12,7 |
95,5 ± 12,9 |
|
*p < 0,001 con respecto a los valores preoperatorios.
Los valores medios de glucemia, triglicéridos y colesterol se describen en la tabla 3. En el caso de la glucemia y los triglicéridos comenzaron con valores alterados y limítrofes respectivamente (161,28 ± 34,3; 168,08 ± 53,2), mientras que las cifras de colesterol inicial estuvieron dentro de la normalidad (191,1 ± 35,3). No obstante, todos disminuyeron significativamente a los 6 meses y 12 meses después de la intervención quirúrgica con respecto a los valores preoperatorios (p < 0,001).
Tabla 3- Comportamiento de los valores medios de glucemia, triglicéridos y colesterol
| Valores de Laboratorio | Preoperatorio | 3 Meses | 6 Meses | 12 Meses |
|---|---|---|---|---|
| Glucemia (mg/dL) | 161,28 ± 34,3 | 112,7 ± 12,5 | 90,0 ± 10,0 * | 86,4 ± 8,0 * |
| Trigliceridos (mg/dL) | 168,08 ± 53,2 | 145,2 ± 31,0 | 119,0 ± 31,4 * | 101.4 ± 35,9 * |
| Colesterol (mg/dL) | 191,1 ± 35,3 | 163,4 ± 29,7 | 162,5 ± 25,1 * | 159,6 ± 37,6 * |
*p < 0,001.
El tiempo quirúrgico promedio de la técnica empleada fue de 123 ± 2,03 minutos, con unas perdidas hemáticas intraoperatorias promedio de 422 ± 1,19 ml. No hubo necesidad de utilizar ningún tipo de hemocomponente en ningún momento del perioperatorio.
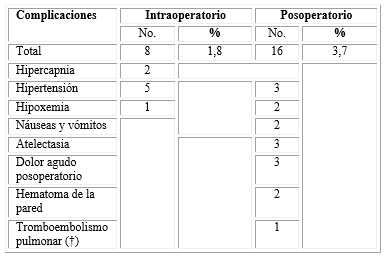
La tabla 4 muestra las complicaciones intraoperatorias y posoperatorias. De todos los pacientes tratados por esta técnica, solo el 1,8 % presentó algún tipo de complicación intraoperatoria, mientras que en el posoperatorio se presentó un 3,7 % de complicaciones. Hubo un solo paciente fallecido debido a un tromboembolismo pulmonar a los 8 días posterior a la intervención.
Discusión
Este es uno de los estudios sobre cirugía bariátrica con mayor número de pacientes a los que se les realizó gastroplicatura vertical laparoscópica, al tener en cuenta los trabajos publicados en la literatura nacional.
Según las estadísticas sobre obesidad, de cada cuatro obesos, tres son mujeres, y de los pacientes con obesidad mórbida que acuden, por necesidad o voluntad propia, a un quirófano, en la mayoría de las series se encontró que predomina el sexo femenino.15,16
La obesidad, y sobre todo la obesidad mórbida, es una condición grave, que se asocia a múltiples enfermedades que repercuten de forma importante en la expectativa y calidad de vida, e incluso en la conducta perioperatoria de estos pacientes, cuando van a ser intervenidos quirúrgicamente.17,18
Según varios trabajos sobre obesidad y enfermedades asociadas, las que más se relacionan son la hipertensión arterial, diabetes mellitus, hipercolesterolemia y síndrome metabólico.19 En la serie estudiada la principal asociación fue la hipertensión arterial. Hay autores que plantean que la hipertensión de leve a moderada se ve en el 50 - 60 % de los pacientes obesos y la hipertensión severa en un 5 a un 10 %. Por cada 10 Kg de peso ganados, la presión sistólica aumenta de 3 a 4 mmHg y la diastólica 2 mmHg.20
Otros reportan que el sobrepeso y la obesidad son responsables de aproximadamente el 80 % de los casos de diabetes tipo 2 y el 35 % de cardiopatía isquémica en adultos. Asociada a una serie de afecciones debilitantes como la osteoartritis, afecciones respiratorias, colelitiasis, infertilidad, algún tipo de cáncer y problemas psicosociales.21,22,23,24
Según los resultados del presente estudio se observa una reducción significativa del IMC, lográndose los efectos esperados según los estándares de calidad de la Asociación Española de Cirujanos y de la Sociedad Española de Cirugía de la Obesidad publicados en el año 2017,25) que recomiendan una pérdida de peso dada en función del PSP mayor al 50 % al primer año de la cirugía. Esto fue superior a lo encontrado en el estudio descriptivo de Aguilar y otros, publicado en el año 2013, cuyo promedio fue de 50,12 ± 12,7 a los 12 meses.26
En una serie de 900 pacientes a los que se les realizó gastroplicatura laparoscópica, entre agosto de 2006 y agosto de 2010, con seguimiento a un año, el promedio del PSP fue del 70,30 %. Los autores dividieron a los pacientes en dos grupos según su IMC, mayor y menor a 50. Encontraron que el PSP fue mayor en el grupo de pacientes con índices menores lo que inclina la curva a un porcentaje alto, y en los pacientes con IMC altos la pérdida fue menor.12 Esos resultados fueron similares a los encontrados en esta investigación, donde la gastroplicatura tuvo un PSP de 75 % al año.
La medición del perímetro de la cintura es representativa de la cantidad de tejido adiposo visceral que posee un individuo y se relaciona con un mayor riesgo de presentar síndrome metabólico.17 En este estudio se encontró una reducción significativa del perímetro de la cintura, lo que concuerda con los escasos reportes encontrados en la literatura.27,28 Sin embargo, no se encontraron estudios previos que contemplaran los cambios de esta variable posterior a la intervención con técnicas puramente restrictivas.
Los parámetros del perfil lipídico y valores de glucemia mostraron mejoría significativa durante el seguimiento, sin embargo, esta disminución tuvo escasa relevancia clínica pues los pacientes se encontraban controlados al ingreso. La normalización de estos parámetros sumados a la reducción de la circunferencia abdominal, podrían reducir la presencia de riesgo cardiovascular en los pacientes tratados por esta técnica quirúrgica, lo cual fue similar a lo encontrado por otros autores.29,30,31
La mayoría de las complicaciones perioperatorias aparecidas en la serie, fueron pocas significativas, puesto que durante el proceder se tuvo en cuenta lo relacionado con las modificaciones anatomofisiológicas del paciente obeso.
Al relacionar las complicaciones perioperatorias con el índice de masa corporal, se pudo apreciar que no hubo un predominio en uno u otro tipo de obesidad. La frecuencia de aparición de complicaciones fue muy similar en pacientes con obesidad clase II, III y IV. Los pacientes con obesidad moderada (clase I) y supersuperobesidad (clase V), también presentaron complicaciones con menos incidencia, pero sin diferencias significativas desde el punto de vista estadístico. En este sentido hubo una paciente que falleció por un tromboembolismo pulmonar a los 12 días del posoperatorio que presentaba un IMC inicial por encima de 60 Kg/m2 que no cumplió con la indicación de la deambulación precoz.
El tiempo quirúrgico promedio en que se realizó la gastroplicatura vertical laparoscópica en todos los casos fue aproximadamente de 2 horas, con unas perdidas hemáticas que no superaron los 500 ml; en todos los casos muy por debajo de las máximas perdidas permisibles calculadas para cada paciente. Estos datos pudieran ser otra razón por la que el número de complicaciones tanto intraoperatorias como posoperatorias fuera bajo.
Un estudio realizado en el 2010 con 62 pacientes intervenidos por gastroplicatura vertical laparoscópica y un seguimiento de hasta 24 meses, no mostró complicaciones intraoperatorias. Sin embargo, en la primera semana del posoperatorio se presentó náusea, vómito y sialorrea en 22, 14 y 33 % de los pacientes, con resolución en menos de 2 semanas. Todos los pacientes fueron dados de alta de forma ambulatoria después de tolerar dieta líquida. El PSP fue del 60 % a los 12 meses y 61 % a los 24 meses.32
Como se ha podido apreciar en los resultados expuestos, parece ser que en la cirugía bariátrica laparoscópica, específicamente la técnica de gastroplicatura laparoscópica, las complicaciones tanto intra como posoperatoria son poco frecuente. Esto implica un menor tiempo de hospitalización, rápida recuperación y retorno al hogar de estos pacientes, lo que hace que esta técnica haya tomado adeptos en el mundo actual dado sus beneficios y los menores tiempos quirúrgicos con relación a la convencional o a otras técnicas bariátricas.
Los resultados de las gastroplicatura vertical laparoscópica, son prometedores como técnica bariátrica restrictiva según lo descrito en la serie de pacientes tratados durante un periodo de 10 años. La misma permitió una disminución significativa del IMC y grado de obesidad con repercusión importante en el porcentaje de peso perdido y escasas complicaciones.