Introducción
El pseudotumor inflamatorio fue descrito por primera vez, por Brummer en 1939, y fue llamado así por Umiker en 1954.1) Desde entonces ha recibido diversas denominaciones: tumores miofibroblásticos, miofibroblastomas, o seudosarcomas. Son de origen mesenquimal; donde se produce una proliferación benigna no metastizantes de miofibroblastos. Estos tipos de tumores se originan en tejidos blandos localizados en: pulmón, abdomen, estómago, hígado, páncreas, colon, aparato genitourinario y sistema nervioso. Se presenta en muy baja frecuencia, más común en edades jóvenes. Macroscópicamente, son masas únicas o múltiples, firmes, blanquecinas - amarillentas y con bordes irregulares que ofrecen aspecto infiltrante o mal definidos. Histológicamente, presenta un cuadro en el que predominan células fusiformes con cambios mixoides, que muestran núcleos de gran tamaño, polimórficos, de aspecto vesiculoso, y citoplasmas amplios y eosinófilos. Presenta buen pronóstico a largo plazo, sin observarse progresión de la infiltración o metástasis, aunque sí recurrencia local.1,2,3,4,5
El objetivo es describir un nuevo caso de tumor miofibroblástico abdominal dada su complejidad para establecer su diagnóstico y la infrecuencia de su presentación.
Caso clínico
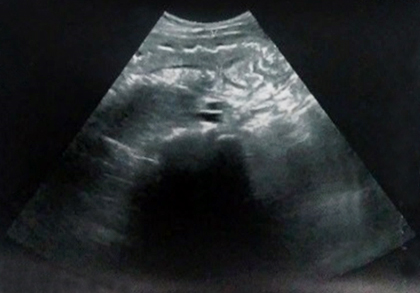
Paciente femenina de 20 años, mestiza, con antecedentes de salud, que acude a urgencias por presentar fiebre de 39 oC que no cede con antipiréticos, escalofríos, astenia, anorexia, dolor abdominal difuso y orinas escasas. Al examen físico se constató taquicardia; abdomen doloroso a la palpación en flanco y fosa iliaca derecha (FID) irradiándose hacia el tercio superior del muslo derecho, con punto pielorrenoureteral anterior derecho doloroso. Anemia ligera (hemoglobina 94 g/l) en exámenes de laboratorio y resto sin alteración. Se decidió ingreso en sala de medicina interna (MI) con diagnóstico de pielonefritis aguda. Se valora por el servicio de cirugía por persistir dolor abdominal y se indica laparoscopia: “apéndice cecal dilatado, con ligero rubor de la tuba uterina derecha”. Se decide cirugía urgente. Hallazgos: ganglios mesentéricos aumentados de volumen, interpretándose como Adenitis Mesentérica. Proceder: apendicetomía y exéresis de adenopatía para estudio histológico, el cual arroja una adenitis reactiva. En el postoperatorio evoluciona satisfactoriamente, pero persiste la fiebre, descartándose su relación con el proceder quirúrgico y se traslada a MI para continuar estudios que resultan negativos. A los 15 días de ingresado comenzó con cuadros diarreicos, dolor a la palpación en FID y flanco derecho con proceso tumoral palpable, doloroso, inmóvil, que impresiona ser intraperitoneal. Se realiza tomografía computarizada (TC) de abdomen contrastada que informa: “en flanco y FID se observa una masa hiperdensa no homogénea que mide 10x10x9 cm que engloba asas intestinales, y en la vecindad masas o imágenes redondeadas, hiperdensas que pudiera estar en relación con el proceder quirúrgico anterior, sin descartar proceso inflamatorio y/o tumoral”. Ultrasonido abdominal colegiado: “imagen alargada en FID, iso-hipoecogénica con luz irregular central (propia de asas intestinales), subjetivo de proceso inflamatorio de 10x10x9cm, líquido interasas en fosa iliaca derecha e hipogastrio; adenopatías cercanas a la lesión intestinal” (Fig. 1).
Con los elementos clínico-imagenológicos se decide laparotomía exploradora de urgencia. Hallazgos: tumor de ciego abscedado (T4N2M0) que implica mitad derecha de colon transverso, omento mayor, adherido a estructura retroperitoneales, adenopatías de hasta 2 cm de diámetro, en el trayecto de la arteria cólica derecha, y en el resto del mesenterio. Proceder: hemicolectomía derecha más ileo-transversostomía termino-terminal. Se envía pieza a patología: íleon terminal 20 cm, colon derecho, mitad derecha de colon transverso y omento mayor (Fig. 2).
Se traslada a unidad de cuidados intensivos en el postoperatorio inmediato para luego pasar a sala de cirugía general. Presentó hasta 3 días previos de su egreso periodos febriles a diario atribuidos inicialmente al intenso estrés quirúrgico, postquirúrgico y luego a seroma de la herida quirúrgica. Sus exámenes paraclínicos evolutivos fueron normales. Durante su estadía se sometió a distintos esquemas terapéuticos con antimicrobianos. Tras 57 días de ingreso y luego de 72 horas afebril con mejoría clínica se decide alta hospitalaria. El estudio histopatológico informó: macroscópicamente (segmento de intestino grueso de 42x10x5 cm con masas múltiples blanco amarillentas bordes irregulares de aspecto infiltrante o mal definidos, múltiples adherencias interasas) (Fig. 2) y microscópicamente (tres patrones histológicos: el primero, cambios mixoides, vasculares y áreas inflamatorias; el segundo, células fusiformes, compactas y células inflamatorias entremezcladas; y el tercero, predominio de matriz colágena densa). Concluyendo: tumor miofibroblástico inflamatorio de colon.
Hasta el momento la evolución es satisfactoria, sin recidivas, con reincorporación a la vida laboral y social sin limitaciones.
Discusión
Algunos autores consideran los miofibroblastos como un tejido de reacción e inflamación, otros como verdaderas proliferaciones tumorales. Aunque su etiología es incierta, se han planteado hipótesis con procesos traumáticos, inmunosupresión, cirugía, factores irritativos crónicos, agentes carcinógenos, infecciones por Epstein-Barr o citomegalovirus, enfermedades colágeno-vasculares, mediastinitis esclerosante, colangitis esclerosante, seudotumor orbital. En este caso clínico presentado no se recogen datos de afectaciones precedentes relacionadas con esta patología, de ahí lo novedoso del mismo.6,7,8,9
El diagnóstico diferencial debe realizarse según la localización del tumor: aparato respiratorio (tuberculosis pulmonar, linfomas); hígado (abscesos); tejidos blandos (fascitis nodular); vejiga (carcinoma sarcomatoide y leiomiosarcoma). También según la presentación clínica: colecistitis aguda, apendicitis aguda, absceso ovárico, perforación de colon, linfomas, etc.10,11
El diagnóstico se sospecha en todo tumor de tejidos blandos, intracavitarios y en este caso, fue establecido mediante TC y análisis histopatológico. La resección quirúrgica fue la conducta que seguimos, lo cual coincide con varios autores quienes describen que la cirugía es el tratamiento de elección y con una evolución favorable después de una excisión con bordes libres de lesión, con tasas de curación del 100 %.6 No existe evidencia que demuestre que la quimioterapia sea efectiva como monoterapia, pero puede tener un papel después de la cirugía. La radioterapia se reserva únicamente como paliativo para disminuir el efecto de masa, o en conjunto con la quimioterapia, para pacientes no candidatos a cirugía. En estudios radiológicos no presentan características que los puedan identificar por lo que se requiere realizar: un estudio histopatológico, inmunohistoquímica, tinciones de vimetina, actina/citoqueratina y desmina.1,12)
Las principales complicaciones son: suboclusión intestinal secundaria a intususcepción intestinal, adenitis mesentérica, hemoperitoneo, perforaciones, así como complicaciones no relacionadas con el proceder: infecciones nosocomiales, tromboembolismo pulmonar, anemias posoperatorias.1,2,3
Los tumores miofibroblásticos de colon son infrecuentes, benignos, debidos a proliferación de células del músculo liso y fibroblastos, que al diagnosticarlos deben resecarse ampliamente para evitar la recidiva.