Introducción
La cirugía de la hernia inguinal constituye uno de los procederes quirúrgicos más comunes a nivel mundial. En promedio, se estima que el 80 % de estos procederes son realizados con algún tipo de anestesia regional o general, y solo un 20 % con anestesia local,1,2,3,4,5,6,7,8,9 a pesar de que muchas sociedades elegían esta última como el método de elección en la mayor parte de los enfermos. Ya desde el 2009 la European Hernia Society declaraba en sus guías prácticas que la mayor parte de las técnicas de reparación anterior de una hernia inguinal era posible practicarlas con anestesia local y por tanto su uso debía ser tenido en cuenta desde el primer momento para estos pacientes.10 La British Hernia Society la consideraba de elección para los pacientes de mayor edad o de riesgo en sus guías prácticas del 2013.11 En las guías internacionales del Hernia Surge Group12 respaldada y aprobada por unas 7 organizaciones y cientos de expertos en sus normas del 2018 declaraba las ventajas de la anestesia local sobre la regional y general con una sola condición,13,14,15,16,17,18,19 el cirujano debe dominar la técnica de anestesia local para alcanzar resultados similares a cuando se utilizan otros métodos anestésicos.
A pesar del respaldo y apoyo dado por todas estas entidades al uso de la anestesia local, lo real es que a nivel global el método continúa subutilizado e infravalorado con poca adherencia de la comunidad quirúrgica internacional a las practicas establecidas.20 Es cierto que en instituciones o individuos que tienen un mayor nivel de especialización en la cirugía de la hernia inguinal el uso de anestesia local predomina sobre el resto, usándose en el 95-100 % de los casos.21,22,23 Sin embargo, en los hospitales generales que es en definitiva donde todavía se tratan la mayor parte de estos enfermos la anestesia regional o general es la primera opción para ellos.
Cuba no escapa de la tendencia internacional al desuso y mal uso de la anestesia local en la cirugía de la hernia inguinal, lo cual redunda en gastos económicos innecesarios y beneficios clínicos restringidos a los pacientes con esta enfermedad. Además, la realización inadecuada del proceder por un pobre y deficiente conocimiento de la técnica ocasiona una experiencia dolorosa para el enfermo y una mala reputación de la técnica, que en definitiva resultará en reducir todavía más su uso e ignorar sus potenciales ventajas.
El objetivo de esta investigación fue describir la técnica de anestésica local aplicada por el propio cirujano, exponiendo sus ventajas y desventajas apoyadas en la evidencia relevante disponible
Métodos
Se trató de una revisión híbrida, por una parte de tipo narrativa en donde se describe el método anestésico empleado por el grupo de Cirugía de Hernia del Hospital Docente Clínico Quirúrgico "Miguel Enríquez"con más de una década de trabajo en esta área. Paralelamente, se realizó un proceso de búsqueda sistemática de la literatura en las principales bases de datos: PubMed, Cochrane Library, Cochrane Central Register of Controlled Clinical Trials, LILACS, EMBASE y Web of Science para identificar posibles investigaciones que sostienen y defienden los aspectos técnicos y decisiones clínicas tomadas. Los términos de búsqueda empleados fueron los descritos en “palabras clave”. La fecha de pesquisa se extendió desde diciembre del 2020 hasta julio del 2021. Los estudios seleccionados fueron preferentemente del tipo de ensayos clínicos y revisiones sistemáticas con el acuerdo de los tres autores.
Desarrollo
La investigación está dividida en tres secciones. Preoperatorio, donde se incluye la selección y preparación del enfermo, así como la elaboración de la mezcla anestésica. Una segunda sección donde se describe la técnica. Finalmente, en la tercera sección se muestran las conclusiones de las evidencias disponibles que justifican el uso de la anestesia local.
Selección del paciente
No existen contraindicaciones absolutas para la selección de la anestesia local, en su mayoría son consideradas contraindicaciones relativas:24,25
Obesidad, en especial la obesidad mórbida.
Hernia inguinoescrotal.
Hernia inguinal irreductible, ya sea de forma aguda o crónica.
Hernia recurrente.
Pobre cooperación del enfermo.
Historia de hipersensibilidad a los anestésicos locales.
De manera general, se recomienda a los que se inician en el método o tienen una experiencia reducida, limitarse a casos con hernia inguinal primaria y reducible nunca inguinoescrotal. La obesidad puede ser también un problema mayor en la realización de esta cirugía, por lo que debe evitarse al menos en las primeras etapas.
Se ha tratado de mostrar una “curva de aprendizaje” para lograr una excelencia con la utilización de anestesia local,26 algunos autores consideran que su dominio se logra después de las 15 primeras intervenciones para especialistas ya formados. Es nuestra opinión que se necesita mucha más experiencia para el dominio de la técnica.
Solución anestésica a emplear
Es necesario destacar que gran parte del éxito de la cirugía con anestesia local depende del conocimiento y de una correcta preparación de la solución anestésica.
Existen diferentes anestésicos a ser empleados. En primer lugar, nunca debe faltar un anestésico de acción rápida como la lidocaína, probablemente el anestésico local más empleado de forma global, cuyo efecto es casi inmediato una vez realizada la infiltración. Tiene un bajo nivel de toxicidad sistémica y rara vez ocasiona reacciones anafilácticas, la duración es adecuada para el tiempo quirúrgico promedio de una hernioplastia inguinal que puede llegar a las tres horas. Su dosis tope sin adrenalina es de 300 mg (4mg x Kg peso) hasta llegar a los 500 mg cuando se combinan (7mg x Kg peso). Estas cifras pueden variar de un país a otro pues se basan en estudios experimentales extrapolados a la práctica clínica.27
Se combina 60 ml de lidocaína 2 % (300 mg) en 100 ml de solución salina más un ámpula de bicarbonato 8 %, lográndose un pH de la solución en 7. De esta manera se combate una de las desventajas de la anestesia local, el llamado “dolor de infiltración” debido a la acidez del anestésico empleado.28,29 En algunos pacientes este dolor puede ser suficiente para rechazar o abandonar el método. El volumen total de la solución anestésica es suficiente para la intervención y la concentración de la lidocaína es de alrededor de un 0,7 %. Existen estudios que muestran concentraciones inferiores al 0,5 % son igualmente suficientes para lograr un efecto anestésico adecuado con la ventaja de un volumen de infiltración mayor sin sobrepasar la dosis tope de 300 mg.30
Aditivos o adyuvantes a la solución madre que pueden recomendarse
Existen cirujanos que recomiendan el uso de adrenalina en la solución anestésica, sin embargo, esto no es necesario para la mayor parte de los casos. El uso de adrenalina permite incrementar la cantidad de lidocaína a usar, pues se reduce la absorción local, disminuyendo sus niveles sistémicos, potenciándose el efecto anestésico local.31,32 Así la combinación de lidocaína y adrenalina en una concentración de 1:200 000 disminuye un 50 % la concentración plasmática pico de la lidocaína después de la administración subcutánea. Se contraindica en pacientes con angina, así como en hipertensión no controlada, arritmias y en asociación con inhibidores de las mono-amino-oxidasas,33 aunque no existe evidencia alguna que contraindique formalmente su uso en enfermos hipertensos bien controlados.
Asimismo, la combinación con un anestésico de efecto prolongado como la bupivacaína puede ser otra opción, aunque no se ha demostrado superioridad durante el acto quirúrgico, su única ventaja sería el efecto analgésico posoperatorio prolongado. Aunque en general la incidencia de toxicidad sistémica es baja con todos los anestésicos locales, la bupivacaína es la de mayor tasa de complicaciones, algo que se debería tener en cuenta si se considera su empleo. El uso de bicarbonato ya fue explicado anteriormente.
Empleo de sedación pre o transoperatoria
Todas las investigaciones sobre el tema han demostrado que el uso de sedantes bien, antes o durante la cirugía, incrementa el riesgo de complicaciones respiratorias y cardiovasculares.34,35,36 Las más frecuentes son depresión respiratoria e hipotensión arterial. En estos pacientes nunca hemos usado esta medicación, en caso de emplearse es obligatorio la monitorización del paciente y una asistencia anestésica durante todo el acto quirúrgico para el tratamiento de estas contingencias en caso de presentarse. El uso de sedación no sustituye una técnica de infiltración anestésica adecuada.
Preparación del enfermo
El cirujano debe tomarse el tiempo necesario para la explicación al enfermo de los potenciales inconvenientes de la anestesia local. La presencia del “dolor de infiltración”, así como la manipulación que el paciente puede percibir e interpretar equivocadamente como “dolor” en cualquier momento durante la intervención. De igual manera no es infrecuente la presencia de verdaderos estímulos dolorosos en diferentes etapas de la operación, los cuales suelen ser breves y deben ser comunicados al cirujano principal para de esta manera ampliar el área de infiltración. Es experiencia que, si el paciente está mucho más informado, significa también estar mucho más preparado para este proceder. Esta fase de información incluye la entrevista con el paciente en la consulta, así como el día de la operación.
Ya inmediatamente antes de la cirugía, no olvidar la evacuación de la vejiga, examinar nuevamente el paciente para cerciorarse de la presencia de una hernia, así como de qué lado es.
Sobre la técnica de reparación
En más del 90 % de estos enfermos hemos realizado la operación de Lichtenstein por ser el proceder más analizado y evaluado en todos los niveles de evidencia, desde serie de casos hasta metaanálisis y revisiones sistemáticas,37,38 considerándose en estos momentos la técnica de elección para la cirugía de la hernia inguinal. Ya se hizo notar antes, que la mayor parte de las operaciones por vía anterior para la reparación de hernia inguinal son susceptibles de ser usadas con anestesia local. Por tanto, el método anestésico que se describe a continuación es el indicado para un amplio espectro de herniorrafías/hernioplastias teniendo como condición que se realicen por inguinotomía anterior. No se insiste en la descripción de la técnica de reparación pues no es el objetivo, sino la representación de la anestesia local como medio para realizar diferentes tipos de reparaciones.
Técnica de infiltración anestésica
Se deben respetar los principios generales para la infiltración local de anestésicos evitándose así la inyección accidental intravascular, tales como la aspiración previa a la administración del medicamento, prueba que puede fallar en hasta un 2 % de los casos. La prueba de epinefrina, descrita por Moore y Batra39,40 en 1981 en caso de usarse combinada con lidocaína puede también ser empleada. Tiene una sensibilidad del 80 % y se basa en el aumento de la frecuencia en por lo menos 10 latidos por minuto, o un aumento de la tensión arterial sistólica de 15 mm Hg o más. Es poco confiable en pacientes de edad avanzada, sedados o con el uso de beta bloqueadores.
La dosis a usar debe ser individualizada a cada enfermo, con la concentración más baja posible pero efectiva, y la inyección del medicamento local se fracciona, unos 3 a 5 ml con aspiración entre ellas para evidenciar inyección intravascular, con intervalos de 30 a 45 segundos entre dosis, para evidenciar posibles síntomas.
Técnica específica para la hernia inguinal
Se usa una combinación de “bloqueo de campo” y de infiltración,41,42 de manera secuencial, progresiva y preferentemente bajo visión directa. La primera etapa es puramente subcutánea mientras que la segunda es incisional profunda.
Fase subcutánea
Infiltración de 10 ml de solución a nivel de la espina iliaca anterosuperior (EIAS), 2 cm por dentro y dos cm por arriba para de esa manera bloquear el nervio ilioinguinal e iliohipogástrico43,44 (fig. 1).
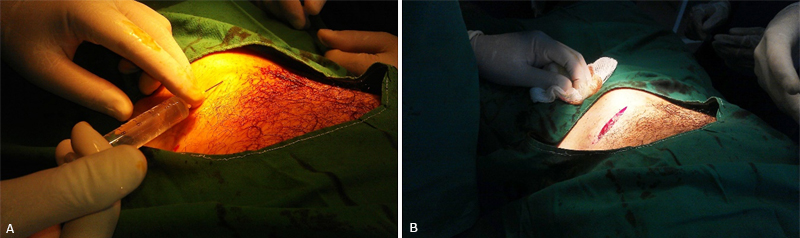
Fig. 1 A). Infiltración a nivel de la espina iliaca anterosuperior. B). Infiltración tumescente en la localización de la herida quirúrgica.
Existe confusión o controversia sobre el tema. Algunos especialistas describen la técnica 2 cm hacia arriba, otros 2 cm hacia abajo, y en algunos textos incluso se conforman hacerlo 2 cm medial a la EIAS. Lo cierto es que, si se ubica desde un punto de vista anatómico de acuerdo con la mayor parte de los textos, el nervio iliohipogástrico se encuentra ligeramente hacia arriba y el ilioinguinal hacia abajo (fig. 2).

Fig. 2 Localización anatómica de los nervios ilioinguinal e iliohipogástrico próximos a la esquina iliaca anterosuperior.
Algunos recomiendan una técnica de en “abanico” a la hora de infiltrar para tratar de aumentar las probabilidades de capturar el nervio. Siempre esta infiltración es por debajo de la aponeurosis del oblicuo mayor, lugar donde a este nivel se encuentran los nervios.
En los últimos años se introdujo el bloqueo nervioso ecoguiado, donde el uso del ultrasonido para identificar el nervio pudiera mejorar este paso.45 Entre sus posibles ventajas esta la administración de un menor volumen del anestésico para reducir el riesgo de toxicidad sistémica, evitar la inyección intravascular accidental, y mejorar el efecto anestésico buscado. Es una técnica en evolución y evaluación, no existen evidencias de nivel superior sobre ella:
Infiltración en el pubis y a nivel del anillo inguinal superficial donde el nervio ilioinguinal se subdivide en tres ramas: una escrotal o labial, otra púbica y una crural siendo la primera la más importante para la región inguinal.
Por debajo del ligamento inguinal próximo al pubis bloquea la rama genital del nervio genitocrural.
Como experiencia los pasos 2 y 3 se omiten y se prefiere la infiltración bajo visión directa del anillo inguinal superficial y pubis una vez que se llega al paso 7, es decir, el orden cambia, no se omite, por lo que cumple los principios de infiltración bajo visión directa.
Punción y administración del anestésico en toda la zona de la futura herida, siendo generoso y llegado al plano subcutáneo próximo a la fascia, pero sin sobrepasarla, lo que se conoce como “infiltración tumescente” (fig. 1).
Fase incisional profunda
Se profundiza en el plano subcutáneo hasta identificar la aponeurosis del oblicuo mayor siendo la pared anterior del canal inguinal. En estos momentos se introduce la punta de la aguja apenas unos milímetros en el canal inguinal (fig. 3A). Enfatizamos en que solo se insinúa el bisel de la aguja dentro del canal, pues en caso de introducirse exageradamente (fig. 3B) puede producir lesiones nerviosas en especial del nervio ilioinguinal, del cordón y hematomas que dificultan la disección.

Fig. 3 A). Introducción del bisel de la aguja en el canal inguinal. B). Penetración incorrecta de la aguja con riesgo de lesión subyacente del cordón.
La administración de solución debe ser con un volumen suficiente como para inundar todo el canal inguinal contribuyendo al bloqueo nervioso, lo que facilita la disección futura por hidrodisección.
Una vez abierto el canal inguinal, y bajo visión directa el próximo punto de infiltración es a nivel del pubis (figs. 4A y 4B), incluyendo parte de la pared posterior y de los pilares. Esta área es especialmente importante debido a que va ser la futura zona de inserción de la prótesis por lo que puede anticiparse en caso de no bloquearse correctamente resultará en dolor para el paciente.
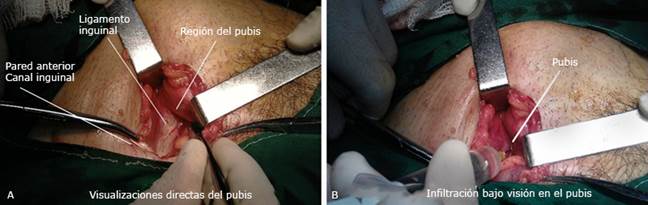
Fig. 4 A). Identificación y visualización del pubis. B). Una vez identificado, se realiza la infiltración del anestésico bajo visión directa.
Se complementará lo anterior con infiltración directa en la pared posterior y el “meso” del cordón para de esta manera poder movilizarlo sin dolor.
Una vez movilizado el cordón, se infiltrará próximo al anillo inguinal interno (fig. 5), ya sea hernia inguinal directa o indirecta teniendo especial cuidado en evitar los vasos epigástricos inferiores que conforman el borde medial del anillo.
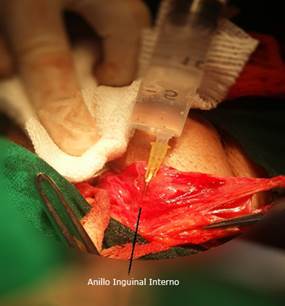
Fig. 5 Infiltración a nivel del anillo inguinal profundo, se preservan los vasos epigástricos inferiores
En caso de hernia inguinal indirecta, la infiltración del saco es necesaria. Existen dos técnicas, de la periferia al centro (fig. 6A), es decir de afuera adentro, o bien abierto el saco (fig. 6B) se instila directamente en el interior de este (fig. 6C).
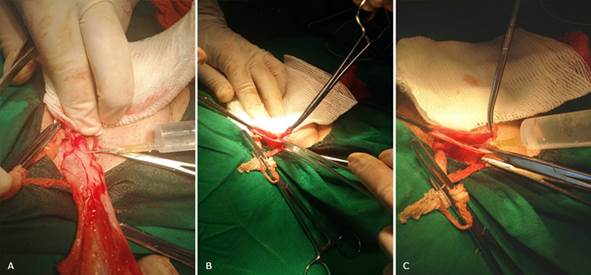
Fig. 6 A). Infiltración externa del saco herniario indirecto. B). Se realiza apertura del saco. C). Una vez abierto el saco se administra el anestésico de adentro para afuera.
Después de completado el tratamiento del saco herniario, la infiltración se realizará a demanda, por lo general no siendo necesario durante la fijación de la prótesis y cierre.
Beneficios del uso de la anestesia local en la cirugía de la hernia inguinal
Quizás la no generalización de este método se deba en parte a la poca visibilidad de sus beneficios. La mayor parte de los ensayos clínicos y revisiones sistemáticas realizadas coinciden en estos elementos:
Es más económica,46,47 haciéndola ideal para medios con recursos económicos limitados o áreas rurales.48,49,50 El ahorro económico se logra en base a la fármacoeconomía, es decir la reducción en el costo de los agentes anestésicos a emplear. También de manera general el tiempo hospitalario esta reducido, sobre todo de acuerdo con el tiempo pre y posoperatorio el cual es mínimo pues el paciente se encuentra prácticamente recuperado al finalizar la intervención. Esto lo hace ideal para su elección en la cirugía ambulatoria, se ha demostrado que cuando se operan pacientes con anestesia local el número de casos tratados en un solo día duplica el número de pacientes en caso de haberse usado anestesia regional o general:
Disminuye el número de pacientes con retenciones urinarias posoperatorias.51,52 Todas las investigaciones de muy diferente tipo coinciden en esta conclusión. Esta complicación es causa de estadía hospitalaria prolongada, infecciones urinarias, lesiones uretrales y de hasta posibles recidivas herniarias.
La anestesia local tiene el menor número de conversiones anestésicas. Es decir, es mayor el número de pacientes con anestesia regional que necesitan ser convertidos a general, que los de anestesia local necesitando cualquier otro método anestésico.53,54
El dolor posoperatorio temprano suele ser menor.55
Aunque el dolor transoperatorio usualmente de corta duración ha sido reportado en hasta el 8 % de estos enfermos, el nivel de satisfacción es similar al de otros tipos de anestesia siendo superior a un 95 %.56
Estas ventajas quizás tengan un impacto mayor cuando se considere a la población de riesgo.
Por otra parte, el uso de anestesia local no tiene diferencias con otros métodos en base a:
Consideraciones finales
El empleo de la anestesia local para la cirugía de la hernia inguinal por vía anterior puede ser considerado de primera elección en estos enfermos, no existe una técnica anestésica única, sino que pequeñas modificaciones pueden existir. Sin embargo, para lograr una cirugía de igual calidad a un método de anestesia regional o general, es importante dominar la técnica anestésica y conocer el cuerpo teórico que la sustenta. Si se logra conocer todos estos aspectos se puede dominar la técnica y ofrecer una opción más en el tratamiento de esta afección.
Aspectos a tener en cuenta:
Selección del paciente.
Preparación del enfermo.
Elaboración de la mezcla anestésica.
Dominar los principios de infiltración local de anestésicos.
Familiaridad con la técnica de reparación a ser usada.
Saber la neuroanatomía de la región inguinal.
Conocer la técnica anestésica descrita.
Ser gentil en la manipulación de los tejidos y evitar en todo momento manipulaciones bruscas.
Recordar que si el paciente siente dolor por breve que sea, puede significar el fracaso del método. El paciente puede continuar percibiéndolo durante todo el resto de la intervención incluso cuando pueda no ser así.














