Introducción
Los schwanomas vestibulares (SV) son lesiones clasificadas como grado I por la Organización Mundial de la Salud (OMS), que surgen a partir de la porción vestibular del octavo nervio craneal y crecen hacia el ángulo pontocerebeloso, ocasionando disminución de la audición y afectación del séptimo nervio craneal. La incidencia de SV ha aumentado en las últimas décadas, asociado a la accesibilidad y desarrollo de los medios diagnósticos.1
La historia natural de estas lesiones ha demostrado que cerca de la mitad de los tumores mostrarán crecimiento luego del diagnóstico imagenológico inicial.2
Las opciones conductuales incluyen la observación, la radiocirugía (RC) o la resección microquirúrgica/endoscópica. Sin embargo, estas conductas son variables en dependencia de factores socioeconómicos (edad, raza/etnia, accesibilidad a las diferentes modalidades, disponibilidad de los sistemas de salud, etc.).3,4
En un análisis retrospectivo reciente, el 25,8 % de los pacientes diagnosticados con SV se mantuvieron en observación (Wait and Watch Management) y el 27,4 % recibieron radiocirugía estereotáctica (RCE). Solo el 43,5 % se sometieron a tratamiento quirúrgico.3
A pesar de que la RC ha demostrado ser una opción viable para las lesiones pequeñas, la resección quirúrgica es aceptada como la opción ideal para los tumores más grandes. El objetivo de la cirugía es la resección completa de la lesión tumoral con preservación de la función del nervio facial. No obstante, en ciertas circunstancias, ante la gran adhesividad del nervio facial a la cápsula tumoral, el cirujano se enfrenta a la decisión de preservar la función del nervio, dejando un remanente de tumor, o lograr una resección completa, a expensas de mayor posibilidad de lesión neural. Además, durante el proceder inicial, cambios en los signos vitales o un sangramiento excesivo, pueden forzar el término de la cirugía, antes de que el objetivo de resección completa se haya cumplido.5
Por otro lado, algunos autores proponen en pacientes con tumores de gran diámetro o aquellos con comorbilidades severas, realizar inicialmente un vaciamiento o debulking intratumoral, sobre la base del bajo índice de crecimiento de la lesión, para luego realizar una segunda forma de tratamiento, con el beneficio asociado de una mayor preservación de la función del nervio facial.6) Sin embargo, otros han encontrado altos índices de recidiva y recomiendan la resección total.7
Actualmente no existe consenso ni aceptación sobre la resección parcial ni el uso de radioterapia en el tratamiento de los SV grandes (Koos grado IV), por lo que urge la necesidad de precisar las indicaciones de esta estrategia multimodal. En este sentido se realizó esta revisión sistemática, con el objetivo de describir el rol del tratamiento multimodal en los schwanomas vestibulares.
Métodos
Desarrollamos una búsqueda sistemática de la literatura médica para la identificación e inclusión de artículos, siguiendo una guía actualizada para la publicación de revisiones sistemáticas (PRISMA) (Preferred Reporting Items for Systematic Reviews and Meta-Analysis Statement Guidelines).8
La búsqueda fue desarrollada en las siguientes bases de datos: PubMed/Medline, SciELO y Google Scholar, además de los servidores de preprints BioRvix y MedRvix (última actualización el 18 de agosto de 2022). Se revisaron, además, las listas de referencia de los artículos incluidos.
Se usaron los descriptores siguientes: vestibular schwanoma OR acoustic neuroma AND nerve centered approach OR combined approach AND partial resection OR subtotal resection OR near total resection.
Dos investigadores (EEHT y DROR), independientemente, revisaron los títulos y resúmenes identificando artículos relevantes. Se excluyeron artículos editoriales, cartas al editor, libros, revisiones, metaanálisis y aquellos con método deficiente. Además, aquellos con fecha de publicación de más de 20 años o no mención al tema de interés.
Luego de la identificación de los estudios que cumplían los criterios de inclusión, dos autores (EEHT y DROR) manualmente revisaron, a texto completo, los artículos seleccionados. Puntos de desacuerdo, tanto en la selección como en la extracción de datos, fueron resueltos por un tercer autor (LCAG).
La siguiente información fue recopilada de cada artículo: primer autor, año de publicación, total de pacientes sometidos a resección subtotal, período promedio de seguimiento (meses), porciento de pacientes con preservación de la función facial (House-Brackman grados I-II), porciento de pacientes con preservación de la función auditiva (serviceable hearing), uso de radioterapia adyuvante y porciento de pacientes con control tumoral (sin recidiva) al término de la observación. Si los datos no se encontraban explícitos, y la dirección de correo electrónico del contacto estaba disponible, fueron enviados mensajes al autor de contacto. Si no se obtuvo respuesta, un segundo mensaje fue enviado a los 14 días, seguido de un tercero y último, enviado al mes siguiente.
Todos los investigadores evaluaron la calidad de los estudios, de forma independiente, usando The Grades of Recommendations, Assessment, Development and Evaluation (GRADE) para llevar a cabo la certificación de la evidencia.9
Luego de excluir artículos con una muestra menor de 10 pacientes, aquellos que no mencionaban nuestras variables de interés y los que incluían casos previamente confirmados con neurofibromatosis tipo II, se incluyeron un total de 16 artículos.
Desarrollo
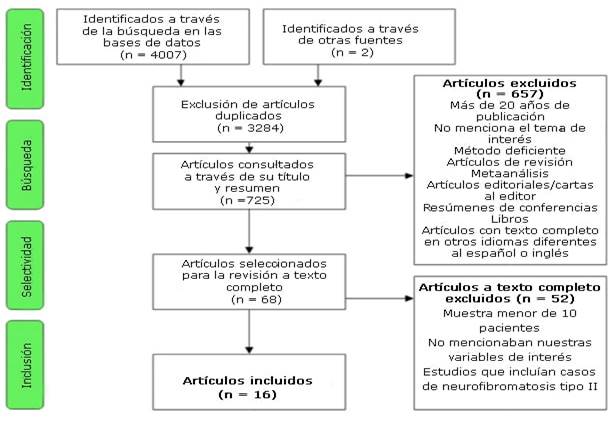
Los resultados de la búsqueda son mostrados en el diagrama PRISMA (fig. 1).
La búsqueda inicial encontró 4009 artículos, la eliminación de los duplicados excluyó 3284 artículos, y los restantes 725 fueron revisados. Aquellos artículos que no cumplían los criterios de selección de acuerdo a la información explícita en el título o resumen fueron excluidos, revisando un total de 68 artículos a texto completo. Luego de una revisión adicional, fueron elegidos 16 artículos para nuestro estudio. Respecto a los datos no explícitos, dos autores respondieron, pero no fueron capaces de brindar nueva información.
Los artículos incluyeron un total de 699 pacientes, de los cuales solo 228 (32,6 %) recibieron radioterapia en el período posoperatorio. El período de seguimiento promedió 49,6 meses. La preservación de la función facial se logró en el 88,3 % de los casos y el control tumoral en el 80,7 %. El estado de la preservación auditiva solo fue informada en el 50 % de los estudios (ocho cohortes) mostrando amplios índices de afectación. El uso de la radioterapia adyuvante mostró gran variabilidad, sin descripción del método utilizado en muchos casos, ni la dosis empleada.
La conducta ante los SV hace algunos años está en el centro del debate, especialmente sobre la preservación de la función facial y auditiva. Para aquellos pacientes con lesiones asintomáticas o mínimamente asintomáticas, la observación puede ser una opción viable, en relación con el crecimiento lento de estas lesiones. No obstante, Smoutha y otros25 reportaron que la afectación de la función auditiva durante la observación, ocurrió en 51 % de los pacientes, en un estudio retrospectivo que tuvo un seguimiento de 3,2 años.
La radiocirugía estereotáctica (RCE) y la radioterapia estereotáctica fraccionada (RTEF) han logrado una distribución óptima de las radiaciones sobre la lesión tumoral, minimizando la toxicidad sobre el tejido normal circundante. La RCE es apropiada para lesiones pequeñas (menores de 3 cm de diámetro) mientras el tamaño no es una contraindicación para la RTEF.26
Un metaanálisis desarrollado por Maniakas y otros27) confirmó que la RCE y la microcirugía son igualmente efectivas en términos de control tumoral; sin embargo, la primera demostró mayor preservación de la función facial. No obstante, el 24 % de estos pacientes requerirá tratamiento quirúrgico en los siguientes cinco a diez años, con el posible efecto negativo sobre las tasas de éxito quirúrgicas, en relación con una cirugía en un lecho tumoral radiado.28
En los tumores con Koos grado IV (con compresión del tronco encefálico) existe el riesgo de deterioro clínico relacionado con la expansión tumoral transitoria asociada a la RCE, fenómeno conocido como “pseudoprogresión”.29
La asociación entre el tamaño del tumor y el grado de resección se comporta como predictor de la preservación del nervio facial.30) La parálisis facial tiene severas manifestaciones emocionales, sociales y psicológicas. Varios estudios han reportado un incremento del estrés psicológico y la inhabilidad social en este grupo de pacientes, con marcados índices de depresión y ansiedad.31
En los últimos años, algunos centros han propuesto un abordaje combinado que incluye una resección parcial (RP) seguida de radiocirugía, una estrategia que intenta preservar mayor función facial mientras se logra contener el crecimiento tumoral.17) El objetivo sería la descompresión del tallo cerebral minimizando la morbilidad quirúrgica. No obstante, aquellos que se oponen a esta conducta, lo hacen sobre la base del supuesto crecimiento tumoral posquirúrgico.20) En el caso de la RP, la lesión mecánica o térmica, resultante de la disección en la interfase capsular del tumor, podría evitarse. Este tipo de abordaje ha recibido el nombre de nerve-centered approach,5 (tabla) y ha mostrado excelentes índices de preservación del nervio facial, lo que ha despertado el interés de conservar además la función auditiva, como parte del tratamiento, un elemento secundario dentro del paradigma de tratamiento quirúrgico convencional de este tipo de lesiones.19
Tabla. Características de los estudios con nerve-centered approach en los schwanomas vestibulares
|
seguimiento |
||||||
|---|---|---|---|---|---|---|
| Park y otros10/2006 | 33 | 113,0 | 87,9 | - | 8 | 68 |
| Van de Langenberg y otros11/2011 | 50 | 33,8 | 94,0 | 8,0 | 50 | 90 |
| Haque y otros12/2011 | 151 | 72 | 97 | - | 20 | 86,7 |
| Nuseir y otros13/2012 | 78 | 12 | 72 | - | 2 | 96,2 |
| Pan y otros14/2012 | 18 | 36 | 89 | 61,1 | 18 | 100 |
| Schwartz y otros15/2013 | 31 | 61,2 | 96 | - | 3 | 90,3 |
| Anaizi y otros16/2014 | 23 | 33 | 91,3 | 33 | 5 | 83 |
| Li y otros7/2014 | 15 | 84 | 93,3 | - | - | 73,3 |
| Iwai y otros17/2015 | 40 | 66 | 95 | 42,9 | 40 | 90 |
| Radwan y otros18/2015 | 22 | 28 | 87 | - | 22 | 100 |
| Daniel y otros19/2017 | 32 | 29 | 100 | 76,9 | 32 | 91,6 |
| Nakatomi y otros20/2017 | 18 | 85,2 | 72 | 9 | 0 | 22,2 |
| Akinduro y otros21/2019 | 34 | 44 | 94 | 0 | 8 | 100 |
| Breshears y otros22/2019 | 66 | 37,2 | 97 | - | 15 | 70 |
| Grinblat y otros23/2020 | 51 | 44,4 | 57,1 | - | 5 | 80,4 |
| Daoudi y otros24/2020 | 37 | 15 | 90,9 | 32,4 | 0 | 50 |
Existen dos estrategias quirúrgicas, descritas ambas como parte de un abordaje combinado. La primera de ellas, es la RP “intencionada”, centrada en la reducción del volumen tumoral hasta un diámetro compatible con la RC. La otra estrategia incluye la decisión transoperatoria de realizar una RP, dejando una porción residual de tumor, en aquellos casos en los cuales la disección de la cápsula tumoral no posibilite una preservación anatómica de las estructuras neurales, por la adhesividad.5
Ambas estrategias han sido exploradas por diversos grupos, sobre la base de la posibilidad de tratamiento radiante en un segundo momento, y los resultados obtenidos en los últimos años, con esta modalidad, son diversos.11,17,18,32
En cuanto a la progresión tumoral, se ha demostrado una amplia variabilidad en su velocidad luego de la RP, en rangos entre 6,3-55 %,33) y estos resultados parecen influenciados por muchos factores, incluyendo el tiempo de seguimiento y las definiciones de RP y progresión, expresadas por los autores.
Chen y otros6 examinaron varios estudios comparando los índices de progresión luego de resecciones incompletas, encontrando diferentes definiciones de “near total resection” y “subtotal resection”, lo cual representa un sesgo en la evidencia. Algunos autores reportan un volumen residual óptimo inferior a 1,39 cm³.34) Por otra parte, Sughrue y otros35) evaluaron la sobrevida libre de recurrencia en una cohorte prospectiva y no encontraron diferencias entre gross-total resection, near-total resection o subtotal resection a los cinco y diez años.
En cuanto a la preservación de la función facial, luego de una resección total, en centros terciarios con cirujanos familiarizados en este tipo de entidad, en el 25 % de los casos no se obtienen “buenos” resultados (House-Brackman grado I-II).36
Fatima y otros,37) en una revisión sistemática realizada en el 2021 que incluyó 5623 pacientes de 56 estudios, encontraron mejor preservación funcional facial luego de una RP; sin embargo, el análisis de datos provenientes de diversos estudios, tiene limitaciones potenciales.
Un metaaanálisis demostró que mediante near-total resection y gross-total resection, un HB grado I-II se obtuvo en el 74,6 % y 47,3 % respectivamente; no obstante, con resección subtotal se logró en el 92,5 % de los casos.33
Durante las estrategias convencionales (tumor-center approach) los índices de preservación de la capacidad auditiva con respecto al estado preoperatorio oscilan entre 0-50 %.36
El monitoreo transoperatorio de los potenciales auditivos de tronco encefálico no es específico (reducción de 50 % de la amplitud III) y puede dificultar el proceso de resección, alargando el proceder quirúrgico.19
Ansari y otros38 encontraron que la preservación auditiva con la técnica microquirúrgica fue solo de 28,3 %, pero el diámetro de la lesión guarda una relación estrecha con este resultados, siendo solo de 7-21 % en los tumores de más de 20 mm.24
Sin embargo, cabe señalar que la disminución de la capacidad auditiva tiene un carácter progresivo en el período posquirúrgico, reportándose hasta en el 30 % de los pacientes a los cinco años. Este fenómeno se ha asociado a un mecanismo isquémico vascular crónico,39) por lo tanto, estos resultados están limitados por el relativo corto tiempo de seguimiento, de varios estudios.
La preservación de la audición con el uso de la RCE en los tumores pequeños exhibe buenos resultados. Yang y otros,40) en su revisión sistemática, mostraron una preservación auditiva de 51 % con el uso de Ganma Knife, con un período de observación promedio de 35 meses, pero es altamente variable la incidencia en la literatura al respecto, relacionada a la no estandarización de serviceable hearing status. Esta variable solo fue utilizada en unos pocos estudios.
La recurrencia constituye el tema más controversial de esta estrategia conductual, porque su incidencia se ha relacionado estrechamente con el volumen tumoral residual. Vakilian y otros41) encontraron que los tumores con un volumen residual mayor de 2,5 cm³ mostraron un crecimiento a los 21 meses. Sin embargo, Umekawa y otros42 en un estudio reciente, reportaron el uso de RCE en pacientes con Koos grado IV, mostrando un índice de control tumoral de 95,6 %.
Radwan y otros18 trataron 22 pacientes con grado III-IV de Koos, con resección subtotal seguida de RCE. Luego de un período de seguimiento de 8 meses, ningún paciente mostró tratamiento adicional, y 86,4 % mostraron una buena función facial posquirúrgica (grado de House-Brackman (HB) I-II).
Li y otros7, con una muestra de 15 casos, observaron una recidiva de la lesión en 10 % de los pacientes que recibieron una resección cercana al 95 %, y de 60 % en aquellos que la recibieron entre 70 y 80 %. Estos autores intencionaron la resección subtotal solo en pacientes ancianos, y mantuvieron la estrategia de resección total como la “regla de oro” en toda la serie,17 lo cual, a nuestro juicio, marca grandes diferencias en los grupos de cohorte, en torno al pronóstico de recuperación funcional. Por otra parte, los pacientes no recibieron ninguna forma de tratamiento radiante, ni estos autores exponen la conducta tomada ante la recidiva tumoral. Ambos aspectos limitan sus resultados.
Akinduro y otros21 en una serie publicada en el 2019, donde el 91,2 % de los casos correspondían a un Koos grado IV, fue capaz de resecar el 86 % del volumen tumoral en 85 % de sus pacientes, con una función facial “óptima” en el posoperatorio. En el período de seguimiento, el 94 % de los pacientes presentaron una función facial completamente normal. Estos autores encontraron que el 54 % de los casos mostró una disminución de la lesión tumoral residual, en un período de seguimiento de 44 meses. Una limitante de este estudio fue que solo seis pacientes tenían una función auditiva útil, dos de ellos afectada por la selección de un abordaje translaberíntico. A pesar de que los autores no establecieron la evaluación de la función auditiva como un objetivo, reportaron la disminución de la misma en los seis pacientes. Otra de las limitaciones expuestas es la no estandarización del seguimiento imagenológico: luego de la realización de resonancia magnética a los tres meses, fue muy variable la realización de los estudios posteriores, lo cual impide el planteamiento de conclusiones. A pesar de lo expuesto, estos investigadores demostraron que la resección subtotal logra una significativa reducción del volumen tumoral con una excelente función facial en la mayoría de casos.
Nakatomi y otros20) reportó un período de seguimiento de 8,7 años, con una muestra total de 414 pacientes, donde 18 recibieron resección subtotal (definida por los autores como toda aquella en la cual se logró menos de gross-total resection). El estimado de recurrencia fue de 47 %, 17 %, y 8 % a los 5, 10 y 15 años respectivamente. Sin embargo, consideramos que una resección agresiva no necesariamente significa que la progresión no es posible.
Menos consenso existe ante la conducta de la progresión tumoral posterior a la RP. Entre las opciones se encuentran la RC, la cirugía de revisión o un abordaje Watch and Wait. La edad del paciente y el índice de crecimiento de la lesión residual pueden influir en la selección de la modalidad de tratamiento.6
Mientras la RCE ha sido la principal opción en este grupo de pacientes, los resultados a largo plazo con estas modalidades son mixtos. Monfared y otros33) reportaron datos preliminares en los cuales cuatro pacientes, de un total de 11 casos que recibieron radioterapia, requirieron una segunda intervención quirúrgica. Por el contrario, Radwan y otros18 trataron 22 casos con RP seguida de RCE y demostraron control tumoral en el 100 % de los casos. Starnoni y otros5 desarrollaron un metaanálisis de RP seguida de RCE en SV grandes (definidos como aquellos con diámetro mayor de 3 cm), que incluyó 248 pacientes provenientes de nueve estudios, donde el promedio temporal de seguimiento fue de 46 meses, encontrando un control tumoral en el 93,9 %. Una terapia adicional para los casos recidivantes solo fue necesaria en el 5,2 % de los casos, y una buena función facial (HB grado I-II) fue observada en el 96,1 % de los pacientes.
Sobre la base de estos resultados consideramos que el éxito radica en un volumen de lesión residual óptimo para el tratamiento radiante, dejando solo la porción capsular sobre las estructuras neurales.
Una de las limitaciones de nuestro estudio es inherente a la calidad de la evidencia de las cohortes incluidas, donde destacan diferencias de conceptos en relación con los grados de resección. Se suma, además, la no protocolización del seguimiento imagenológico y de la evaluación de la función auditiva posquirúrgica.
Conclusiones
El tratamiento multimodal para los SV grandes con compresión del tronco encefálico (Koos grado IV), compuesto por la resección subtotal, debulking o vaciamiento intratumoral, seguido de RC, es una opción plausible. No obstante, se necesitan mayores reportes al respecto para ofrecer claras recomendaciones, en aras de estratificar la conducta a seguir.