Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Estomatología
versión On-line ISSN 1561-297X
Rev Cubana Estomatol v.41 n.3 Ciudad de La Habana sep.-dic. 2004
Hospital General Docente "Ciro Redondo García", Artemisa
Empleo de la hidroxiapatita en la reparación ósea periapical
Dr. Juan Carlos Quintana Díaz,1 Dr. Ricardo Rodríguez Llánes2 y Dr. Alfredo Hernández Cruz3
Resumen
Se evaluó la evolución clínica y radiográfica durante un año en 55 pacientes a los que se rellenaron 60 defectos óseos periapicales con hidroxapatita porosa de fabricación nacional. La evolución al año de operado fue excelente, las pequeñas alteraciones encontradas en tejidos blandos fueron relacionadas con el trauma quirúrgico. Hubo una gran osteointegración radiográfica, por lo que se recomienda su uso en el tratamiento de defectos óseos bucofaciales por su biocompatibilidad, debido a su similitud con el hueso.
Palabras clave: HIDROXIAPATITAS; QUISTE RADICULAR/cirugía; OSTEOINTEGRACION; IMPLANTACION ENDOOSEA.
La hidroxiapatita porosa coralina HAP-200 es un biomaterial para implantes óseos con una estructura tridimencional interconectada y con una composición química similar a la del soporte inorgánico natural del hueso, que favorece la proliferación penetrante del tejido hacía dentro del implante y da lugar a la formación de enlaces químicos interfaciales entre ambos.1,2
La experiencia preclínica y clínica en los últimos años con estos productos ha demostrado su alta biocompatibilidad, alta capacidad de regeneración del tejido, una perfecta integración y elevados resultados, bajo riesgo de infección y ausencia de signos de rechazo.3 Este biomaterial fabricado por el Centro Nacional de Investigaciones Científicas (CNIC) para reconstruir el tejido óseo dañado o perdido, ha alcanzado un éxito notable en especialidades como la Periodontología, la Cirugía Maxilofacial, la Ortopedia, la Neurocirugía, la Cirugía Oncológica, entre otros.4-13 Los buenos resultados obtenidos con su empleo resuelven un gran problema a las Ciencias Médicas desde hace muchos años, que es el de la necesidad de restaurar diferentes tipos de defectos de sustancia ósea. Es por ello que se realiza esta investigación donde se emplea este material para reparar defectos óseos creados por quistes periapicales a un grupo de pacientes del municipio Artemisa en la provincia de La Habana, con los objetivos de valorar la evolución clínica de los tejidos blandos bucales que recubren el defecto óseo tratado con la hidroxiapatita porosa e identificar radiográficamente la osteointegración del tejido óseo tratado.
Métodos
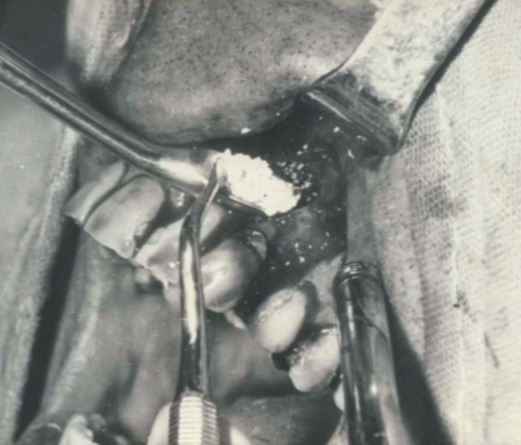
Se realizó un estudio prospectivo, longitudinal y de control en 55 pacientes mayores de l6 años, a los que una vez enucleado el quiste periapical previo tratamiento pulpo radicular (TPR), se les rellenó el defecto óseo con hidroxiapatita porosa coralina de fabricación nacional granulada de 0-6 a 0-8 mm, la cual fue llevada a la cavidad ósea con una cureta alveolar hasta rellenar el defecto; se realizó toilet y posteriormente sutura, emitiendo las indicaciones posoperatorias. Los pacientes fueron citados a las 48 horas, a los 7 y 10 días, a los meses 1, 3 y 6 y al año, para realizar examen clínico de los tejidos blandos que cubren el implante (figs. 1-3). Se realizaron radiografías periapicales a los 7 días posoperatorios, al mes, 3, 6 meses y al año, y se comparó con el preoperatorio, donde se consideró:
Osteointegración positiva: cuando no existía separación entre la hidroxiapatita y el hueso, dando una imagen compatible con hueso normal.
Osteointegración negativa: cuando existía separación entre la hidroxiapatita y el hueso expresándose como radiolucidez.
Fig. 1. Hidroxiapatita porosa (0,6 - 0,8 mm).
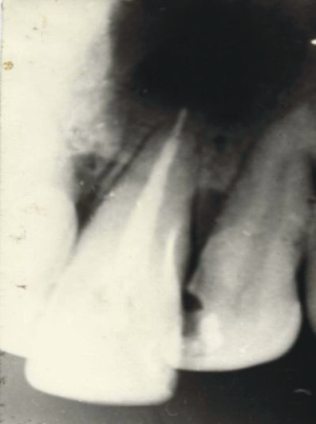
Fig. 2. Preoperatorio, quiste periapical del 21.
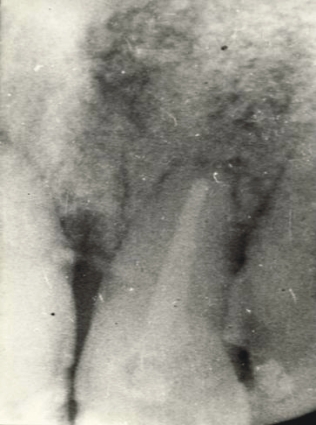
Fig. 3. Posoperatorio al año, donde se observa imagen similar al hueso.
Todos los datos fueron llevados a planillas resúmenes para facilitar el análisis de la información y así confeccionar las tablas de salida para su análisis y discusión. El procesamiento estadístico se realizó por medios manuales, con la ayuda de una calculadora marca Sharp para determinar los porcentajes y promedios.
Resultados
En la tabla l se expresa la evolución clínica de los tejidos blandos que recubren el defecto óseo tratado con la hidroxiapatita. Se puede observar que a las 48 horas, los 60 implantes presentaron cierto grado de edema, a los 7 días, 47 casos, para el 78,3%, el cual fue desapareciendo a medida que el tiempo transcurrió.
Tabla 1. Evolución clínica de los tejidos blandos que cubren los implantes
| Síntomas | 48 horas | 7 días | 10 días | 1 mes | 3 meses | 6 meses | 1 año | |||||||
| No | % | No. | % | No. | % | No. | % | No. | % | No. | % | No. | % | |
| Edema | 60 | 100,0 | 47 | 78,3 | 3 | 5,0 | 1 | 1,7 | 1 | 1,7 | - | - | - | - |
| Dolor | 50 | 83,3 | 12 | 20,0 | 2 | 3,3 | 1 | 1,7 | - | - | - | - | - | - |
| Exposición del material | 4 | 6,7 | 3 | 5,0 | 2 | 3,3 | 1 | 1,7 | 1 | 1,7 | - | - | - | - |
| Sepsis | - | - | - | - | 1 | 1,7 | 1 | 1,7 | 1 | 1,7 | - | - | - | - |
| Dehiscencia de herida | - | - | 2 | 3,3 | 2 | 3,3 | - | - | - | - | - | - | - | - |
| Sangramiento gingival | 2 | 3,3 | 1 | 1,7 | - | - | - | - | - | - | - | - | - | - |
| Ulceración de la mucosa | - | - | - | - | - | - | 1 | 1,7 | - | - | - | - | - | - |
En cuanto al dolor, ocurrió algo similar; a las 48 horas en el 83,3 % de las zonas implantadas este se produjo en algún grado, ya a los 7 días se observó en el 20 % y después fue desapareciendo gradualmente con el paso de los días.
La exposición del material (exfoliación de gránulos) no llegó al 10 % de los casos y el resto de las alteraciones fue insignificante.
En la tabla 2, se observa que la imagen similar a hueso apareció desde la primera radiografía en más del 98,3 % desde los primeros 7 días; existió un solo caso que su imagen presentaba osteointegración negativa al mes y 3 meses, debido a recidiva del quiste periapical, lo que llevó a la reintervención del paciente, y ya a los 6 meses y al año se observaba una adecuada integración de los extremos de la zona implantada con el hueso circundante.
Tabla 2. Osteointegración radiográfica de los implantes según tiempo de evolución
| Osteointegración | 7 días | 1 mes | 3 meses | 6 meses | 1 año | |||||
| No. | % | No. | % | No. | % | No. | % | No. | % | |
| Positiva (+) | 60 | 100 | 59 | 98,3 | 59 | 98,3 | 60 | 100 | 60 | 100 |
| Negativa (-) | - | - | 1 | 1,7 | 1 | 1,7 | - | - | - | - |
Discusión
Estos resultados coinciden con los expuestos por diversos autores5,7,8,14-17 cuando analizaron las alteraciones detectadas en los tejidos blandos que recubrían la zona implantada, los cuales se deben al trauma quirúrgico y no como respuesta adversa al material; el único implante que continuó con alteraciones fue el que hubo que reintervenir por recidiva del quiste, y una vez realizada esta, a los 6 meses y al año, la mucosa bucal se encontraba en perfecto estado. Los pequeños grados de exfoliación de gránulos se debieron a que algunas partículas del material al parecer quedaron en la sangre, y a pesar de la limpieza del colgajo, después fueron expulsadas por la herida, pues no se encontó en ningún caso migración del material y sí muy buena adaptabilidad. Se plantea que este material es rápidamente rodeado por tejido conectivo y hueso dentro de las porosidades formándose una estructura tipo puente entre ella y el hueso, conocida como apatita biológica.18
Es muy importante señalar que los resultados radiográficos fueron sorprendentes. A la semana del primer chequeo posoperatorio, la imagen era similar al hueso sano, y a medida que transcurría el tiempo, al mes, 3, 6 meses y al año, se apreciaba un aumento de la radiodensidad ósea y una progresiva integración de los bordes del implante con el hueso. (figuras 2 y 3). Estos resultados relevantes nos demostraron la alta biocompatibilidad del material con el hueso, lo cual confirma los resultados de otros investigadores5,14,16,19 que al igual que nosotros, coinciden en plantear que la osteointegración radiográfica es excelente y que las pequeñas alteraciones encontradas no fueron inherentes al material, sino a alguna falla de la técnica quirúrgica, debido a que no se tienen reportes de casos de lisis o lesión del hueso circundante que indique rechazo o respuesta adversa.
En este tipo de reparación ósea periapical, anteriormente fueron empleados algunos materiales20 sin que los resultados obtenidos fueran como con la hidroxiapatita que permite mantener el diente en su alveolo sin que migre o se intruya una vez enucleados los quistes periapicales que dejaban una extensa cavidad ósea, la cual demoraba meses en regenerarse y dejaban al diente tratado sin soporte óseo.
Con este trabajo arribamos a las conclusiones siguientes:
- Se constató una excelente evolución de los tejidos blandos bucales que recubren los defectos óseos periapicales tratados con hidroxiapatita porosa.
- Se comprobó que las alteraciones encontradas en los primeros días del posoperatorio estuvieron relacionadas con el trauma quirúrgico y la respuesta de los tejidos a este.
- En todos los casos se observó una magnifica osteointegración lo que denotó la biocompatibilidad de este material con el tejido óseo.
Recomendaciones
Continuar investigando y estudiando el uso de la hidroxiapatita de producción nacional en el tratamiento de defectos óseos bucofaciales en los diversos centros de salud del país por su buena aceptación y biocompatibilidad, que la hacen un material implantológico ideal.
Summary
The clinical and radiographic evolution of 55 patients among whom 60 periapical osteal defects were filled up with porous hydroxyapatite of national production was evaluated for a year. The evolution was excellent a year after the operation. The small alterations found in the soft tissues were related to surgical trauma. As there was a great osteointegration, its use is recommended in the treatment of osteal buccofacial defects due to its compatibility resulting from its similitude with the bone.
Key words: Hydroxyapatite, radicular cyst/surgery, osteointegration, endoosteal implantation.
Referencias bibliográficas
1. González R, Melo MC, Pérez A, Rodríguez AC. Hidroxiapatita porosa coralina HAP 200. Principales características físico-químicas. Rev Química Nova 1993;16(6):509-12.
2. González R, Haudal E, Fernández J. Cinética de la reacción de transformación del coral a hidroxiapatita. Rev Química Nova 1993;16(6):513-16.
3. González R. Los materiales de fosfato de calcio en la cirugía del tejido óseo. Estado actual y perspectivas. Biomédica 1993;12(2).
4. Sanjurjo V, Almarales C, Álvarez MC. El coral y la periodontitis. Rev Avances Médicos de Cuba. 1997;12:32-4.
5. Quintana Díaz JC. Experiencias clínicas con la coralina cubana en cirugía maxilofacial Rev Cubana Estomatol 1997;34(2):76-9.
6. ____. Aumento del reborde mandibular atrófico con hidroxiapatita. Rev Cubana Estomatol 1995;32(2)50-3.
7. ____. Uso de la coralina cubana en la cirugía preprotética. Acta Odontológica Venezolana 1998;36(1):25-7.
8. Pereda O, González R. Aplicaciones de la hidroxiapatita porosa coralina HAP-200 como material de implante óseo en Ortopedia. Rev Biomédica 1994;14(1):22-9.
9. Pereda O, González R, Zayas D, Valdés R. Bioimplantes coralinos en tumores óseos benignos. Rev Cubana Ortop Traumatol 1995;9(1-2):75-83.
10. Roux FX, Brasnu D. Madreporic coral: A men bone graft sustitute for cranial surgery. J Neurosurgery 1998;69(4):510.
11. Azcue M. Métodos reconstructivos en cirugía craneofacial. Anales Otorrinolaringol Mexicana 1995;4(1) :
12. _____. Resecciones craneofaciales. Experiencia de dos años de trabajo. Rev Cubana Oncol1992;7(2). :
13. Maluf I. The use of hidroxiapatite in modern dentisty. Rev Dent Chile 1991;8(1):30-5.
14. Walford LM. Coralline porous hidroxiapatite as bone graft sustitute in ortognatic. J Oral Maxillof Surg 1987;45:34-42.
15. Frama JW. Hidroxiapatite as a bone sustitute in the jaws. Biomaterials 1991;2:19-22.
16. Waite PO. Zigomatic aumentations with hidroxiapatite: Preliminary report. J Oral Maxillof Surg 1989;44:349-52.
17. Brito A de, Duarte L, Carvalo V, Albino L. Aumento do reborde alveolar mandibular con hidroxiapatita. Rev Est Cir Maxillofac 1989;30(1):30-46.
18. Kramer JT. Implantes dentales cubiertos con hidroxiapatita. Clin Odontol North Am 1989;4:897-923.
19. Cienega MA, Liva J, Almanza A, Pulido H. Uso de la hidroxiapatita coralina HAP como sustituto de injerto óseo en Ortopedia. Rev Mexicana Ortop Traum 1998;12(5):410-15.
20. Archer HW. Tratamiento de los quistes de la cavidad bucal. En: Cirugía Bucal. 4ta ed. T 1. La Habana; 1978. p. 488-492. (Edición Revolucionaria).
Recibido: 21 de abril de 2004. Aprobado: 16 de julio del 2004
Dr. Juan Carlos Quintana Díaz. Ave. 41, Edif. 73 Apto. 13, entre 34 y 40, Artemisa, CP-33800, La Habana, Cuba. Email- juanc.quintana@infomed.sld.cu
1 Especialista II Grado en Cirugía Maxilofacial. Profesor Auxiliar. ISCM-H.
2 Especialista de I Grado en MGI. Profesor Auxiliar. ISCM-H
3 Especialista de I Grado en Medicina Interna. Profesor Instructor. ISCM-H