Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Medicina
versão impressa ISSN 0034-7523versão On-line ISSN 1561-302X
Rev cubana med v.49 n.4 Ciudad de la Habana oct.-dez. 2010
ARTÍCULO ESPECIAL
Ultrasonido Doppler dúplex y color en el estudio de los pacientes con hepatopatías crónicas
Duplex and color Doppler ultrasound in the study of patients presenting with chronic liver diseases
Natacha J. Berland de LeónI; María E. Parrilla DelgadoII
IEspecialista de I Grado en Imaginología. Profesora Auxiliar. Hospital Clinicoquirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
IIEspecialista de II Grado en Imaginología. Profesora Auxiliar. Hospital Clinicoquirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
RESUMEN
El ultrasonido continúa siendo la primera investigación imaginológica en el estudio de los pacientes con hepatopatías crónicas, pues le permite al médico de asistencia, de manera rápida y eficaz, conocer el estado morfológico de los órganos involucrados y, además, mediante el estudio Doppler, valorar las características del flujo del sistema portal desde el punto de vista cuantitativo (velocidad del flujo) y cualitativo (permeabilidad y dirección del flujo así como la presencia de vasos de circulación colateral). Permite también evaluar todas las estructuras de la cavidad abdominal e investigar patologías asociadas, como es el caso del síndrome hepatorrenal. A favor de esta técnica están además; su bajo costo, fácil manejo, reproductibilidad y ausencia de intervensionismo, todo ello con alta sensibilidad y especificidad, superiores al de otras técnicas complejas de diagnóstico por imagen, como es la tomografía axial computarizada o la resonancia magnética nuclear. Con este trabajo nos proponemos realizar una revisión del tema y mostrar, mediante la literatura consultada y los resultados de nuestra experiencia, el valor del ultrasonido Doppler en el estudio de los pacientes con hepatopatías crónicas.
Palabras clave: Doppler, síndrome hepatorrenal, flujo hepatopedal, hepatofugal.
ABSTRACT
Ultrasound (US) still is the first imaging research in the study of patients presenting with chronic liver diseases allowing to assistance physician to know in a fast and effective way the morphologic state of involved organs and also, be Doppler study, to evaluate the features of portal system flow from the quantitative point of view (flow speed) and the qualitative one (flow permeability and direction as well as the presence of collateral circulation vessels). Also allows to assess the structures of the abdominal cavity and to investigate the associated pathologies such as the hepatorenal syndrome. Favoring this technique are the following: its low cost, easy management, reproducibility and lack of interventions with a high sensitivity and specificity level superior to that of other complex techniques of imaging diagnosis by example, the computerized axial tomography (CAT) or the nuclear magnetic resonance (MNR).
Key words: Doppler ultrasound, chronic liver diseases.
INTRODUCCIÓN
Durante años, la laparoscopia y la biopsia hepática han sido los elementos clave para establecer el diagnóstico y el seguimiento de la hepatopatía crónica. Ambos, constituyen métodos muy útiles, pero tienen el inconveniente de que son estudios invasivos y en determinadas hepatopatías no es posible utilizar la biopsia por la presencia de trastornos de la coagulación (cirrosis hepática, hepatitis crónica activa lupoide, etc.).
Con el advenimiento del ultrasonido en escala de grises como método diagnóstico, surgió una técnica imaginológica de primera línea, no invasiva, para evaluar a pacientes con alteraciones vasculares portohepáticas. Posteriormente, y con la introducción del ultrasonido Doppler dúplex (DD) y Doppler color (DC), se pudieron confirmar los hallazgos previamente referidos en el ultrasonido en escala de grises e identificar, con mayor precisión, los vasos sanguíneos, así como estudiar la dinámica del flujo. Estos métodos ultrasonográficos (DD-DC) permiten visualizar los vasos sanguíneos y se obtiene información valiosa mediante una serie de parámetros hemodinámicos cualitativos, semicuantitativos y cuantitativos.1-3
Con el ultrasonido DC, la anatomía vascular normal y las variantes anatómicas de los vasos pueden evaluarse rápidamente y su capacidad para distinguir el flujo permite diferenciar, de manera rápida y exacta, un vaso de otra estructura no vascular cercana.
Los ultrasonidos DD y DC como técnicas complementarias de la imagen en tiempo real, son extremadamente útiles en la identificación y evaluación de vasos pequeños comprimidos por el parénquima hepático afectado en los pacientes con hepatopatía crónica.4
Breve reseña anátomo-clínica y ultrasonográfica del hígado normal
La evaluación clínica del hígado es difícil de realizar a pesar de su tamaño, ya que su borde superior se sitúa debajo del diafragma y el resto está rodeado por las costillas; incluso, la aparente sencilla evaluación del tamaño del hígado, es problemática.
Los síntomas habituales de la enfermedad hepática (astenia, anorexia, dispepsia, malestar general o molestias abdominales, etc.) son a menudo inespecíficos e incluso en la insuficiencia hepática pueden estar ausentes hasta que la afección esté muy avanzada. Se pueden utilizar pruebas bioquímicas para cuantificar la alteración de la función hepática, pero su utilidad en el diagnóstico diferencial, en el caso de las hepatopatías difusas, es limitada.5,6
El hígado recibe su aporte de nutrientes a través de la arteria hepática y la vena porta (VP); la sangre en esta última presenta una saturación de oxígeno del 80 % y suministra del 50 al 60 % de los requerimientos de oxígeno a los hepatocitos. En términos generales, la VP suministra 70-75 % del volumen de sangre que recibe el hígado. Por este doble aporte sanguíneo (arterial y venoso), los infartos hepáticos son raros. La VP recoge la sangre de los órganos impares de la cavidad abdominal y se forma por la unión de 3 venas; la mesentérica inferior (que no se observa mediante ultrasonografía), la mesentérica superior y la esplénica. La VP constituye un tronco venoso de gran calibre y, a diferencia de otras venas, el sistema portal está intercalado entre 2 redes de capilares, la primera red capilar da inicio a los troncos venosos, de los cuales se forma la VP. La segunda red se encuentra en el parénquima hepático, donde tiene lugar la subdivisión de la porta en sus ramificaciones terminales.7
El aspecto ultrasonográfico normal del parénquima hepático es tan característico, que se emplea como modelo para ajustar todos los parámetros ecográficos del abdomen. El parénquima hepático presenta una ecoestructura relativamente fina, ligeramente ecogénica y homogénea (asume un ajuste correcto de las curvas ganancia/tiempo), es isoecogénico (o al menos casi) con respecto al bazo, más ecogénico que el parénquima renal y menos ecogénico que el páncreas. En el intersticio del parénquima hepático se hallan vasos de paredes finas.8,9
Datos generales y aspecto ultrasonográfico de la hepatopatía crónica
La histología del hígado afectado por una hepatopatía crónica se caracteriza por presentar fibrosis y una conversión de la arquitectura hepática normal en nódulos desorganizados. Los rasgos más importantes son la necrosis parenquimatosa, la regeneración y la fibrosis difusa, lo que favorece la alteración de la arquitectura lobulillar. Todas estas alteraciones provocan distorsión de la arquitectura de los lobulillos, que a su vez alteran la disposición de los vasos sanguíneos y originan una disminución en la luz de las ramas portales intrahepáticas, con aumento de la resistencia al paso de la sangre y la consiguiente dilatación de la porta extrahepática, así como la formación de trombosis y circulación colateral. La enfermedad sigue un proceso crónico y progresivo que tiene como resultado la insuficiencia hepatocitaria y la hipertensión portal.
En los pacientes con cirrosis, el hallazgo ultrasonográfico clásico es la presencia de una ecoestructura hepática "grosera". La fibrosis y la nodularidad producen una alteración en la ecoestructura hepática, que oscila entre cambios en la ecogenicidad casi imperceptibles, hasta la nodularidad macroscópica. La ecografía además puede valorar el tamaño hepático, la presencia de ascitis y la obstrucción del tracto biliar. Mediante los métodos ecográficos (DD-DC), se pueden visualizar los vasos sanguíneos hepáticos y en especial la VP, mediante su estudio se obtiene gran cantidad de información sobre la hemodinamia.
A pesar de que hasta el momento el diagnóstico específico de las hepatopatías crónicas está basado en la biopsia, los hallazgos ultrasonográficos bidimensionales son muy orientadores y, aunque el ultrasonido no es capaz de proporcionar una estimación cuantitativa de los cambios histológicos, esta técnica es, a menudo, la primera exploración que se realiza ante la sospecha de una hepatopatía crónica por lo que debemos estar familiarizados con ella.10,11
El poder establecer mediante los ultrasonidos DD y DC las alteraciones del flujo en la VP y su relación con el grado de daño parenquimatoso hepático, es un desafío futuro y un reto a la introducción de procederes diagnósticos no invasivos y seguros, en la atención adecuada a estos pacientes, con lo que se contribuye a mejorar la calidad de vida de los mismos.
INFORMACIÓN PRELIMINAR
Principios físicos e interpretación de la señal Doppler
El nombre de Doppler hace honor al científico austriaco J. C. Doppler (1805-1853) que fue el primero en describirlo.
Definición
Con el término de "efecto Doppler" se entiende el fenómeno físico, por el cual la frecuencia de la onda ultrasónica, que encuentra un objeto en movimiento, genera una onda con una variación de frecuencia directamente proporcional a la velocidad del objeto que se mueve.
La frecuencia de la onda reflejada es mayor con respecto a la incidente, si el movimiento se dirige hacia la sonda emitente, y menor si ocurre lo contrario. En el caso de la aplicación clínica del Doppler, el objeto al cual se le analiza la velocidad de movimiento está representado por los hematíes. A continuación mostramos la ecuación sobre la que se basa este fenómeno:

Donde:
DF: Diferencia de frecuencia entre la onda incidente (Fi) y la reflejada (Fr).
v: Velocidad del objeto explorado.
Fi: Frecuencia de la onda incidente.
cos a: Coseno del ángulo formado entre la dirección del haz ultrasónico y el eje del vaso explorado.
c: Constante de la velocidad de propagación del haz ultrasónico (1,540 m/s).
A continuación mostramos un esquema del efecto Doppler (Fig. 1).
La onda incidente (Fi) y la reflejada (Fr) generan variación de frecuencia (DF), proporcional a la velocidad (V) de los hematíes y al coseno del ángulo (a) formado entre el haz ultrasónico y la dirección del flujo.
Características técnicas
El primer aparato de tipo Doppler dúplex fue utilizado con la finalidad de valorar el flujo sanguíneo en las cavidades cardíacas y en los vasos carotídeos. Con posterioridad se han desarrollado equipos que permiten analizar de modo óptimo flujos sanguíneos de elevada velocidad y alto volumen. Al nivel abdominal, existe una particularidad, es preciso estudiar vasos pequeños con flujo lento lo que obliga a utilizar aparatos de elevada sensibilidad para conseguir una señal Doppler adecuada.
Frecuencia
La selección de la frecuencia que se debe utilizar durante el examen ultrasonográfico depende del poder de resolución y de la capacidad de penetración del haz de ultrasonido en los tejidos. Generalmente se utiliza aquella frecuencia que permita valorar con mayor definición el órgano o la estructura en estudio. Al nivel abdominal se suelen utilizar sondas de 3,5 MHz.13
Filtro
Todas las estructuras en movimiento dentro del campo del "volumen muestra" originan una señal Doppler y ocasionan una serie de "ruidos" anómalos que distorsionan el correcto análisis de la señal intravascular. Para obviar esta situación, los aparatos ultrasonográficos, llevan acoplado un dispositivo, denominado filtro de pared, que elimina las frecuencias de baja intensidad, y obtienen una señal Doppler nítida.14
Ángulo de incidencia
Al detallar la fórmula del efecto Doppler, uno de sus componentes es "el coseno del ángulo formado entre el haz de ultrasonido y el eje del vaso explorado"; a este ángulo se le denomina ángulo de incidencia. Cuando el haz ultrasónico es perpendicular al eje del vaso no se obtiene señal Doppler, pues el coseno de 90 ° es 0. Además, los valores próximos a 90 ° no permiten distinguir si el flujo se acerca o se aleja del transductor. Los ángulos comprendidos entre 60 ° y 90 ° no deben ser utilizados para calcular valores cuantitativos del flujo, ya que el coseno se aproxima a 0, ocasionando errores en dicho cálculo. Al nivel abdominal se recomienda un ángulo de incidencia entre 30 ° y 60 °, de promedio 45, que permite obtener valores fiables en cuanto a las características cualitativas y cuantitativas del flujo.15
Frecuencia de repetición de pulsos (PRF)
Es aquella frecuencia a la cual son transmitidos los impulsos ultrasónicos. En la mayor parte de los equipos ecográficos el PRF se ajusta automáticamente a la profundidad del campo de exploración elegido.
Análisis del espectro
Cuando se realiza un examen Doppler vemos que a las diferentes velocidades de la sangre existentes en el interior del campo explorado, le corresponden múltiples frecuencias. Al conjunto de estas múltiples y variadas frecuencias se denomina espectro.16,17
El análisis de la amplitud del espectro permite caracterizar al flujo en laminar o turbulento así como identificar sutiles aumentos de la velocidad, en el caso de una estenosis. La dirección del flujo, bien se aleje del transductor o se aproxime a él, se valora al observar si el espectro correspondiente se registra por encima o por debajo de la línea de base (línea 0). Además, al analizar el espectro se puede reconocer de forma simultánea la presencia de un flujo venoso o arterial.
Interpretación de la señal Doppler
Se ha expresado que la señal Doppler proveniente de un vaso es directamente proporcional a la velocidad de los hematíes en el interior del mismo. El estudio de los vasos de grueso calibre aporta datos sobre alteraciones intrínsecas del mismo (estenosis, oclusión, dilatación) o de alteraciones del sistema vascular por delante o posterior al vaso examinado. Al estudiar los pequeños vasos intraparenquimatosos, podemos conocer su estado de perfusión y detectar la presencia de una microangiopatía.18-20
El efecto Doppler se puede representar de 2 formas fundamentales, en forma de señal color o en forma de un espectro. La señal color es el método que analiza fundamentalmente los parámetros cualitativos del flujo, permite conocer la permeabilidad de los vasos visualizados con el ultrasonido modo B y determinar la presencia, dirección y alteraciones del flujo, según la escala de color. Con el análisis del espectro no sólo podemos evaluar el flujo de forma cualitativa sino que podemos realizar determinaciones para calcular la velocidad (análisis cuantitativo) y los índices de resistencia y pulsatilidad (análisis semicuantitativo).21-23
COMENTARIO
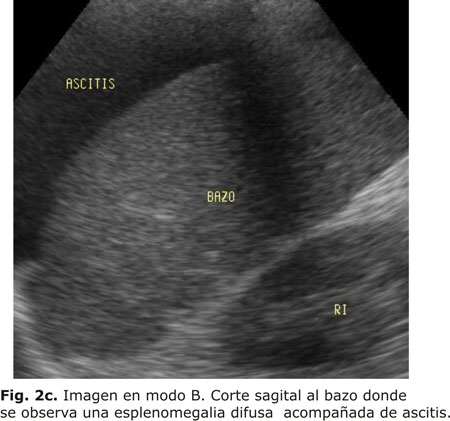
La técnica de diagnóstico por imagen de primera línea para evaluar al paciente con enfermedad portohepática, suele ser la ecografía modo B en escala de grises. El diagnóstico por imagen de la hepatopatía crónica se ve complicado por la presencia de distintos grados de fibrosis hepática que acompaña a la enfermedad primaria. Se ha descrito que el hallazgo de la nodularidad en la superficie hepática, utilizando transductores lineales de alta resolución, presenta una sensibilidad del 88 % para identificar pacientes con cirrosis24-26 (Figs. 2a, 2b y 2c).
Es sabido la gran incidencia de hepatocarcinomas en estos pacientes lo cual constituye un elemento importante ha tener en cuenta cuando se realiza la exploración ultrasonográfica de un enfermo con hepatopatía crónica y diferenciar el mismo de nódulos de regeneración u otra lesión nodular benigna del hígado.
Por su parte, el bazo es uno de los primeros órganos que responde al estasis sanguíneo venoso y que se observa aumentado de tamaño en el 40 % de las hepatopatías, según reportes.27
La mayoría de los estudios publicados hasta ahora han empleado la ecografía en tiempo real y numerosos investigadores consideraron, inicialmente, que la dilatación de la VP era un hallazgo indicador de hipertensión portal. La VP normal posee un calibre entre 11 y 13 mm, pero puede presentar grandes oscilaciones de calibre e incluso puede ser de pequeño calibre, en pacientes con hipertensión portal severa, cuando la mayor parte de la sangre se deriva por las vías colaterales, no obstante, todavía no se ha demostrado que el calibre de la VP sea un indicador exclusivo de hipertensión portal. Bolondi y otros,18,28 encontraron una sensibilidad del 41,8 % cuando sólo se consideraba el calibre de la porta.
Otros autores plantean que el curso paralelo de la vena mesentérica superior con respecto a la pared abdominal, hace difícil en ocasiones encontrar un ángulo de incidencia menor que 60 ° y el curso curveado de la vena esplénica, hace incierta la medición del ángulo lo que reduce enormemente la seguridad de la medición cuantitativa del flujo en esta vena por medio del US Doppler. En un estudio muy reciente, se evaluó la posibilidad de medir el flujo Doppler en la vena esplénica a un grupo de pacientes no cirróticos, la vena esplénica y la mesentérica superior fueron suficientemente visibles en sólo el 53-69 % de los casos.
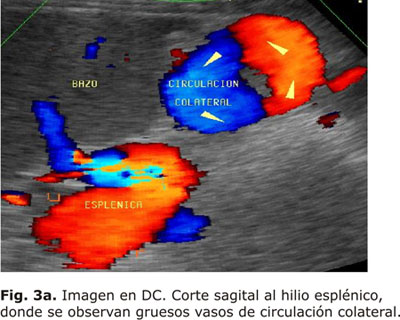
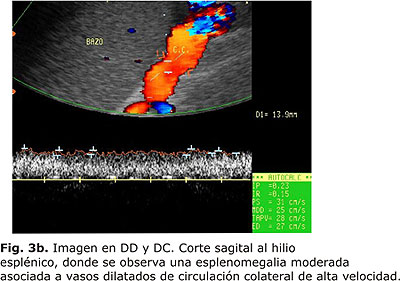
La circulación colateral suele desarrollarse en el curso de la hipertensión portal la cual constituye una complicación de la cirrosis. La hipertensión portal, ocurre cuando se obstruye el flujo venoso portal que se dirige al hígado. Desde el punto de vista práctico lo que permite el diagnóstico ecográfico de hipertensión portal es la identificación de la inversión del flujo en la VP o en las colaterales. En términos más sencillos, el flujo portal no puede alcanzar la circulación sistémica a través del hígado y debe ser desviado alrededor del mismo por medio de vías colaterales. Las colaterales representan vasos fetales colapsados o parcialmente colapsados que se permeabilizan y conectan los sistemas venosos portal y sistémico. La vía más frecuente es la coronario-esofágica, lo que ocurre en el 80-90 % de los pacientes con hipertensión portal. Otras vías colaterales menos frecuentes se producen por recanalización de la vena umbilical o paraumbical y las colaterales intestinales, esplenorrenales, gastrorrenales, retroperitoneales y hemorroidales29,30 (Figs. 3a y 3b).
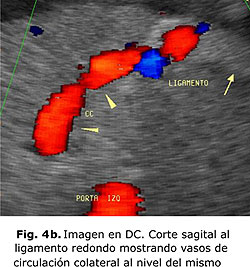
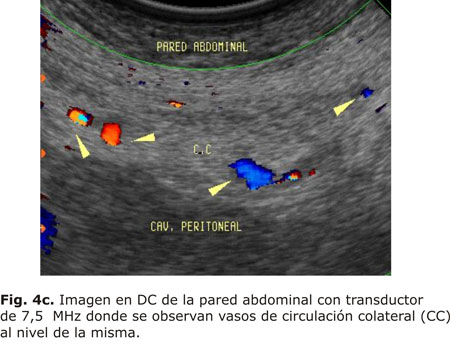
La vena umbilical recanalizada llega a medir más de 3 mm, discurre en el interior del ligamento falciforme desde la rama izquierda de la VP hasta las venas epigástricas, por la pared abdominal anterior, al nivel del ombligo, se ve la típica imagen "en ojo de buey" en la zona del ligamento redondo por la grasa hiperecogénica que rodea al vaso hipoecoico (Figs. 4a y 4b). Las venas de la pared abdominal son la causa del "caput medusae" que se observa en la exploración clínica31-33 (Fig. 4c).
La cirrosis hepática representa una de las causas más frecuentes de trombosis portal. Según diferentes estudios, la incidencia de trombosis portal en los pacientes con cirrosis oscila entre 0,6 y 17 %. Los criterios ecográficos de trombosis portohepática son la presencia de trombos ecogénicos en la luz del sistema venoso portohepático, el aumento de tamaño de la vascularización venosa portohepática, la presencia de vasos colaterales y la distensión de las venas mesentérica y esplénica permeables, proximales a la obstrucción.
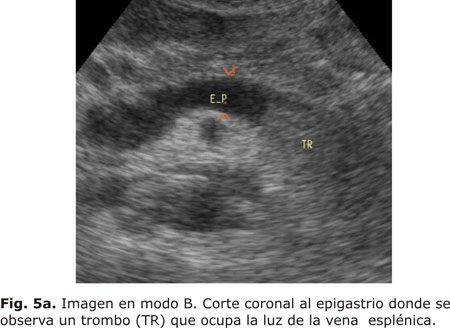
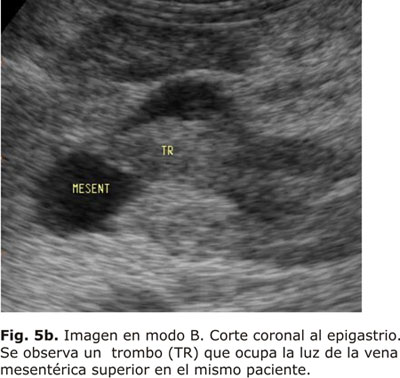
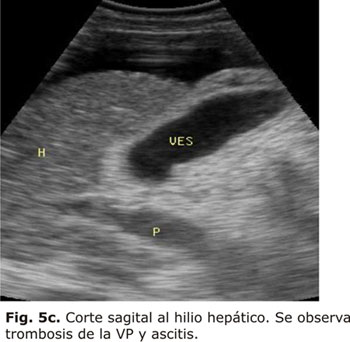
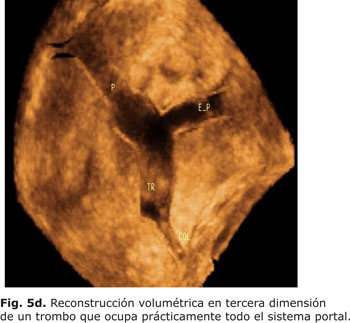
En un estudio realizado por Bolondi y otros, en 228 pacientes con cirrosis, encontraron una prevalencia de trombosis portal, parcial o total del 8 y 4,4 %, respectivamente. La introducción de la ecografía Doppler y sobre todo del Doppler color, ha contribuido notablemente a poner de manifiesto la importancia clínica de esta patología (Figs. 5a, 5b, 5c y 5d).18
Muy unido a la trombosis portal se encuentra el flujo que se aleja del hígado (hepatofugal). Kawasaki y otros, comunicaron una prevalencia de flujo hepatofugal en 6,1 % de pacientes con cirrosis y de 5,3 % en pacientes con hepatocarcinoma. Un flujo portal invertido se asocia generalmente a una reducción significativa del diámetro de la VP.27,34
Se plantea que los pacientes con flujo hepatofugal presentan una incidencia significativamente reducida de sangrado, probablemente por la presencia de grandes lechos vasculares portosistémicos colaterales, que determinan la inversión del flujo en los grandes vasos del sistema portal y crean una condición similar a las anastomosis portosistémicas quirúrgicas.35
La inversión del flujo en la vena esplénica sugiere la presencia de colaterales esplenorrenales, mientras que la inversión del flujo en la vena mesentérica superior sugiere la presencia de anastomosis de la vena mesentérica y la circulación sistémica36 (Figs. 6a y 6b).
En los pacientes con cirrosis hepática, la velocidad del flujo portal está disminuida con respecto a los valores observados en los sujetos normales. Existen variaciones que dependen de la metodología de la exploración y de la falta de homogeneidad de los pacientes. Una reducción progresiva de la velocidad del flujo portal forma parte de la historia natural de la hipertensión portal en el paciente con cirrosis. En esta situación, la ecografía Doppler es un método de estudio ideal para monitorizar, mediante controles periódicos, la evolución del cuadro hemodinámico.
En los últimos años, se han publicado numerosos artículos sobre las mediciones cuantitativas del flujo en la VP. Estos estudios concuerdan unánimemente con el hecho de que la velocidad está reducida, de modo más o menos evidente, en los pacientes con cirrosis, con respecto a los sujetos normales.
La variabilidad de los valores comunicados para la velocidad de la VP depende, en parte, de las limitaciones del método y de la variación de los patrones hemodinámicos, en relación con el grado y la causa de la cirrosis. Hay autores que plantean que existe una correlación significativa entre la reducción de la velocidad del flujo portal y la gravedad de la enfermedad.30
Al analizar el espectro del flujo de los vasos portales en estos pacientes vemos que se comporta como un espectro de banda amplia con perfil "plano", típico de un flujo venoso de baja velocidad a diferencia de lo que ocurre en los pacientes normales, como se muestra en las figuras 6a y 6b.
El sistema esplenoportal recibe fundamentalmente la sangre proveniente del tracto gastrointestinal y por eso las velocidades medias de sus flujos están en dependencia de la alimentación del grupo de estudio y existen diferencias entre los casos normales y los patológicos, es por eso que diversos autores han establecido valores de velocidades medias específicos para cada grupo poblacional, existen diferencias entre los diversos grupos étnicos (tabla).
Otros autores plantean que el enlentecimiento del flujo portal tiene valor diagnóstico cuando se acompaña de datos morfológicos de hipertensión portal (dilatación del eje espleno-portal, presencia de esplenomegalia con ectasia de la vena esplénica, circulación colateral, etc.) lo que sugiere la existencia de un proceso hemodinámico, pero carece de valor discriminante por sí mismo.35 En algunos casos, donde todavía no hay datos morfológicos de hipertensión portal, la presencia de un flujo portal lento puede sugerir la existencia de hipertensión portal en fase inicial.
Los cambios fisiológicos observados en el sujeto normal durante las fases respiratorias, enlentecimiento del flujo en inspiración y aumento en la espiración, son menos evidentes en el paciente con cirrosis. Esto es por el aumento de la resistencia intrahepática.20
Como hemos visto, el DC y DD tienen gran valor en la evaluación y seguimiento del paciente con hepatopatía crónica, constituyen unas de las primeras investigaciones (imagenológica o no) que se les debe realizar a estos pacientes, con resultados sumamente satisfactorios, muy similares a los que se obtienen por la laparoscopia y la biopsia, las cuales constituyen hasta el momento las reglas de oro en el estudio y evolución de estos pacientes.
A favor de esta técnica están además; su bajo costo, fácil manejo, reproductibilidad y ausencia de intervensionismo, todo ello con una alta sensibilidad y especificidad, superior al de otras técnicas complejas de diagnóstico por imagen, como es la tomografía axial computarizada o la resonancia magnética nuclear.30
REFERENCIAS BIBLIOGRÁFICAS
1. Barbara L. The value of Doppler US in the Study of hepatic hemodinamics. Consensus. Conference, Bologna, 12 september 1989. J Hepatol. 1990;10:353.
2. Chafetz N, Filly RA. Portal and Hepatic veins: accuracy of margin echoes for distinguish intrahepatic vessels. Radiology. 1992;130:725.
3. Brown HS, Halliwel M, Qamar R, Read A, Evans JM, Welss PNT. Measurement of normal venous blood flow by Doppler ultrasound. Gut. 1994;30:50.
4. Burns P. Interpretation and analysis of Doppler signals. En: Taylor KJW, Burns P, Welss PNT, editores. Clinical application of Doppler ultrasound. New York: Raven Press, 1996. p. 76.
5. Prives M, Lisencov N, Buhkovich V. Anatomía Humana. 4a. ed. T. 1. Moscú: Ed. MIR; 1981. p. 477-83.
6. Prives M, Lisencov N, Buhkovich V. Anatomía Humana. 4a. ed. T. 2. Moscú: Ed. MIR; 1981. p. 109-12.
7. Roca R, Smith VV. Temas de Medicina Interna. 3a. ed. T. 2. La Habana: Pueblo y Educación; 1986. p. 164-186.
8. Marks WM, Filly RA, Callen PW. Ultrasonic anatomy of the liver: a review with new applications. J Clin Ultrasound. 1997;7:137.
9. Sexton C, Zeman RK. Correlation of computed tomography, sonography a. and gross anatomy of the liver. AJR. 1998;141:711.
10. Burns P. Interpretation and analysis of Doppler Signals. En: Taylor KJM, Burns P, Welss PNT, editores. Clinical applicatión of Doppler ultrasound. New York: Raven Press, 1998. p. 95;76.
11. Gill RM. Pulsed Doppler with B mode imaging for cuantitative blood flow measurement. Ultrasound Med Biol. 1979;5:23.
12. Taylor KJW, Hollands. Doppler US. I. Basic principles, instrumentation and Pitfalls. Radiology. 1999;174:297-307.
13. Rabinovicci N, Navot N. The relationship between respiration pressure and flow distribution in the vena cava and portal hepatic veins. Surg Gynecol. 2000;151:753.
14. Navasa M, Bocchj, Reichen JL. Effects of verapamil on hepatic and systemic hemodynamics and liver funcion in patientes with cirrhosis and portal hypertension. Hepatology. 1998;8:850.
15. Puliese D, Ohishi K, Tsunida T, Sabbá C, Albano O. Portal hemodynamics in patients with chronic liver disease studied by echo-Doppler flowmeter. Am J Gastroenterol. 1997;82:1052.
16. Bolondi L, Gaiani S, Zironi Gl. Doppler US flowmetry in patients with liver cirrhosis. Relation to esophageal varices. Hepatology. 1999;10:A575.
17. Lebrech D, Hillon P, Munoz Cl. The effect of propanolol portal hypertensión in patients with cirrhosis: a hemodynamic study. Hepatology. 2:523.
18. Bolondi L, Gaiani S, Barbara L. Accuracy flow measurement by Doppler US. J Hepatol. 1998;13:269-73.
19. Sabbá C, Antonica G, Marchese Al. Correlation between portal pressure and echo Doppler portal pressure and echo-Doppler flowmetry in cirrhosis patients. Gastroenterology. 1997;102:A878.
20. Nishida O. Moiriyasu F. Nakamura TL. Relationship between splenic and superior mesenteric venous circulation. Gastroenterology. 2000;98:721.
21. Norry C, Denker H, Lunderquist A, Olm T, Tylen U. Superior mesenteric blood flow during digestion in man. Acta Chir Scand. 1995;141:197.
22. Mostbeck GH, Wittich GR, Herold l. Hemodinynamic significance of the paraumbilical veins in portal hypertension: assessment with duplex U.S. Radiology. 2000;170:339.
23. Ohnishi K, Saito M, Aat Sl. Direction of splenic venous flow, assessed by pulsed Doppler flowmetry in patientes with a large splenoportal shunt. Gastroenterology. 2000;156:250-76.
24. Okuda K, Ohnishik K. Incidence of portal vein trombosis in liver cirrhosis.An angiographic study in 708 patients. Gastroenterology. 1999,89:279-86.
25. Han DC, Feliciano DV. The clinical complexity of splenic trombosis. Am Surg. 1998 Jun;64(6):558-61; discussión 561-2.
26. Perisi M, Dyulaic DJ, Sagic D, Orbic R. Doppler- duplex ultrasonography in the diagnosis of cavernous portal vein. Sup Arh Celok Lek. 1998 Sep-Oct;126(9-10):368-73.
27. Kawasaki T, Moriyasu F, Nishida Ol. Analysis of hepatofugal flow in portal venuos system using ultrasonic Doppler duplex system: Am J Gastroenterol. 1999;84:937.
28. Foster DN, Herlinger H, Miloszewski KJAl. Hepatofugal portal blood flow in hepatic cirrhosis. Ann Surg. 2000;187:17.
29. Bolondi L, Gaiani S, Simonellisl. Changes in hepatic venous flow in liver disease assessed by Doppler US. Relationship with histology. J Hepatol. 1998:13(suppl):98.
30. Brown HS, Halliwell M, Qamar R, Read A, Evans JM, Wells PNT. Measurement of normal portal venous blood flow by Doppler ultrasound. Gut. 1989;30:50.
31. Ohnishi K, Saito M, Koen H, Nakayama T, Nomerafi Okuda K. Pulsed Doppler flow as a criterium of portal venous velocity: comparison with cineangiographic measurement. Radiology. 2000;154:495-8.
32. Zironi G, Gaiani S, Fenyves D, Rigamonti A, Bolondi L, Barbara L. Value of measurement of mean portal flow velocity by Doppler flowmetry in the diagnosis of portal hypertension. J Hepatol. 1999;16:298-303.
33. Zoli M, Marchesini G, Cordiani MR. Echo-Doppler measurement of splenic blood flow in control and in cirrotic subjects. J Clin Ultrasound. 1999;14:429-35.
34. Okasaki K, Miyazaki M, Ohnishi S, Ito K. Effects of food intake and various extrinsic hormones on portal blood flow in patients with liver cirrhosis demostrated by pulsed Doppler with the Octoson. Scan J Gastroenterol. 2000;21:1029-38.
35. Gaiani S, Bolondi L, Li Bassi, Santi V, Zironi G, Barbara L. Efect of meal on portal hemodinamic in healthy human sand in patients with chronic liver disease. Hepatology. 1999;9:815-9.
36. Ljubcic N, Duvnjak M, Rotkvic I, Kopjar B. Influence of the degree of liver failure on portal blood flow in patients with liver cirrhosis. Scand J Gastroenterol. 2000;395-400.
Recibido: 1 de febrero de 2010.
Aprobado: 20 de abril de 2010.
Dra. Natacha J. Berland de León. Hospital Clinicoquirúrgico "Hermanos Ameijeiras", Servicio de Imaginología, San Lázaro No. 701 entre Belascoaín y Marqués González, Centro Habana, Ciudad de La Habana, Cuba. CP 10300.