Meu SciELO
Serviços Personalizados
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Medicina
versão On-line ISSN 1561-302X
Rev cubana med v.50 n.2 Ciudad de la Habana abr.-jun. 2011
TEMAS ACTUALIZADOS
Modelos pronósticos para la cirrosis hepática
Prognostic models for hepatic cirrhosis
Luis Calzadilla Bertot,I Eduardo Vilar Gómez,II Laritza Lincheta EnriquezI
IEspecialista de I Grado en Gastroenterología. Instituto Nacional de Gastroenterología. La Habana, Cuba.
IIDoctor en Ciencias Médicas. Especialista de II Grado en Gastroenterología. Instituto Nacional de Gastroenterología. La Habana, Cuba.
RESUMEN
Los modelos pronósticos representan un pilar importante en la evaluación de los pacientes con cirrosis hepática, sobre todo a la hora de tomar decisiones como el trasplante hepático. Los 2 modelos más utilizados al nivel mundial, el Child Pugh Turcotte y el Model for end stage liver disease (MELD), presentan ventajas y desventajas en su aproximación a los pacientes. El objetivo de este trabajo fue revisar estos modelos pronósticos utilizados en la enfermedad hepática terminal, así como comparar el modelo MELD y el Child Pugh Turcotte sobre la base del diseño, eficacia predictiva y aplicación practica. Se concluye que ambos modelos son útiles para predecir la mortalidad en los pacientes con cirrosis hepática y que se deben realizar futuras investigaciones para mejorar su poder discriminativo.
Palabras clave: Child Pugh, MELD, modelos pronósticos, cirrosis.
ABSTRACT
The prognostic models are a significant pillar in assessment of patients presenting hepatic cirrhosis, mainly at moment to make a decision related to liver transplantation. The two more used models at international level, the Child Pugh Turcotte and the Model for end stage liver disease ( MELD) have advantages and disadvantages in its approximation to patients. The aim of present paper was to review these prognostic models used in the end-terminal liver disease, as well as to compare the above mentioned models on the base of the design, predictive effectiveness and practical application. We conclude that both models are useful to predict mortality in patients presenting with hepatic cirrhosis and also that more future researches must to be performed to improve its discriminatory power.
Key words: Child Pugh, MELD, prognostic models, cirrhosis.
INTRODUCCIÓN
La determinación del pronóstico de los pacientes es una parte importante de su evaluación la cual tiene significativa influencia en la elección de la terapéutica. Es por tanto primordial que se adquieran y se desarrollen herramientas para el pronóstico individualizado de pacientes. En las hepatopatías crónicas, el pronóstico puede ser particularmente valorado para ser usado a la hora de decidir conductas como el trasplante hepático.1
Los médicos, en la práctica diaria, nos enfrentamos a diversos problemas relacionados con el pronóstico de nuestros pacientes. El término "pronóstico" hace referencia a los posibles resultados de una enfermedad y la frecuencia con que se puedan producir. A partir del momento del diagnóstico de un proceso cualquiera, nada es casual. Una multitud de características en relación con la enfermedad, los antecedentes del paciente, el tratamiento o las condiciones sociales de este, sean conocidas o no, condicionan la evolución. Estas características se denominan "factores pronósticos". Determinar el pronóstico en un paciente concreto significa tener en cuenta estos factores para conocer qué es lo que puede ocurrir y en qué plazo.1
Estos factores o variables se pueden combinar en un "modelo de pronóstico" para mejorar la capacidad de predicción. En la práctica, este proceso no es simple. La razones son: 1. El principio de la diversidad biológica entre los individuos, por su recombinación genética, que los hace diferentes en su susceptibilidad a contraer enfermedades, mostrando diferentes manifestaciones y con un espectro de variación entre los pacientes; 2. El factor tiempo. Dado que las enfermedades se desarrollan y progresan en el tiempo, los pacientes consultan en varios tiempo-estadio de la enfermedad, con diferentes combinaciones de signos y síntomas.2
Pueden construirse curvas de supervivencia para combinar factores pronósticos. Esto puede llevarse a cabo estratificando a los pacientes de acuerdo con la existencia o no de una serie de factores pronósticos o puede utilizarse una técnica estadística denominada análisis multivariado.3 Esta prueba estadística nos permite determinar las contribuciones independientes de varios factores a una complicación o desenlace. En muchas situaciones clínicas, la manipulación experimental de grupos de estudio no es factible, ética o práctica. Por ejemplo, no es posible probar si el cigarrillo incrementa la probabilidad de enfermedad coronaria, asignando aleatoriamente a un grupo fumar y a otros no. En estas circunstancias el análisis multivariado puede ser útil para evaluar la asociación entre múltiples factores de riesgo y un desenlace.1
Los 3 tipos de análisis multivariado que comúnmente se usan en investigación clínica son: el análisis de regresión múltiple lineal, el análisis de regresión múltiple logística y el análisis de regresión de Cox. El análisis de regresión de Cox se usa cuando el desenlace es longitud o duración en el tiempo para alcanzar un evento (tiempo desde el momento del diagnóstico a la muerte), y es el más utilizado en modelos pronósticos.1-3
Estos modelos pronósticos toman en cuenta el patrón de covariacion o correlación entre las variables estudiadas. Generalmente, los mejores modelos tienden a incluir variables que estén altamente correlacionadas con la variable de desenlace, pero no fuertemente inter-relacionadas entre sí, reflejan una contribución independiente para predecir la variable de desenlace. Estos modelos se usan en los pacientes para calcular un índice pronóstico el cual puede ser transformado en una probabilidad de supervivencia para un período de tiempo dado.1,3,4
Muchas hepatopatías crónicas generalmente se mantienen de forma estable con períodos de deterioro y mejoría transitoria. En general, el rango de progresión puede ser lento, en particular en fases tempranas de la enfermedad. Tarde o temprano, dependiendo de la actividad de la enfermedad, el curso relativamente estable de esta pasa a una fase en la que se desarrolla en forma de aguda aceleración de la progresión, con la aparición de descompensación, complicaciones y muerte. Los indicadores pronósticos pueden ser diferentes en la fase temprana y en la tardía de la enfermedad.2 En la fase temprana, la intensidad del proceso de la enfermedad o "actividad de esta" (necrosis de células hepáticas e inflamación) se traducirá en aumento de las enzimas hepáticas como aspartato aminotransferasa (ASAT) o alaninotransaminasa (ALAT) y elevación de las inmunoglobulinas en el suero; en la fase tardía, los indicadores más importantes de estadio avanzado los representan la disminución de la función hepática y las alteraciones estructurales (cirrosis y descompensación hepática) traducido en elevación de bilirrubina sérica, descenso de la albumina sérica, índice de protrombina elevado (prolongación del tiempo de protrombina), aparición de ictericia, ascitis, várices esofágicas y sangrado de estas, encefalopatía y aumento de la creatinina serica.5
La sobrevida de los pacientes con cirrosis disminuye significativamente después de la descompensación clínica (ascitis, ictericia, hemorragia variceal, encefalopatía o hepatocarcinoma). D'Amico y otros, después de seguir 1 155 pacientes por 6 años, encontraron que el 63 % de ellos se descompensaron, con una sobrevida a 6 años de 54 % en los compensados y de 21 % en los descompensados.5
Por varias décadas gran cantidad de modelos pronósticos han sido desarrollados en general para cirrosis y enfermedades hepáticas en específico. Para los médicos ha sido un desafío elaborar herramientas fiables para predecir el curso de un número de hepatopatías crónicas, incluyendo la cirrosis.2
Modelo Child-Pugh-Turcotte
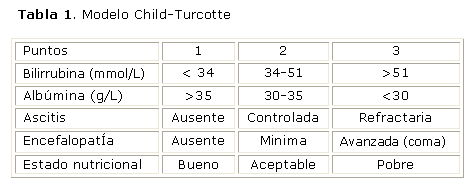
El modelo Child o Child-Turcotte fue propuesto por primera vez en 1964.6 La versión inicial del modelo pronóstico de Child-Turcotte, incluía 2 variables continuas (bilirrubina y albúmina) y 3 variables cuantitativas discretas (ascitis, encefalopatía y estado nutricional), como se observa en la tabla 1. La selección de estas 5 variables fue empírica así como los puntos de corte para bilirrubina y albúmina. Las 5 variables y sus respectivos puntos de corte fueron asignados para definir 3 grupos distintos con incremento de su severidad (A, B y C) los pacientes con valores individuales se asignan a diferentes grupos. Por tanto, a las variables se les asignan 1, 2 y 3 puntos según caigan dentro de los valores límites de cada grupo A, B y C, respectivamente; el puntaje es la suma de todos los puntos desde un rango de 5 a 15. Es generalmente aceptado que pacientes con puntuación entre 5 y 8 pertenecen al grupo A, pacientes con puntuación entre 9 y 11 pertenecen al grupo B y pacientes con puntuación entre 12 y 15, al grupo C.6
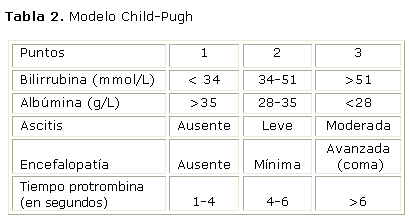
Una versión modificada fue propuesta casi 10 años después (tabla 2), denominada Child-Pugh (CP).7 En esta versión modificada, el estado nutricional fue reemplazado por el tiempo de protrombina. El punto de corte más bajo de la albúmina fue cambiado de 30 a 28 g/L. El modelo correspondiente a la suma de todos los puntos individuales permite categorizar a los pacientes en diferentes grados de Child-Pugh, A (5-6 puntos, B (7-9 puntos) y C (10-15puntos).7 De forma importante, el rango total de puntos (5-15) no es igualmente distribuido entre los grados A, B y C, probablemente tratando de reflejar más eficientemente el impacto clínico de cada grado en términos de pronóstico.
Las variables incluidas en el modelo de Child-Pugh son a veces consideradas como un reflejo de las funciones de síntesis (albúmina y protrombina) y de excreción (bilirrubina) del hígado, sin embargo, este concepto no puede ser visto como absoluto. Efectivamente, la albúmina no solo es influenciada por la síntesis hepática sino por el escape transvascular o aclaramiento favorecido por la sepsis8 y la ascitis.9 De forma similar, la bilirrubina está aumentada en casos de insuficiencia renal, hemólisis y sepsis10 todas ellas condiciones comunes en pacientes con cirrosis. El descenso del índice de protrombina puede asimismo estar relacionado con la activación de la coagulación y la mayor causa de esta última es la sepsis;11 asímismo, la encefalopatía hepática puede ser precipitada por sepsis o insuficiencia renal.12 Como resultado, la albúmina, la bilirrubina, la protrombina y la encefalopatía representan marcadores pronósticos que provienen de varias fuentes y no solo de las funciones hepáticas. El modelo Child-Pugh puede ser visto como una evaluación multiorgánica en pacientes con cirrosis hepática de base más que un estimado simple de las funciones hepáticas.
Existen varias limitaciones desde el punto de vista estadístico del modelo CP:13 La primera limitación proviene del hecho de que los 5 componentes del modelo fueron seleccionados de forma empírica. También es un argumento importante a su favor que estudios posteriores han reportado que estas variables tienen significación estadística en relación con el curso de la cirrosis.2,12,14,15
Sin embargo, no todas las variables tienen una influencia independiente. Se puede deducir, por ejemplo, que la albúmina y los factores de la coagulación, ambos sintetizados por el hígado, están fuertemente relacionados entre ellos. Incluyendo estas 2 variables en un único modelo pronóstico, se puede sobrevalorar su influencia. Solo un análisis multivariado permite seleccionar variables que no interfieran con las demás.2
Una segunda limitación proviene del uso arbitrario de los puntos de corte para las variables cuantitativas. No existe evidencia de que estos valores de los puntos de corte sean los óptimos para definir cambios significativos en el riesgo de mortalidad. Por ejemplo, un paciente con un nivel de bilirrubina 55 mmol/L (Child C) puede ser categorizado en el mismo nivel de bilirrubina que un paciente con 150 mmol/L.13
Una tercera limitación es que a cada variable se le da el mismo peso dentro del modelo. El análisis multivariado muestra que el impacto de diferentes factores predictivos en la mortalidad es muy variable, por ejemplo el peso de la bilirrubina y el INR varía de 1-3 en el modelo MELD.16 Por tanto, otorgándole el mismo peso a diferentes variables, resulta en sobreestimar o subestimar su verdadero impacto. Además de esto, los puntos de corte para variables cualitativas, ascitis y encefalopatía son imprecisos y pueden estar sujetos a varias interpretaciones. En la práctica clínica, la encefalopatía puede ser evaluada como ausente, mínima o avanzada; el CP, es una variable en dependencia de su intensidad y puede ser alterada por el uso de agentes farmacológicos. Como se mencionó, a las 5 variables se les otorga el mismo peso (1 a 3), como si tuvieran la misma importancia pronóstica.13 Algunos estudios sugieren que tiene más importancia la encefalopatía que la ascitis y la albúmina, y mayor que la bilirrubina.17 La supervivencia a 1 año, después de que aparece encefalopatía hepática (sin hemorragia gastrointestinal) es de 33 % y con hemorragia, de 15 %, la muerte ocurre dentro de los primeros meses. En otras palabras, 2 pacientes pueden tener el mismo puntaje, pero con diferentes contribuciones de cada una de las 5 variables y pueden tener diferentes pronósticos.14
Una cuarta limitación es que no fueron tomados en consideración importantes factores pronósticos . En particular, un número significativo de estudios han enfatizado la influencia de la función renal en el curso de la cirrosis.15,16,18
Otros estudios han mostrado que marcadores de hipertensión portal incluyendo várices esofágicas,19 velocidad del flujo portal y gradiente de presión venosa hepática20,21 proveen información pronóstica muy útil en pacientes con enfermedad hepática en estadio terminal.
Por último, el modelo CP no toma en cuenta la causa de la cirrosis, la posible coexistencia de factores causales y la persistencia de procesos dañinos como son el abuso mantenido de alcohol, la replicación del virus C o B o actividad inflamatoria en hepatitis autoinmune.22 En reportes previos, las variaciones en la supervivencia explicadas por el puntaje CP son algo bajas, menos del 50 %, así como en el caso de la mayoría de los modelos de supervivencia hacen énfasis en el hecho de que otros factores desempeñan un papel importante en el pronóstico.23
Modelo MELD
La red nacional para la distribución de órganos de Estados Unidos, United Network for Organ Sharing (UNOS,) utilizó durante muchos años un sistema de distribución de órganos para trasplante hepático basado en categorías con variables clínicas. Este sistema presentaba limitantes ya que la determinación de la severidad de dichas variables, grado de ascitis o encefalopatía, era subjetivo.16
Desde febrero del 2002, UNOS adoptó un nuevo sistema, el modelo Model for End-stage Liver Disease (MELD), modelo para la enfermedad hepática terminal. El MELD es creado través del análisis de regresión de Cox, con el fin de determinar el pronóstico de pacientes sometidos a shunt intrahepático porto-sistémico, TIPS por sus siglas en inglés,16 y que después fue validado en pacientes con cirrosis hepática en estadio terminal24 y utilizado como sistema para la distribución de órganos en el trasplante hepático.25 Este modelo utiliza 3 variables objetivas de uso clínico diario: bilirrubina, internacional normalized ratio (INR) para tiempo de protrombina, creatinina sérica y etiología de la cirrosis, esta ultima variable fue removida posteriormente del modelo por no afectar de forma significativa el pronóstico de la supervivencia. A partir de estas variables se obtiene un puntaje que predice la supervivencia en un paciente dado.
Puntaje MELD= R=0,957 x log e (creatinina mg/dL) + 0,38 x log e (bilirrubina mg/dL) + 1,120 x log e (INR) + 0,643 x 10.
Con esta fórmula, un mayor puntaje indica mayor severidad de la enfermedad y por tanto, mayor riesgo de fallecer. Este nuevo modelo cambia los sistemas de distribución de órganos para trasplantes de hígado actuales que hasta hace muy poco dependían para la asignación de un órgano, en gran medida, del tiempo en lista de espera. Con el MELD, la asignación de un órgano a un paciente está determinada por el grado de severidad de su enfermedad hepática y sus posibilidades de supervivencia.16,24,25 Se ha sugerido que complicaciones de la hipertensión portal como ascitis, encefalopatía o sangrado por várices esofágicas pudieran agregar exactitud al sistema, pero su inclusión no fue de significación estadística,16 sin embargo, estudios recientes han señalado la importancia de la ascitis persistente así como la subestimación del riesgo de muerte por parte de este modelo en pacientes con encefalopatía refractaria a tratamiento.26 Recientes reportes señalan que la adición de la ascitis al modelo MELD pudiera incrementar su eficacia pronostica,27 asimismo, los propios investigadores que diseñaron el MELD reconocen a la encefalopatía portosistémica como una variable que pudiera proporcionar información pronóstica adicional, de forma independiente, al MELD.28
El modelo MELD posee, al igual que el CP, varias limitaciones.13,29 Primero, el uso de análisis multivariado para determinar cuáles variables serían incluidas en el modelo final, puede ser visto más fidedigno que la selección empírica, sin embargo, el análisis multivariado fue hecho sobre la base de variables que inicialmente fueron seleccionadas de forma empírica porque se pensó que pudieran tener influencia pronóstica potencial. Sin embargo, no se puede ser negar que importantes variables no fueron tomadas en cuenta para el análisis. Las variables incluidas en el modelo MELD, en contraste con encefalopatía y ascitis, son teóricamente objetivas y no influenciadas por apreciaciones subjetivas. Por otro lado, la creatinina puede fluctuar frecuentemente, por enfermedades intercurrentes (deshidratación, hemorragia, uso de diuréticos), deterioro reversible o transitorio que puede inapropiadamente avanzar al paciente en la lista.18 Para propósitos de cálculos, el máximo nivel de creatinina considerado es de 353 mmol/L (4 mg/dL). Igualmente, el valor mínimo es 1 para todas las variables. Además, la variabilidad interlaboratorio relacionada con el uso del INR para tiempo de protrombina sobre la base de diferentes ISI (International sensitive index) utilizados se traducen en variaciones de hasta 6 puntos en el modelo MELD pudiendo afectar la decisión de incluir o avanzar un paciente en la lista de espera del trasplante hepático.30 Otro de los problemas, lo constituyen los pacientes con indicación de trasplante con enfermedad tumoral (hepatocarcinoma) sin insuficiencia hepática. Si se aplica el criterio MELD, solo recibirían el transplante cuando ya existiese diseminación tumoral. Se ha propuesto añadir puntos a su MELD basal, en dependencia del tamaño del tumor y del tiempo estimado, que el hepatocarcinoma sobrepase los 5 cm, tamaño que implicaría excluir al paciente de la lista de espera, aunque se desconoce con exactitud el patrón de crecimiento del hepatocarcinoma, y, por tanto, serían cálculos teóricos.31
Se han realizado modificaciones al MELD con el objetivo de incrementar su poder predictivo como son la adición del sodio al modelo, el cual ha sido útil en pacientes con ascitis refractaria al tratamiento y en la lista de espera para el transplante hepatico.32 A pesar de esto se debe tener en cuenta que el tratamiento diurético y la administración de fluidos hipotónicos a pacientes cirróticos puede disminuir las concentraciones de sodio en al menos 4 mEq/L y alterar la puntuación del modelo.13 Las variaciones en el INR para el tiempo de protrombina observadas en pacientes cirróticos bajo tratamiento con anticoagulantes (por ejemplo, trombosis de la vena porta) han tratado de ser solucionadas diseñando un modelo que no incluya esta variable conocido como MELD XI (por MELD excluding INR ).33 Este modelo fue diseñado ajustándo los coeficientes de regresión de la bilirrubina y la creatinina con el fin de lograr similar peso para cada variable respecto al modelo original. De forma sorprendente, el poder discriminativo de este modelo fue de 0,83, lo que llama la atención porque el INR para tiempo de protrombina representa la variable que más peso tiene dentro del MELD y que la muestra utilizada para este estudio no fueron pacientes sometidos a tratamiento con anticoagulantes, por tanto, futuros estudios se requieren para evaluar el impacto de este modelo con solo 2 variables en pacientes con enfermedad hepática en estadio terminal. Por último, es lógico pensar que pacientes con una puntuación MELD que se incrementaba con el tiempo tendrían peor pronóstico que aquellos con un MELD bajo o que decrecía con el tiempo, por tanto se diseñó el Delta MELD (definido por la diferencia entre el MELD actual y MELD más bajo medido 30 días).Sin embargo, esta variación del modelo mostró eficacia predictiva en el análisis univariado, pero al ser incluido en un análisis multivariado no estuvo asociado a la mortalidad de forma independiente. 13
Además de esto, como otros modelos pronósticos, el MELD puede ser fidedigno predictor del riesgo de muerte en los pacientes con cirrósis candidatos a trasplante ortotópico, pero con problemas para la aproximación a un paciente de forma individual.23 Al menos 4 puntos merecen atención en el modelo: 1. el deterioro transitorio y reversible de las variables medidas por el MELD puede mover un paciente hacia arriba en la lista de espera, 2. el curso de la cirrosis, proceso relacionado con el tiempo con gran variabilidad entre pacientes y en un mismo individuo,29-32 3. el cambio, con el tiempo, de los índices no medidos por el MELD (encefalopatía, ascitis) una razón potencial de imprecisión y 4. la comorbilidad asociada, la cual puede afectar el pronóstico.29
Comparación entre CHILD y MELD
Las principales ventajas del MELD sobre el CP radican en: (a) está basado en variables las cuales fueron seleccionadas por análisis estadísticos más que por juicio clínico, (b) las variables son objetivas y es posible que sean menos influenciadas por factores externos, (c) cada variable se le ha dado su importancia o sea su peso de acuerdo con su influencia en el pronóstico, (d) el modelo es continuo por lo que permite ser aplicado a grandes cantidades de pacientes.34
Estas variables biológicas, en contraste con la ascitis y la encefalopatía, no están influenciadas por el juicio individual y solo pueden ser ligeramente alteradas por factores externos. La inclusión de un marcador como la función renal en el modelo es probablemente una de las razones determinantes de la superioridad de este frente al CP. Adicionada a esto, el modelo MELD ha sido validado de forma prospectiva en la supervivencia de pacientes con TIPS. 35
La bilirrubina y el tiempo de protrombina también son incluidos en el CP, el cual ha sido utilizado como la herramienta más eficaz para el pronóstico. Así, en el CP, los puntos de corte se mueven de una a otra clase, el modelo MELD usa una medida continua de estas 2 variables, lo que implica un mayor poder discriminador. 16
Sin embargo, a pesar de las desventajas que ofrece el CP frente al MELD en el cuidado y la atención de un paciente de forma individual, la superioridad del MELD sobre el CP se vuelve menos evidente. El CP es más útil para la valoración individual, puede ser combinado con otras informaciones clínicas.23 Ambos modelos son útiles para evaluar pacientes con enfermedad hepática en estadio terminal, su poder discriminativo a los 3 meses varía según curvas de ROC para el CP de 0,67 a 0,84 y para el MELD de 0,70 a 0,87 (tabla 3).36,37 Es importante señalar que adición de la creatinina al modelo CP incrementa su poder predictivo, según varios autores.38-40 En la tabla 1 se refleja la capacidad predictiva de ambos modelos, según curvas de ROC en diferentes períodos y con diferentes muestras.
Los modelos pronósticos son importantes para comprender los determinantes y el curso de las enfermedades hepáticas crónicas.13 A lo largo de los años, se han diseñado muchos modelos pronósticos, una relativamente nueva contribución es el MELD, el cual, desde un punto de vista metodológico, es preferible al CP, sin embargo, incluso los mejores modelos pronósticos, tienen una limitación de predicción, no son lo suficientemente precisos para ser útiles en el pronóstico individual de cada paciente de cualquier forma la información proporcionada por estos modelos debe ser utilizada solamente como suplemento de los demás datos clínicos a la hora de tomar una decisión con cada paciente.2
La adición de un nuevo marcador pronóstico a los modelos ya establecidos o el diseño de alguno nuevo debe basarse en nuevas herramientas estadísticas y no solo en la estadística de concordancia (C statistic); una extensión de la curva bajo el área de (ROC). Para obtener mejores índices pronósticos en el futuro se necesitan identificar más variables que se centren en el proceso de la enfermedad, utilizar datos provenientes de seguimiento de mayor cantidad de pacientes e involucrar a estadísticos expertos en el proceso del diseño del modelo para asegurar la validación del análisis y los resultados.45,46
REFERENCIAS BIBLIOGRÁFICAS
1. Christensen E. Prognostic models in chronic liver disease: validity, usefulness and future role. J Hepatology. 1997;26:1414-24.
2. Orlandi F, Christensen E. A consensus conference on prognostic studies in Hepatology. J Hepatol. 1999;30:171-2.
3. Fletcher R, Fletcher S, Wagner E. Prognostic. Epidemiología Clínica. Aspectos Fundamentales. 2da. ed. Barcelona: Masson; 1998.
4. Cárdenas A, Gines P. Prognostic indicators in liver cirrhosis. J Hepatology. 2005,42:493-6.
5. D'Amico G, Morabito A, Pagliaro L, Marubini E, Caltagirone M, Filippazzo G et al. Survival and prognostic indicators in compensated and decompensate cirrhosis. Dig Dis Sci. 1986;31:468-75.
6. Child CG, Turcotte JG. Surgery and portal hypertension. En: Child CG, editor. The liver and portal hypertension. Philadelphia: W. B. Saunders Co., 1964. p.50.
7. Pugh RN, Murray-Lyon IM, Dawson JL, Pietroni MC, Williams R. Transection of the esophagus for bleeding oesophageal varices. Br J Surg. 1973;60:646-9.
8. Fleck A, Raines G, Hawker F, Trotter J, Wallace PI, Ledingham IM, et al. Increased vascular permeability: a major cause of hypoalbuminaemia in disease and injury. Lancet. 1985;1:781-4.
9. Henriksen JH, Parving HH, Christiansen L, Winkler K, Lassen NA. Increased transvascular escape rate of albumin during experimental portal and hepatic venous hypertension in the pig. Relation to findingsin patients with cirrhosis of the liver. Scand J Clin Lab Invest. 1981;41:289-99.
10. Plessier A, Denninger MH, Consigny Y, Pessione F, Francoz C, Durand F, et al. Coagulation disorders in patients with cirrhosis. Liver Int. 2003;23:440-8.
11. Ravaioli M, Masetti M, Ridolfi L, Lorenza R, Grazi GL, Venturoli N, et al. Laboratory Test Variability and Model for End-Stage Liver Disease Score Calculation: Effect on Liver Allocation and Proposal for Adjustment. Transplantation. 2007;83:919-24.
12. Bajaj J. Review article: the modern management of hepatic encephalopathy Aliment Pharmacol Ther. 2009;31:537-54.
13. Durand F, Valla D. Assessment of prognosis of cirrhosis. Semin Liver Dis. 2008 Feb;28(1):110-22.
14. Gines P, Quintero E, Arroyo V, Teres J, Bruguera M, Rimola A, et al. Compensated cirrhosis: natural history and prognostic factors. Hepatology. 1987;7:122-8.
15. Angermayr B, Cejna M, Karnel F, Gschwantler M, Koenig F, Pidlich J, et al. Child-Pugh versus MELD score in predicting survival in patients undergoing transjugular intrahepatic portosystemic shunt. Gut. 2003;52:879-85.
16. Malinchoc M, Kamath PS, Gordon FD, Peine CJ, Rank J, Ter-Borg PL. A model to predict poor survival in patients undergoing transjugular intrahepatic portosystemic shunts. Hepatology. 2000;31:864.
17. Kamath P. Scoring severity of chronic liver disease. J Gastroenterol Hepatol. 2002;17:s298-s299.
18. Francoz C, Glotz D, Moreau R, Durand F. The evaluation of renal function and disease in patients with cirrhosis. J Hepatol. 2010 Apr;52(4):605-13.
19. Huo TI, Lee SD, Lin HC. Selecting an optimal prognostic system for liver cirrhosis: the model for end-stage liver disease and beyond. Liver Int. 2008 May; 28(5):606-13.
20. Ripoll C, Groszmann R, Garcia-Tsao G, Grace N, Burroughs A, Planas R. Hepatic venous pressure gradient predicts clinical decompensation in patients with compensated cirrhosis. Gastroenterology. 2007 Aug;133(2):481-8.
21. Wadhawan M, Dubey S, Sharma BC, Sarin SK, Sarin SK. Hepatic venous pressure gradient in cirrhosis: correlation with the size of várices, bleeding, ascites, and child's status. Dig Dis Sci. 2006 Dec;51(12):2264-9.
22. Longheval G, Vereerstraeten P, Thiry P, Delhaye M, le Moine O, Deviere J, et al. Predictive models of short- and long-term survival in patients with nonbiliary cirrhosis. Liver Transpl. 2003;9:260-7.
23. Christensen E. Prognostic models including the Child-Pugh, MELD and Mayo risk scores-where are we and where should we go. J Hepatol. 2004;41:344-50.
24. Kamath PS, Wiesner RH, Malinchoc M, Kremers W, Therneau TM, et al. A model to predict survival in patients with end-stage liver disease. Hepatology. 2001;33:464-70.
25. Wiesner RH, McDiarmid SV, Kamath PS, Edwards EB, Malinchoc M, Kremers WK, et al. MELD and PELD: Application of survival models to liver allocation. Liver Transpl. 2001;7:567-80.
26. Hou MC, Lee FY, Lee PC, Chang FY, Lee SD. Limitation of the model for end-stage liver disease for outcome prediction in patients with cirrhosis-related complications. Clin Transplant. 2006 Mar-Apr;20(2):188-94.
27. Somsouk M, Guy J, Biggins SW, Vittinghoff E, Kohn MA, Inadomi JM. Ascites improves upon plus serum sodium model for end-stage liver disease (MELD) for predicting mortality in patients with advanced liver disease. Aliment Pharmacol Ther. 2009 Oct;30(7).
28. Stewart CA, Malinchoc M, Kim WR, Kamath PS. Hepatic encephalopathy as a predictor of survival in patients with end-stage liver disease. Liver Transpl. 2007 Oct; 13(10):1366-71.
29. Wan V, Saab S. Liver trasplantation in the era of model for end-stage liver disease. Liver International. 2004;24:1-8.
30. Marlar RA. Determining the model for end-stage liver disease with better accuracy: neutralizing the international normalized ratio pitfalls. Hepatology. 2007 Aug;46(2):295-6.
31. Roayaie K, Feng S. Allocation policy for hepatocellular carcinoma in the MELD era: room for improvement? Liver Transpl. 2007 Nov;13(11 Suppl 2):S36-43.
32. Kim WR, Biggins SW, Kremers WK, Wiesner RH, Kamath PS, Benson JT et al. Hyponatremia and Mortality among Patients on the Liver-Transplant Waiting List. N Engl J Med. 2008;359:1018.
33. Heuman DM, Mihas AA, Habib A, Gilles HS, Stravitz RT, Sanyal AJ et al. MELD-XI: a rational approach to "sickest first" liver transplantation in cirrhotic patients requiring anticoagulant therapy. Liver Transpl. 2007 Jan;13(1):30-7.
34. Pagliaro L. MELD: the end of Child-Pugh classification? J Hepatol. 2002 Jan;36(1):141-2.
35. Schepke M, Roth F, Fimmers R, Brensing KA, Sudhop T, Schild HH, et al. Comparison of MELD, Child_Pugh, and Emory model for the prediction of survival in patients undergoing transjugular intrahepatic portosystemic shunting. Am J Gastroenterol. 2003;98:1167-74.
36. Cholongitas E, Marelli L, Shusang V, Senzolo M, Rolles K, Patch D et al. A systematic review of the performance of the model for end-stage liver disease (MELD) in the setting of liver transplantation. Liver Transpl. 2006 Jul;12(7):1049-61.
37. Cholongitas E, Papatheodoridis GV, Vangeli M, Terreni N, Patch D, Burroughs AK. Systematic review: The model for end-stage liver disease-should it replace Child-Pugh's classification for assessing prognosis in cirrhosis? Aliment Pharmacol Ther. 2005 Dec;22(11-12):1079-89.
38. Angermayr B, Koening F, Cejna M, Karnel F, Gschwantler M, Ferenci P. Creatinine-modified Child-Pugh score (CPSC) compared with MELD-score to predict survival in patients undergoing TIPS. Hepatology. 2002;36:860A.
39. Giannini E, Botta F, Fumagalli A, Malfatti F, Testa E, Chiarbonello B et al. Can inclusion of serum creatinine values improve the Child-Turcotte-Pugh score and challenge the prognostic yield of the model for end-stage liver disease score in the short-term prognostic assessment of cirrhotic patients? Liver Int. 2004 Oct;24(5):465-70.
40. Papatheodoridis GV, Cholongitas E, Dimitriadou E, Touloumi G, Sevastianos V, Archimandritis AJ. MELD vs Child-Pugh and creatinine-modified Child-Pugh score for predicting survivalin patients with decompensated cirrhosis. World J Gastroenterol. 2005;11(20):3099-104.
41. Salerno F, Merli M, Cazzaniga M, Valeriano V, Rossi P, Lovaria et al. MELD score is better than Child-Pugh score in predicting 3-month survival of patients undergoing transjugular intrahepatic portosystemic shunt. J Hepatol. 2002 Apr;36(4):494-500.
42. Ferral H, Gamboa P, Postoak DW, Albernaz VS, Young CR, Speeg et al. Survival after elective transjugular intrahepatic portosystemic shunt creation: prediction with model for end-stage liver disease score. Radiology. 2004 Apr;231(1):231-6.
43. Botta F, Giannini E, Romagnoli P. MELD scoring system is useful for predicting prognosis in patients with liver cirrhosis and is correlated with residual liver function: a European Study. Gut. 2003;52:134-9.
44. Said A, Williams J, Holden J, Remington P, Gangnon R, Musat A, et al. Model for end stage liver disease score predicts mortality across a broad spectrum of liver disease. J Hepatol. 2004;40:897-903.
45. Cook NR. Statistical evaluation of prognostic versus diagnostic models: beyond the ROC curve. Clin Chem. 2008 Jan;54(1):17-23.
46. Pencina MJ, D'Agostino RB, D'Agostino RB Jr, Vasan RS. Evaluating the added predictive ability of a new marker: from area under the ROC curve to reclassification and beyond. Stat Med. 2008 Jan 30;27(2):157-72.
Recibido: 8 de octubre de 2010.
Aprobado: 1 de noviembre de 2010.
Dr. Luis Calzadilla Bertot. Instituto de Gastroenterología, 25 No. 503 entre H e I, El Vedado, Ciudad de La Habana, Cuba. Correo electrónico: lcbertot@infomed.sld.cu