Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Cubana de Medicina
versão impressa ISSN 0034-7523versão On-line ISSN 1561-302X
Rev cubana med vol.54 no.2 Ciudad de la Habana abr.-jun. 2015
PRESENTACIÓN DE CASO
Aneurisma del tabique interauricular asociado a ictus
Atrial septal aneurysm associated with stroke
Dr. Liván Rodríguez Mutuberría, Lic. Yusimí Serra Valdés
Centro Internacional de Restauración Neurológica. La Habana, Cuba.
RESUMEN
El aneurisma del tabique interauricular es una deformación de tipo sacular del tejido delgado situado en la zona del foramen oval, que se mueve libremente hacia la aurícula derecha, hacia la izquierda o ambas inclusive, con una excursión mayor de 10 mm. Se trata de una enfermedad rara, que cuenta con una fuerte asociación con el ictus. Se presentó una paciente que ingresó al centro con diagnóstico de ictus isquémico cardioembólico, en ausencia de factores de riesgo vascular relevantes y la ausencia de fibrilación auricular. El ecocardiograma transtorácico y transesofágico confirmaron el aneurisma del tabique interauricular asociado a foramen oval permeable. Se reconoció la asociación de esta entidad con el ictus cardioembólico, se explicaron los posibles mecanismos implicados en su génesis. Se recomienda tener en cuenta este diagnóstico en todo ictus criptogénico por las opciones terapéuticas de las que se dispone.
Palabras clave: aneurisma del tabique interauricular, foramen oval permeable, ictus.
ABSTRACT
Atrial septal aneurysm is a sac-type deformation of thin tissue located in the area of the foramen ovale, which is free to move into the right atrium, left or inclusive, with greater excursion of 10 mm. It is a rare disease, which has a strong association with stroke. A patient who was admitted with a diagnosis of cardioembolic ischemic stroke, in the absence of relevant vascular risk factors and the absence of atrial fibrillation was presented. Transthoracic and transesophageal echocardiogram confirmed atrial septal aneurysm associated with patent foramen ovale. The association of this entity with cardioembolic stroke is recognized, the possible mechanisms involved in its genesis is explained. It is recommended to consider this diagnosis in all cryptogenic stroke by therapeutic options available.
Key words: atrial septal aneurysm, paten foramen ovale, stroke.
INTRODUCCIÓN
El aneurisma del tabique interauricular (ATIA) es una deformación de tipo sacular del tejido delgado situado en la zona del foramen oval, y que se mueve libremente hacia la aurícula derecha, hacia la izquierda o ambas inclusive, con una excursión mayor de 10 mm.1
Conforme a esta característica se hace la clasificación propuesta por Olivares-Reyes.2
Se trata de una enfermedad rara cuya descripción es relativamente reciente. Los primeros casos publicados datan de 1912 y 1934. La prevalencia ha variado en la medida en que se ha incrementado el uso del ecocardiograma transesofágico; se ha situado en torno al 2-10 % en adultos; 4,9 % en lactantes y 0,9-1,7 % en niños.3,4
Puede estar asociada a otras enfermedades cardíacas congénitas, como foramen oval permeable (FOP), defectos del tabique interauricular e interventricular, prolapsos valvulares, ductus arterioso, entre otras. También se ha relacionado con enfermedades cardíacas adquiridas como miocardiopatías, valvulopatías, hipertensión pulmonar y sistémica, cardiopatía isquémica, arritmias y trombos intracavitarios.5 Recientemente se ha observado una fuerte asociación con el ictus cardiomebólico en forma de infartos o ataques transitorios de isquemia, resultando una forma de presentación de ATIA que no debe pasarse por alto.6,7 El propósito de este reporte es destacar la relación causal de esta enfermedad con el ictus.
PRESENTACIÓN DEL CASO
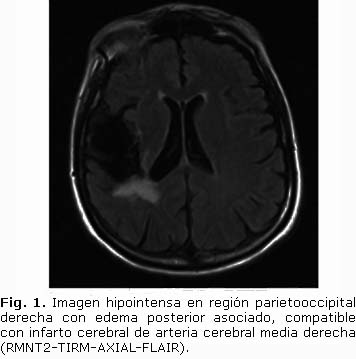
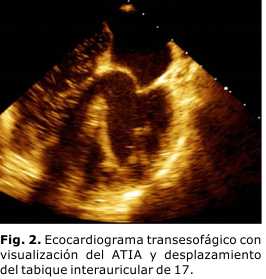
Paciente femenina, de 60 años de edad, con antecedentes de hiperlipidemia y tabaquismo. El 17 de agosto de 2012 presenta una caída espontánea al suelo, sin aparente pérdida del conocimiento, y sufre un trauma cráneo facial sin implicaciones clínicas relevantes. De la caída tuvo una rápida recuperación, se incorporó y no refiere debilidad muscular alguna. El 20 de septiembre de 2012, sufre un nuevo episodio de caída al suelo, en esta ocasión con pérdida del conocimiento y trauma del tabique nasal. En estas condiciones, la encuentra un familiar que manifiesta la existencia de un compromiso de consciencia. Es trasladada hacia un centro de urgencias, donde le ofrecen los primeros auxilios. El examen neurológico estuvo caracterizado por debilidad muscular de extremidades izquierdas en correspondencia con una hemiparesia directa, total y de predominio braquial asociado a una reducción del estado de alerta. Evolutivamente, y con la gradual recuperación del estado de vigilia, se comprueba hipoestesia superficial y profunda del hemicuerpo izquierdo. Se observó palidez constitucional y livedus reticularis de la piel. El resto del examen clínico no mostró alteraciones. La resonancia magnética de cráneo (RMN) identificó un área de necrosis correspondiente a un infarto del territorio de irrigación de la arteria cerebral media derecha (Fig. 1). El ecocardiograma transtorácico permitió observar un ATIA, con función sistodiastólica preservada. Este estudio no permitió definir FOP y excluir trombos intracavitarios. El ecocardiograma transesofágico con administración de contraste hemosalino confirmó el ATIA y el FOP, se excluyó la existencia de trombos intracavitarios (Fig. 2). El electrocardiograma muestra un bloqueo fascicular anterior izquierdo y necrosis antigua de cara inferior. En el momento actual, la paciente mantiene estabilidad clínica, tratamiento con aspirina 325 mg diarios y atorvastatina 10 mg diarios; está incorporada a un programa de rehabilitación de las secuelas neurológicas, con adecuada tolerancia.
DISCUSIÓN
El ATIA es considerado un factor de riesgo de ictus, cuyo desarrollo depende de 3 mecanismos esenciales: la formación de trombos intracavitarios, el cortocircuito derecha-izquierda y los trastornos del ritmo cardíaco (arritmias supraventriculares) con formación de émbolos.6,8 La edad promedio de presentación es de 63 años, con edades comprendidas entre 25 y 97 años. Es más común en mujeres.6 EL caso reportado se ajusta a este comportamiento demográfico. El patrón de presentación en la paciente está en correspondencia con un síncope, que sugiere presuntivamente un trastorno del ritmo con bajo gasto y un embolismo, lo que explicaría el desarrollo del ictus. Algunos autores han propuesto los episodios de arritmia paroxística como causa de microtrombos en la pared auricular y el subsecuente ictus.8 Sin embargo, por lo difícil que resulta establecer el mecanismo causal, aun cuando identificamos el ATIA con FOP además, este tipo de ictus queda definido como criptogénico, cuya proporción alcanza hasta 40 % de los casos en los que no se detecta afección de grandes vasos del cuello ni infartos lacunares, cardioembolismo por fibrilación auricular.9 Tal ha sido la situación de la paciente, en la que, por otro lado, no se recogen factores de riesgo vascular de peso. No obstante, en este tipo de pacientes, se sugiere el estudio a profundidad, sin dejar pasar por alto el ecocardiograma transtorácico, técnica no invasiva y que aporta información importante para acercarnos a los mecanismos causales del ictus, cuyo resultado definirá la realización de un ecocardiograma transesofágico, indispensable para diagnosticar FOP. Ambos estudios resultaron de utilidad en la paciente, donde el interrogatorio condujo a la sospecha clínica de un cardioembolismo y justificó su aplicación. Los resultados así lo confirman, se obsevó una excursión del tabique interauricular superior a 10 mm, criterio aceptado por múltiples autores para considerar el diagnóstico de ATIA. En este caso, el desplazamiento resultó de 17 mm (Fig. 2) y muestra la relación existente entre el ATIA y el ictus. Esta asociación ha sido reconocida por Tanislav y otros6 y Poantă y otros,7 en estudio de cohorte y reporte de caso, respectivamente. Otro detalle a considerar es el patrón electrocardiográfico y el síncope inicial. Aunque no existe referencia de angor pectoris, conforme al electrocardiograma no se puede excluir la cardiopatía isquémica asociada al ATIA. Călin y otros reportan un caso en el cual se combinan la cardiopatía isquémica, el ATIA y el ictus, donde el patrón electrocardiográfico resulta similar al caso reportado pues muestra signos de necrosis en cara diafragmática y un bloqueo fascicular anterior izquierdo.10
El ATIA es una enfermedad poco común y ha de tenerse en cuenta ante un ictus criptogénico, por las posibilidades terapéuticas existentes, que contribuyen a evitar su recurrencia. Las consideraciones terapéuticas son amplias y van desde el uso de antiagregante plaquetario y/o antitrombóticos hasta el cierre percutáneo del foramen En la paciente aquí reportada solo se aplicó aspirina, no reunió criterios para otros tipos de procederes en el momento evolutivo actual. Su condición neurológica y hemodinámica permitió incorporarla a un programa de rehabilitación de las secuelas neurológicas.
REFERENCIAS BIBLIOGRÁFICAS
1. Hajsadeghi S, Chitsazan M, Namazi M, Chitsazan M. An aneurysmal interatrial septum with a patent foramen ovale and multiple fenestrations closed by a single occluder device. Acta Med Iran. 2012;50(10):713-6.
2. Olivares-Reyes A, Chan S, Lazar EJ, Bandlamudi K, Narla V, Ong K. Atrial septal aneurysm: a new classification in two hundred five adults. J Am Soc Echocardiogr. 1997 Jul-Aug;10(6):644-56.
3. Schernthaner C, Danmayr F, Daburger A, Eichinger J, Hammerer M, Strohmer B. High incidence of echocardiographic abnormalities of the interatrial septum in patients undergoing ablation for atrial fibrillation. Echocardiography. 2013 Apr;30(4):402-6.
4. Braunwald E. Tratado de Cardiología. Vol. II. 3ra. ed. México: Ed. Interamericana-Mc Graw-Hill; 1990. p. 1072.
5. Roldán FJ, Vargas-Barrón J, Vázquez-Antona C, Castellanos LM, Erdmenger-Orellana J, Romero-Cárdenas A, et al. Three-dimensional transesophageal echocardiography of the atrial septal defects. Cardiovasc Ultrasound. 2008 Jul 18;6:38.
6. Tanislav C, Puille M, Grebe M, Sieweke N, Allendörfer J, Pabst W, et al. Factors associated with shunt dynamic in patients with cryptogenic stroke and patent foramen ovale: an observational cohort study. BMC Cardiovasc Disord. 2011 Aug 26;11:54.
7. Poantã L, Dumitraşcu DL, Fodor D, Albu A. Atrial septal aneurysm and stroke-a report of two cases. Rom J Intern Med. 2008;46(4):357-60.
8. Larrue V, Massabuau P. Patent foramen ovale and ischemic stroke. Minerva Med. 2012 Jun;103(3):199-207.
9. Rao S, Sila C. PFO Closure for Cryptogenic Stroke: Review of New Data and Results. Curr Treat Options Cardiovasc Med. 2013 Jun;15(3):360-71.
10. Cãlin CD, Cãlin A, Lupu M, Bucşa A, Ginghinã C. Acute embolic events-myocardial infarction and stroke, in the presence of an interatrial septal aneurysm. J Med Life. 2011 Aug 15;4(3):302-4.
Recibido: 12 de marzo de 2015.
Aprobado: 5 de mayo de 2015.
Dr. Liván Rodríguez Mutuberría. Centro Internacional de Restauración Neurológica. Avenida 25 No. 15805 entre 158 y 160. Cubanacán, Playa. La Habana, Cuba.
Correo electrónico: livan.rodriguez@infomed.sld.cu; livan@neuro.sld.cu