Introducción
El melanoma maligno es un tumor de etiología multifactorial que se origina en las células melanocíticas que provienen de las crestas neurales, las cuales migran durante la etapa embrionaria para ubicarse en el ectodermo primitivo. Los melanocitos están presentes en la piel, mucosas, ojos, sistema nervioso central, oído interno y mesenterio.1
El melanoma es una neoplasia maligna de melanocitos, y más del 90 % de los casos reportados son de origen cutáneo. Aunque se ha descrito en otros sitios y órganos de la mucosa, como la cavidad oral, los senos paranasales, el esófago, la laringe, la vagina, la región anorrectal y el hígado.2,3
En todo el mundo se diagnostican aproximadamente 160 000 nuevos casos de melanoma cada año, y se producen anualmente alrededor de 41 000 muertes relacionadas con esta entidad.2,3,4 El melanoma maligno que afecta al sistema respiratorio tiene un origen casi siempre metastásico, reflejando un 12 % de los casos, y como tumor primario en el aparato respiratorio es muy infrecuente, constituye el 0,07 % de los tumores pulmonares malignos, se presenta como una lesión única en tan solo el 0.1 % de los casos.5
Su origen como tumor primario en el aparato respiratorio se encuentra aún en estudio, existiendo dos teorías: la más probable es la migración anómala de malanocitos durante el período fetal. La segunda teoría es por el fenómeno de metaplasia escamosa como ocurre en el tracto digestivo.6
Muchos pacientes con metástasis pulmonares aisladas de un melanoma maligno se hallan asintomáticos, estas se detectan en las radiografías de tórax realizadas en su seguimiento. Para poder considerar el origen primario pulmonar es necesario excluir esta posibilidad.7
Se presentó el caso de una paciente sin antecedentes de melanoma que, al realizar procederes diagnósticos se determinó esta enfermedad, con un origen primario en pulmón. La mayor parte de los casos publicados en la bibliografía se han considerado casi demostrados o probables, este caso fue confirmado por estudios histológicos.
Presentación de caso
Se trata de una paciente femenina de 64 años de edad, de raza blanca, exfumadora con IPA (Índice paquetes años) de 20, con antecedentes de úlcera gástrica, remitida a consulta de clasificación del servicio de Neumología del Hospital Benéfico Jurídico debido a que hace aproximadamente 2 meses comenzó a presentar tos seca, asociándose disnea grado II según la clasificación MRC (Escala de disnea de la Medical Research Council) a los esfuerzos físicos, dolor torácico. Además de síntomas constitucionales como astenia y pérdida de peso: alrededor de 5 kg.
Examen físico
Piel: normocoloreada, normotérmica, seca, sin pliegue cutáneo prolongado cuando se pellizca (normohídrica), lisa, de turgencia, elasticidad, grosor y movilidad normales, con buena higiene y sin lesiones.
Examen del ojo: Conjuntiva palpebral: rosada, húmeda y sin lesiones. Conjuntiva bulbar: transparente, permitiendo ver a través de ella la esclera blanca. Córnea: lisa, clara, transparente, de curvatura convexa. Iris: pardo. Saco y glándulas lagrimales no palpables ni dolorosas; superficie del ojo húmeda. Fondo de Ojo: normal.
Aparato respiratorio: tórax de configuración normal, simétrico que sigue los movimientos respiratorios, no polipnea, no cianosis, ni uso de la musculatura respiratoria accesoria. Frecuencia respiratoria: 18 por min, saturación de oxígeno 98 %, vibraciones vocales conservadas en ambos campos pulmonares, sonoridad pulmonar conservada, matidez en base pulmonar izquierda, murmullo vesicular disminuido globalmente y ligeramente abolido en base pulmonar izquierda. No se precisan estertores.
Hemograma con diferencial: Hemoglobina: 12,5 g/L. Leucocitos: 6,5 x 109/L, recuento relativo diferencial: normal. Plaquetas: 500x109/L (trombocitosis).
Velocidad de Sedimentación Globular (VSG): 28 mm/h.
Química Sanguínea: Glicemia: 4.9 mmol/l, Creatinina: 119.6 µmol/L, Ácido Úrico: 320 µmol/L, TGP: 37UI/L, TGO: 27UI/L, Proteínas Totales: 58g/L.
Imagenología
Radiografía de tórax Anteroposterior (AP) y Lateral: Derrame Pleural izquierdo de pequeña cuantía con posible atelectasia del lóbulo superior izquierdo (LSI). Masa tumoral en campo inferior y medio izquierdo de 11 cm.
Ultrasonido torácico: Derrame Pleural izquierdo de pequeña cuantía aproximadamente 100 mL, libre, no tabicado. Atelectasia del lóbulo superior izquierdo. (LSI)
Ultrasonido Abdominal: normal.
Tomografía axial computarizada de alta resolución (TACAR) de tórax: Masa hiliar izquierda de bordes irregulares de 65 mm con infiltración arterial del lóbulo inferior izquierdo (LII), que produce estenosis del LII y en menor grado del lóbulo superior izquierdo (LSI), con una densidad en fase arterial de 35 unidades Hounsfield (UH). Presencia de adenomegalias izquierdas la mayor mide 9 mm. Engrosamiento pleural izquierdo correspondiéndose a derrame pleural de pequeña cuantía.
Fibrobroncoscopia (FBC)
Árbol bronquial derecho sin alteraciones.
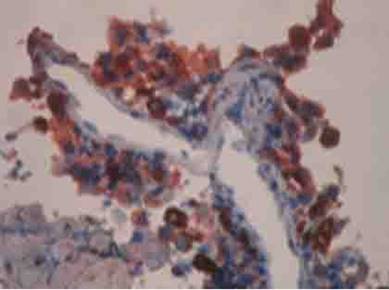
Árbol bronquial izquierdo: estenosis infundibular a 2 cm de la carina que ocluye aproximadamente alrededor del 90 % la luz bronquial. Existe marcada antracosis con estenosis del bronquio del LSI y LII, donde la mucosa tiene gran aspecto granular y/o inflamatorio/infiltración (fig. 1). Se realiza biopsia, lavado bronquial y broncoaspirado simple (fig. 2).
Reporte de Informe anatomopatológico: melanoma pigmentado.
En el estudio inmunohistoquímico, las células tumorales mostraron positividad citoplasmática intensa frente a los anticuerpos HMB-45 y S100.
En este caso clínico la paciente tenía únicamente sintomatología respiratoria. No se constató al examen físico lesiones cutáneas pigmentadas ni del globo ocular, así como tampoco antecedentes de haber padecido melanoma en otras localizaciones. Por las características de la imagen como lesión única tumoral en el LII se interpretó como primario pulmonar, no se pudo obtener material quirúrgico para su análisis al desestimar la cirugía y el diagnóstico se basó en el material obtenido por biopsia en el proceder de FBC, cuyo estudio citológico e inmunohistoquímico confirmó el diagnóstico.8,9,10
Discusión
El conocimiento actual no es más que la sumatoria del trabajo de una pléyade de investigadores que a través del tiempo han ido estableciendo criterios clínicos y anatomopatológicos. Estos se mantienen vigentes para determinar la posibilidad de que el melanoma sea originario en el pulmón.
El melanoma maligno pulmonar primario se parece al de la piel o la mucosa. El diagnóstico se basa en criterios clínicos y patológicos para establecer que es primario de pulmón, puesto que la mayoría de melanomas pulmonares son metastásicos.8
Los criterios clínicos incluyen la ausencia de antecedentes que sugieran un melanoma previo o un melanoma demostrable fuera del tórax. Además, se requiere la presencia de una masa o nódulo pulmonar solitario. Los criterios patológicos establecidos incorporan tinción inmunohistoquímica patognomónica para S-100 y HMB-45, evidencia de cambio de unión con la anidación de células de melanoma o células fusiformes dispuestas en fascículos, y la invasión del epitelio bronquial en un área sin ulceración epitelial.8,9,10
Quedó demostrado que la paciente reportada presenta el diagnóstico de melanoma primario de pulmón porque cumple con los criterios clínicos y anatomopatológicos propuestos para establecer su origen en el pulmón.
El pronóstico del melanoma maligno es muy malo. En lo que respecta a la terapia, los pacientes diagnosticados con melanoma maligno pulmonar primario deben someterse a lobectomía o neumonectomía con disección de ganglios linfáticos. Sin embargo, la terapia adyuvante no se ha estudiado de forma aleatoria debido a la rareza de la enfermedad. La función de la quimioterapia no está completamente aclarado.11,12
La bioquimioterapia, que consiste en la combinación de quimioterapia e inmunoterapia, es una opción aceptable después de tener siempre en cuenta el estado funcional y las comorbilidades del paciente, así como el perfil de toxicidad relativamente ampliado de la terapia combinada.13,14
Debido a la rareza de los melanomas malignos pulmonares primarios, los ensayos aleatorios para evaluar los beneficios relativos de las diferentes modalidades de tratamiento son extremadamente desafiantes.15
El melanoma maligno pulmonar primario es muy poco frecuente. El caso presentado cumple con los criterios anteriormente citados en la literatura consultada, aunque no fue posible obtener muestras quirúrgicas, ni realizar una autopsia exhaustiva como recomiendan algunos autores, se demostró el diagnóstico por estudio inmunohistoquímico, y aunque una vez confirmada la enfermedad, el pronóstico es malo a corto plazo, se debe de tener en cuenta para evitar diagnósticos y conductas erróneos.