Introducción
El nódulo pulmonar es una radiopacidad de hasta 3 cm de diámetro rodeada por parénquima normal. Las lesiones mayores de 3 cm se consideran masas pulmonares y están más asociadas a neoplasias.1,2 Frecuentemente, es incidental y su aparición se ha incrementado por el advenimiento de la escanografía de tórax y el establecimiento de protocolos de tamizaje para cáncer de pulmón.2 Cuando son nódulos pulmonares múltiples su abordaje se basa en el más sospechoso.3 El estudio inicial es la radiografía de tórax postero-anterior y lateral que visualiza lesiones desde 6 mm de diámetro.4 Sin embargo, la tomografía de tórax multicorte es más útil, posee mayor sensibilidad (identifica lesiones de por lo menos 1-2 mm de diámetro) y precisión en cuanto a localización, caracterización y relación con estructuras adyacentes.2,5 Se recomienda contar con estudios radiológicos previos para determinar la estabilidad de las lesiones y cambios que pueden orientar las decisiones de manejo.6
Recientemente, han surgido otros estudios no rutinarios que brindan información complementaria como la tomografía de emisión de positrones + tomografía axial computarizada que evalúa la actividad metábolica de la lesión y la resonancia nuclear magnética (RMN) que señala invasión local y de tumores del ápex pulmonar.5
Los nódulos pulmonares se demuestran en 0,1 %-0,2 % de las radiografías de tórax y hasta en 13 % de las tomografías de tórax rutinarias. En pacientes fumadores de alto riesgo incluidos en programas de screening de cáncer de pulmón su presentación aumenta al 33 % de las tomografías de tórax lo que corresponde en un 1 a 12 % a neoplasia pulmonar maligna.1 Aunque el diagnóstico diferencial es extenso predominan las etiologías benignas. Se destacan las infecciones granulomatosas (micobacterias y hongos) en un 80 % seguidas de lesiones neoplásicas benignas, trastornos vasculares, inflamatorios, autoinmunes, congénitos y misceláneos. De origen maligno predominan el tumor primario, metástasis y los tumores carcinoides.2,3
En la evaluación se deben analizar datos clínicos, exploración física y factores de riesgo como tabaquismo (principal factor de riesgo), edad superior a 35 años, exposición a tóxicos y radiación ionizante, género femenino, historia personal o familiar de enfermedad tumoral, comorbilidades pulmonares crónicas e infección por el Virus de Inmunodeficiencia Humana.2 Ciertos antecedentes apoyan la hipótesis de etiología benigna como residencia en áreas endémicas de infecciones por micobacterias y hongos, infección respiratoria reciente, antecedente de enfermedades inflamatorias o del tejido conectivo, labores en graneros, contacto con excrementos de pájaros y la espeleología.4
Para la caracterización radiológica de las lesiones es fundamental el uso de tomografía axial computarizada (TAC) de tórax multicorte que precisa densidad, tamaño, tasa de crecimiento, contornos, forma, cavitaciones y signos radiológicos predictores de malignidad o benignidad.5,7 Según su densidad, los nódulos pulmonares se clasifican en sólidos y subsólidos. Los sólidos exhiben densidad homogénea que oscurece estructuras subyacentes. Los subsólidos se dividen en nódulos de aspecto en vidrio esmerilado puro y, parcialmente, sólidos. La densidad de los nódulos de imagen en vidrio esmerilado puro es mayor que la del parénquima circundante y permiten visualizar la arquitectura pulmonar. Los nódulos, parcialmente, sólidos muestran características mixtas tanto de los sólidos como de los de vidrio esmerilado.7,8
Existen varios modelos cuantitativos de predicción del riesgo de malignidad (Modelo Bayesiano, Cooperativa de administración de Veteranos, Clínica Mayo, Universidad de Brock y Herder)3 que identifican factores de riesgo independientes con el uso de análisis de regresión logística múltiple. Estos incluyen variables clínicas, demográficas y radiológicas. La probabilidad de malignidad se clasifica en baja (<5 %), intermedia (5-65 %) y alta (>65 %) a través de un calculador.3 Demuestran utilidad en la toma de decisiones para lesiones de 8 a 30 mm, donde varían las opciones diagnósticas y terapéuticas.3 Sin embargo, su uso generalizado es limitado porque fueron validados en cohortes de pacientes con características heterogéneas sometidos a varios criterios de exclusión2 y se consideran complementarios al juicio clínico.3 Las recomendaciones basadas en la evidencia establecidas por grupos como el American College of Chest Physicians (ACCP) y la Sociedad Fleischner aplican para nódulos incidentales solitarios y múltiples en pacientes con edad mayor o igual a 35 años, asintomáticos y con riesgo de neoplasia pulmonar equivalente al de la población general.3 Se excluyen pacientes con antecedente de neoplasia primaria extrapulmonar e inmunosuprimidos.8,9
Dado que el nódulo pulmonar es un hallazgo incidental común, multicausal sobre todo en pacientes jóvenes, como en este caso, es imperativo fortalecer las habilidades clínicas para su abordaje diagnóstico y terapéutico, puesto que impactarán en la detección temprana, aspectos psicológicos del paciente así como costos y morbilidad derivados de la atención médica. Por tal motivo, el objetivo de la investigación fue, a partir de un caso, aplicar el algoritmo diagnóstico de los nódulos pulmonares múltiples para guiar la conducta del clínico, según las recomendaciones basadas en la evidencia.
Caso clínico
Paciente masculino de 35 años, médico, residente y procedente del municipio de Bucaramanga, Santander, área endémica de tuberculosis. Presenta una clínica de 7 meses de evolución de disfagia, opresión cervical, dolor en hemicuello y hombro derechos, dolor opresivo episódico en tórax anterior y tos seca ocasional, sin otros síntomas asociados durante la evolución clínica. Como antecedentes destacaron prehipertensión, criptorquidia derecha, extabaquismo (suspendido hace 7 meses, con índice tabáquico de 4 paquetes/año) y exposición ocupacional a pacientes sintomáticos respiratorios y/o con diagnóstico de tuberculosis. No refirió historia familiar de neoplasias o patologías pulmonares. Al examen físico inicial se encontró un paciente normolíneo, sin dificultad respiratoria, peso 85 kg, talla 1,75 m, clase funcional OMS I/IV, tensión arterial 120/80 mmHg, frecuencia respiratoria 20 respiraciones por minuto, frecuencia cardíaca 68 latidos por minuto, oximetría de pulso de 98 % al aire ambiente, temperatura 37°C. Se evidenció hipertrofia de amígdalas palatinas y bolsa escrotal derecha vacía, sin alteraciones en testículo izquierdo. Nada significativo a señalar en el resto del examen físico.
Exámenes complementarios e interconsultas de interés:
Radiografía de tórax PA y lateral sin lesiones pleuropulmonares.
Electrocardiograma con ritmo sinusal, eje sin alteraciones, no signos de isquemia, hipertrofia o bloqueos de conducción.
Ecografía de tiroides y de tejidos blandos de cuello con bocio asimétrico derecho y quistes coloides bilaterales sin adenomegalias.
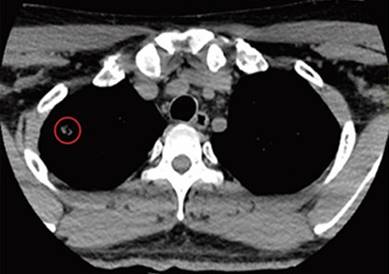
TAC de cuello simple con ganglios ovalados y preservación del hilio graso bilaterales con tamaños entre 13 x 7,4 y 16 x 9,2 mms de aspecto radiológico benigno. Se describió, además, imagen nodular a nivel en ápice pulmonar derecho con densidad de tejidos blandos que midió 6 x 9 x 15 mm (Fig. 1).
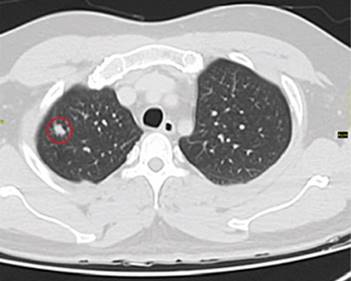
TAC de tórax contrastado con dos nódulos con densidad de tejidos blandos, contornos definidos, el primero de 16 x 13 x 9 mm ubicado en el segmento apical del lóbulo superior derecho con densidad de 21-5-19 Unidades Hounsfield (UH) y discreto componente subsólido. La segunda lesión se localizó en el segmento anterior del lóbulo superior derecho con tamaño de 10 x 5 x 6 mm y densidad de 71-4,5-3,3 UH. También nódulo calcificado en ápice pulmonar izquierdo con densidad de 300 UH (Fig. 2 y 3).
En la valoración por urología no hubo síntomas ni signos adicionales a la clínica inicial y se solicitó RMN de pelvis simple que mostró criptorquidia derecha con testículo derecho localizado en el aspecto proximal del canal inguinal ipsilateral, sin masas sugestivas de malignidad. El testículo izquierdo sin alteraciones morfológicas ubicado en bolsa escrotal izquierda.
En la interconsulta por neumología no hubo cambios al examen clínico. Se indicó toma de prueba de tuberculina método Mantoux (PPD), baciloscopia seriada y cultivo para microbacterias en esputo los cuales fueron negativos. En conjunto con radiología se concluyó caso de enfermedad de nódulos múltiples sólidos; se estableció como primera hipótesis diagnóstica una etiología benigna. Sin embargo, dada la probabilidad intermedia de malignidad calculada, se recomendó la realización de seguimiento escanográfico a través de TAC de toráx con protocolo de baja dosis de radiación en 3-6 meses. Se dio egreso con recomendaciones generales, síntomas de reconsulta e indicación de valoración de control. No se indicaron medidas terapéuticas adicionales y la evolución ha sido estable.
Discusión
El abordaje de los nódulos pulmonares múltiples incidentales se basa en el más grande si son sólidos, como este caso, o el que contenga mayor componente sólido si son subsólidos.3,8,10 Su principal etiología es benigna según estudios de tamizaje para cáncer de pulmón. En relación con el caso, la sintomatología fue inespecífica, lo que orientó la búsqueda de un trastorno en otros órganos. Los diferentes estudios diagnósticos no reflejaron alteraciones significativas excepto a nivel de tiroides que no explicaron la clínica. En concordancia con lo descrito en la literatura, los nódulos pulmonares múltiples se asocian a procesos inflamatorios o infecciosos y en menor medida a enfermedad metastásica.8
Para la evaluación y cálculo de la probabilidad de malignidad se utiliza la ecuación de predicción de cáncer de la Universidad de Brock11 que, a diferencia de otros modelos cuantitativos, incluye la densidad como una variable que puede influir en el riesgo de malignidad dada la relaciones entre nódulos subsólidos con patologías tumorales.3
En este caso se obtuvo un porcentaje de 6,77 % correspondiente a probabilidad intermedia (5 %-65 %).3
Las características radiológicas apuntaron hacia una etiología benigna dada la presencia de contornos definidos y forma ovalada en ausencia de especulación, lobulación, indentación o retracción pleurales, signo de convergencia vascular, pseudocavitación, cavitación o broncograma aéreo.7 Tampoco se observó patrón de calcificaciones sugestivas de malignidad.5,6 No fue posible evaluar la tasa de crecimiento o cambios en la apariencia radiológica de las lesiones, debido a que no se contó con estudios previos. Se contempló la posibilidad de presentar enfermedad metastásica por la coexistencia de criptorquidia derecha y su relación con neoplasia testicular.12 No obstante, teniendo en cuenta la valoración por urología, se descartó esta hipótesis.
En el contexto de un paciente joven, masculino, inmunocompetente, sin síntomas respiratorios, médico y residente en un área endémica de tuberculosis, se consideró infección granulomatosa por micobacterias, la cual constituye la principal causa benigna de nódulos pulmonares. La PPD, baciloscopia seriada y cultivo para micobacterias en esputo fueron negativos por lo que la sospecha de tuberculosis latente o activa no tuvo gran sustento aunado a la ausencia de hallazgos radiológicos característicos de estas entidades.13 Sin embargo, una PPD negativa no excluye infección activa14 y posee una alta tasa de falsos negativos por lo que su resultado debe interpretarse individualmente. Finalmente, según lo analizado por el comité de expertos, la evolución clínica y paraclínica soportaron la teoría de enfermedad tuberculosa inactiva secuelar o cicatrizal.
El nódulo pulmonar plantea un desafío debido a su creciente incidencia. En individuos jóvenes deben analizarse aspectos clínicos, epidemiológicos y radiológicos dado el predominio de patología benigna que descartaría el uso de técnicas invasivas. En este caso por su multiplicidad, tamaño del nódulo más sospechoso y probabilidad de malignidad obtenida por el cálculo de Brock se desestimó la fibrobroncoscopia y la realización de biopsia transtorácica optando por seguimiento escanográfico. Para concluir, es importante enfocar esfuerzos hacia la creación de programas de tamizaje en pacientes con factores de riesgo para neoplasia pulmonar como estrategia de salud pública, la cual impactaría positivamente en la morbimortalidad de la población.