Introducción
La tuberculosis es considerada como la enfermedad infecciosa más importante del mundo, a pesar de los esfuerzos que se han invertido para su control.1 Se estima que, aproximadamente, un tercio de la población mundial está infectada por tuberculosis, lo que incrementa la muerte de millones de personas por año.2
Es producida por el complejo mycobacterium tuberculosis. El órgano más afectado es el pulmón, aunque puede tener repercusión extrapulmonar como es el caso de la tuberculosis miliar o diseminada. Esta se presenta en edades extremas de la vida como es el caso de los niños y en adultos mayores que tengan compromiso de la inmunidad, en individuos con VIH/SIDA, diabetes mellitus, cirrosis hepática, tratamiento con inmunosupresor, insuficiencia renal crónica, neoplasias, y alcoholismo.3
El riesgo de contraer la enfermedad está relacionado con el contacto directo con pacientes infectados, vivir en condiciones poco higiénicas y dieta poco saludable.4 El contagio se produce por vía a erógena a través de individuos infectados, donde debe existir una comunicación con el exterior mediante un bronquio de drenaje con las lesiones pulmonares, dado que estos pacientes cuando tosen liberan partículas que contienen los bacilos y solo aquellos de menor tamaño pueden penetrar las vías respiratorias y logran llegar al alvéolo y producir la primoinfección.5
En el caso de la tuberculosis miliar se produce la diseminación amplia de lesiones granulomatosas pequeñas al resto del cuerpo por vía hematógena o linfática, debido a una infección tuberculosa a través de un foco pulmonar primario que alcanza la circulación sistémica, donde produce compromiso en diversos órganos como hígado, bazo, riñones, médula ósea o través de la reactivación de un foco quiescente.6
Debe su nombre a su apariencia en la radiografía a las semillas de mijo.7 Se presenta el caso de un paciente masculino, que se le realiza estudio endoscópico por la presencia de lesiones micronodulillares en ambos pulmones y al cual se le toma muestra de esputo BAAR posbroncoscopia, con la finalidad de descartar la etiología infecciosa. Se llega al diagnóstico de una tuberculosis miliar como forma grave de presentación de esta entidad.
Caso clínico
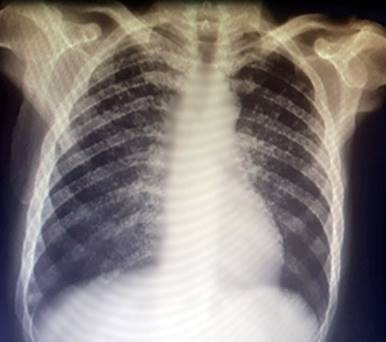
Se presenta el caso de un paciente masculino de 54 años de edad, no fumador. Con antecedentes personales patológicos de etilismo. Se reporta cuadro clínico de 2 meses de evolución caraterizado por astenia, anorexia, pérdida de peso de 20 kg y fiebre intermitente que cedía con antipiréticos. Asociado a esto, presentó un cuadro diarreico agudo de 7 días de evolución sin precisar etiología. Le realizaron una radiografía de tórax posteroanterior donde se observó un patrón nodulillar fino y bilateral (Fig. 1).
Por lo que se decide ingresar en el servicio de Neumología del Hospital Clínico Quirúrgico “Hermanos Ameijeiras”. Al momento del ingreso se constata un índice de masa corporal de 17,8 kg/m2/superficie corporal, según la valoración nutricional considerado como bajo peso. No se evidenció otra alteración en el examen físico. Durante su estadía hospitalaria se le realizó estudios para determinar diagnóstico, encontrándose como relevante: hemograma con presencia de leucocitosis a predominio de polimorfonucleares, una velocidad de sedimentación globular por encima de los parámetros normales (38 mm/h), hemoglobina disminuida (8,8 g/l) y hematocrito 25,4 %, volumen corpuscular medio disminuido (79,9 f), constatándose una anemia normocítica hipocrómica que hubo que corregir con la administración de 2 unidades glóbulos rojos. La serología para el Virus de la Inmudeficiencia Humana (VIH) resultó negativa. En la evaluación hepatorrenal no se evidenció ninguna alteración.
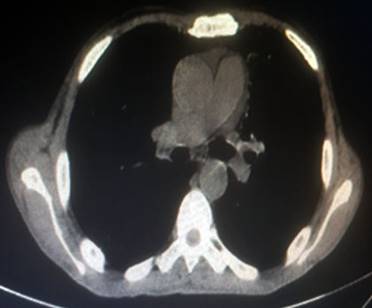
En la tomografía simple de tórax se observaron múltiples micronodulillos en ambos campos pulmonares, con aspecto de patrón miliar asociado con infiltrados peribronquiales que predominaban en el lóbulo inferior derecho (LID). Múltiples adenopatías mediastinales de aspecto inflamatorio de 1 cm (Fig. 2). En la exploración endoscópica se apreciaron abundantes secreciones espesas a nivel del árbol bronquial derecho, sin constatarse evidencia de tumor endobronquial por este estudio. Se tomó muestra de lavado bronquial citológico (negativo de células neoplásicas), bacteriológico y BAAR negativo. Se recogió muestra de esputo BAAR posbroncoscopia con codificación 6 mediante la tinción de aureamina. Por lo que se obtuvo como diagnóstico tuberculosis pulmonar BK+ caso nuevo, descartándose la posibilidad de un proceso oncoespecífico.
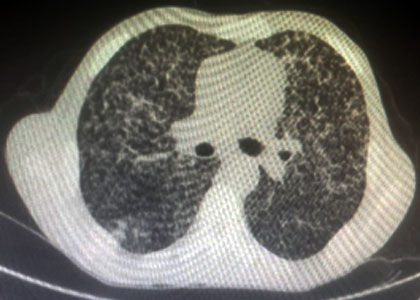
Dado el cuadro clínico, radiológico y confirmación microbiológica, se decidió iniciar tratamiento con los fármacos de primera línea (rifampicina, isoniazida, pirazinamida y etambutol), los cuales fueron bien tolerados por el paciente sin necesidad de suspender por reacciones adversas reportadas. Se defirió la realización de tránsito intestinal dado que el cuadro diarreico era secundario a la enfermedad diagnosticada. El motivo de la presentación es mostrar la rentabilidad diagnóstica que se obtuvo mediante el empleo del esputo post-broncoscopia, en un paciente al cual se le detectó una tuberculosis pulmonar (Fig. 3).
Discusión
La tuberculosis miliar constituye una de las formas de presentación extrapulmonar más graves de las diseminaciones hematógenas posprimarias.8 En casos muy excepcionales puede presentarse una tuberculosis miliar en individuos inmunocompetentes como lo refiere Kaufmann HE.(2) Esta entidad debe tenerse siempre presente en el síndrome de fiebre de origen desconocido dado que es su principal síntoma,9,10 aunque también puede cursar con anorexia, astenia, pérdida de peso, sudoraciones, tos seca y disnea en dependencia del grado de afectación pulmonar.
Al examen físico puede cursar con hepatoesplenomegalia adenopatías y tubérculos coroides durante el examen oftalmológico11 hallazgos que no se constataron en nuestro paciente. Con respecto a la hemoquímica sanguínea, las alteraciones son inespecíficas, aunque puede presentarse un aumento de las enzimas hepáticas y reactantes de la fase aguda como fue el caso de este paciente. En cuanto a los estudios de imagen, se pudo observar la presencia de un patrón radiológico miliar bilateral, el cual no es patognomónico de esta enfermedad.
Por lo que hubo que tener en cuenta otros diagnósticos diferenciales como neumoconiosis, sarcoidosis, linfoma de Hodgkin y linfangitis carcinomatosa,11 los cuales fueron descartados una vez que se realizó estudio endoscópico y se obtuvo confirmación microbiológica del caso mediante esputo para baciloscopia posbroncoscopia, tal y como se evidenció en el estudio de Caminero Luna y otros,12 donde se mostró el rendimiento de esta técnica, la cual aumenta la sensibilidad del procedimiento. En el caso aquí expuesto no se identificó una fuente de contagio por mycobacterium tuberculosis, ya que no se recogió el antecedente de genio epidemiológico ni de transmisión nosocomial durante hospitalizaciones previas. El esputo posbroncoscopia es una opción, con adecuada rentabilidad en el diagnóstico de la tuberculosis pulmonar, con patrón miliar.