Introducción
El electroencefalograma continuo (CEEG) también monitoreo continuo de larga duración se define como la recogida simultánea del electroencefalograma (EEG) y la conducta clínica mediante video durante largos períodos de tiempo (de horas a semanas). Es un método de reciente incorporación que se desarrolla al lado de la cama del paciente, permite la evaluación permanente de la función cortical cerebral y para el cual existe un número creciente de indicaciones.1,2
En el contexto del paciente en la Unidad de Cuidados Intensivos (UCI), esta técnica es un complemento diagnóstico importante. Muchas crisis en la UCI ocurren sin manifestaciones clínicas claras; fenómeno denominado crisis no convulsivas (CNC)3,4,5) cuyo diagnóstico únicamente es posible mediante la colocación de electrodos en cuero cabelludo y aunque con cifras que varían de un estudio a otro, en lo que si concuerdan es que la sensibilidad reportada del EEG estándar para detectar crisis es baja, aumentando con la mayor duración del registro.3,6,7,8,9,10
Esta no es la única causa para valorar la actividad cortical en el paciente crítico con encefalopatía, cuyo funcionamiento cerebral global está deteriorado como complicación de etiologías diversas: hemorragia subaracnoidea, accidentes vasculares encefálicos, traumas craneoencefálicos, alteraciones metabólicas, entre otras en las que el adecuado conocimiento de esta herramienta constituye un pilar importante en su asistencia.10,11
En el mundo desarrollado con los recursos económicos que posee, Estados Unidos y Canadá fueron abanderados en la introducción de la monitorización electroencefalográfica y cuentan con un sinnúmero de investigaciones publicadas, quedando los países en desarrollo una vez más en desventaja.12 En Cuba, a partir de una iniciativa del Centro de Neurociencias en un esfuerzo conjunto extraordinario con el hospital “Hermanos Ameijeiras,” se logró introducir la monitorización del EEG en las UCI en el año 2012, lo que condujo al desarrollo de un equipo portátil, el MEDICID-5 UCI así como un software de producción nacional para estos fines (EEG-UCI); no obstante, las limitaciones de personal y el desconocimiento de las ventajas que reporta han hecho que la técnica no se explote al máximo, limita el desarrollo y extensión incluso al resto del país.
El presente estudio tuvo como objetivo evaluar la utilidad del monitoreo electroencefalográficos continuo en el paciente crítico.
Métodos
Se realizó un estudio descriptivo, retrospectivo y longitudinal en pacientes mayores de 19 años, de ambos sexos ingresados por diferentes entidades en las UCI de Medicina o Neurología del Hospital Clínico Quirúrgico “Hermanos Ameijeiras”, en el período comprendido entre noviembre 2016 a octubre 2018.
Se incluyeron los pacientes con signos de disfunción o daño cerebral, con toma de conciencia o fluctuaciones de esta, que tenían la indicación de un electroencefalograma continuo, excluyéndose los sujetos con registros electroencefalográficos que presentaban duración menor de 24 h, aquellos con temperatura corporal por debajo de 36,5 grados Celsius o por encima de 38 grados, los que mostraron cifras de tensión arterial media por debajo de 80 mmHg o por encima de 100 mmHg, pacientes con neurocirugías extensas que impedían la colocación de un número suficiente de electrodos para lograr un registro útil y sujetos cuyos registros resultaron no útiles por problemas técnicos, interferencia o nivel de relación señal ruido no aceptable.
Las variables analizadas fueron de tipo clínicas y electroencefalográficas: cuantitativas: edad, sexo, ocurrencia de crisis no convulsiva según el EEG, detección de estatus epiléptico no convulsivo (EENC), escala de Glasgow de Coma, estadía en la UCI, amplitud integrada del EEG, índice de asimetría, así como los valores de Ph, pCO2 y pO2 y cualitativas: diagnóstico, motivo del registro, anormalidad del EEG, descargas epileptiformes, estado al egreso, arquitectura del sueño y conducta post EEG.
En la historia clínica consta el consentimiento informado de los familiares o responsables legales del paciente.
El EEG se realizó a partir de la colocación de 19 electrodos de superficie de oro en sitios de cuero cabelludo de acuerdo con el sistema internacional 10\20,13 se empleó un equipo digital portátil MEDICID 5-UCI de la firma Neuronic S.A. diseñado para obtener el EEG en las condiciones de la UCI. Primero se limpió la piel hasta lograr una impedancia por debajo de 10 kilo Ohm. Los sitios de cuero cabelludo correspondieron a las localizaciones de las regiones bilaterales y medias frontales, centrales, temporales, parietales y occipitales designadas en el sistema 10/20 antes mencionado como: Fp1, F7, F3, C3, P3, O1, T3, T5, Fp2, F4, F8, C4, P4, O2, T4, T6, Fz, Cz, Pz. El sitio frontopolar medio (Fpz) fue utilizado para colocar el electrodo de tierra y se empleó una referencia promedio (REF) para lograr mejor calidad de las señales, se ubicaron además dos electrodos extraorbitarios (Pg1 y Pg2), un electrodo en región miltoniana para registrar el electromiograma (EMG) y un electrodo para la recogida del electrocardiograma (EKG). Los electrodos fueron revisados durante el registro por el técnico y recolocados cada vez que fue necesario para garantizar la integridad de la señal del EEG.
Se empleó un filtro Notch para la interferencia de línea 60 Herzios (Hz) en todos los canales, excepto en los canales extracerebrales. El filtraje digital seleccionado tuvo el corte a las bajas 0,5 Hz y en 30 Hz el corte para las altas frecuencias. La ganancia fue de 1000 en todos los canales. La velocidad de muestreo seleccionada fue de 52,91 mm/s, la frecuencia de muestreo fue de 200 Hz y el período de muestreo de 5ms.
El equipo se colocó al lado de la cama del paciente y el registro del EEG se efectuó sincronizado con el video y el audio de forma tal que la imagen del paciente se observó en el extremo superior derecho de la pantalla durante todo el tiempo.
Se recogió la actividad cortical basal en el estado de reposo y con estimulación. Aquellos casos en que los hallazgos eléctricos o el criterio médico así lo definieron, se prolongó la duración del registro más allá de las 24 h. Los registros de EEG fueron analizados por inspección visual por 2 especialistas en neurofisiología clínica, entrenados para estos fines al menos en 2 oportunidades durante su ejecución y fuera de línea una vez concluidos, obteniéndose el análisis de las tendencias del EEG cuantitativo. Durante la ejecución del EEG en dos instantes de tiempo (a los 30 min y a las 24 h) el análisis incluyó la búsqueda de descargas epileptiformes con características electroencefalográficas y clínicas específicas que permitieran plantear la existencia de crisis no convulsivas (CNC) y a partir de la duración de las mismas, se procedió a la observación de la respuesta tanto electroencefalográficas como clínica a la medicación anticonvulsivante aplicada. Parámetros a partir de los que se definió el diagnóstico de EENC o se reformuló como EENC posible, en concordancia con los criterios del consenso de Salzburg.4,14,15 La escala de Glasgow de Coma se empleó en todos los casos para la evaluación neurológica.16
Para el análisis estadístico se utilizó el programa estadístico (Spss) versión 20.0, se calcularon frecuencias, porcentajes, media y desviaciones estándar para las variables cuantitativas diagnóstico, anormalidad del EEG, descargas epileptiformes, reactividad; patrones de sueño, duración del EEG, tiempo hasta el inicio del CEEG; al tiempo que se calculó la mediana de las variables edad y estadía en UCI. Para la comparación de las variables ocurrencia de crisis a los 30 minutos y a las 24 horas de registro del EEG se utilizó la prueba estadística de Mc Nemar, el test de Chi-cuadrado en el caso de las variables grado de anormalidad del EEG, descargas periódicas y reactividad) y el test T en el caso de las variables amplitud integrada del EEG e índice de asimetría fueron empleados para determinar la existencia de asociación entre éstas con el estado al egreso de los sujetos (vivo o fallecido) según correspondió con un nivel de significación de p≤0,05.
Resultados
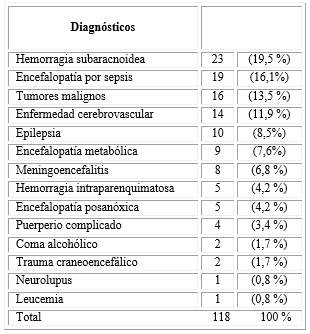
En estos pacientes las edades oscilaron entre 20 y 97 años, con una mediana de 67,5 años de edad, distribuidos por sexos en 60 pertenecientes al sexo femenino (50,8 %) y los 58 restantes al sexo masculino (49,2 %). La mediana de la estadía en UCI fue de 12 días en un rango que osciló entre 2 y 31 días. (Tabla 1).
Las indicaciones del CEEG en 47 pacientes (39,83 %) se debieron a sospecha de estatus epiléptico no convulsivo, en 28 casos (24,3 %) a deterioro del nivel de conciencia, en 23 (19,5 %) se empleó para la detección de la isquemia tardía en la hemorragia subaracnoidea, en 10 (8,47 %) pacientes se indicó por historia previa de cuadros convulsivos en 8 (6,9 %) por la presencia de movimientos considerados de posible etiología convulsiva, en 6 (5,08 %) casos por posible diagnóstico de muerte encefálica y en 4 (3,38 %) como parte del protocolo de atención a la materna grave.
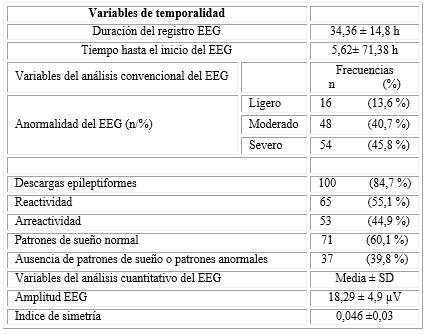
El tiempo promedio de duración de la monitorización del EEG en la muestra estudiada fue de 34,36± 14,8 h, con un mínimo de 24 y un máximo de 72,15 h (tabla 2). El registro fue iniciado a solicitud del médico de asistencia en un intervalo de tiempo que osciló desde 8 h hasta 3,5 días luego de sospecharse el EENC con una media de 5,62± 71,38 h.
Los resultados del análisis del CEEG en la inspección visual, así como de los parámetros cuantitativos (índice de simetría y amplitud integrada del EEG) se exponen en la tabla 2. Las anormalidades del CEEG encontradas se clasificaron como ligeras en 16 pacientes (13,6 %), moderadas en 48 pacientes (40,7 %) y severas en 54 pacientes (45,8 %).
Un total de 100 pacientes (84,97 %) presentaron descargas epileptiformes (DE) en el EEG de diverso tipo, de ellos predominaron las de tipo periódicaso rítmicas (DEP)en 68 pacientes (57,62 %) y dentro las que las generalizadas (DEPG) tuvieron la mayor frecuencia de presentación, 45 pacientes (66,17 %), 71 pacientes (60,1 %) exhibieron etapas de sueño con características normales mientras en los 37 (39,8 %) restantes se hizo difícil identificar esta fase dada la atipicidad de los patrones observados. Se apreció una reactividad de actividad de base del EEG a los estímulos externos adecuada en el (55,1 %) de los pacientes y en el análisis cuantitativo del EEG la amplitud integrada mostró un valor promedio de 18,29 ± 4,9µV; el índice de simetría indicó que no existieron diferencias de interés entre los hemisferios con valores promedio de 0,046 ±0,03.
En el análisis del EEG a los 30 min y a las 24 h en búsqueda de descargas que indicaran CNC y EENC se obtuvieron los resultados siguientes: en 33 pacientes (28 %) se observaron alteraciones de este tipo a los 30 min de iniciado el trazado mientras que 56 casos (47,45 %) pudieron ser identificados a las 24 h de registro, 12 de los cuales habían sido detectados a los 30 min para un total de 77 sujetos (Tabla 3).
De los 77 (65,25 %) sujetos en que se presentaron crisis no convulsivas, se definieron EENC en 56 sujetos (47,5 %) mientras 13 (11,01 %) fueron considerados EENC posibles, en los 8 restantes (6,77 %) se diagnosticaron CNC sin llegar al estatus. En todos los casos se impuso tratamiento anticonvulsivante para la extinción del cuadro clínico (Tabla 3).
Tabla 3 Detección de crisis epilépticas no convulsivas a los 30 minutos y a las 24 horas en el CEEG

Test estadístico prueba de McNemar
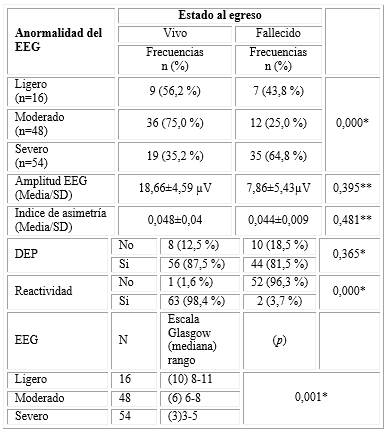
De los 118 sujetos estudiados 64 egresaron vivos (54,23 %) mientras en 54 el estado al egreso fue fallecido (45,76 %). En relación con el estado al egreso (ver tabla 4), en 63 sujetos con estado al egreso vivos (98,4 %) la actividad de base en el EEG fue reactiva a los estímulos externos aplicados, sin embargo, esto fue visible en 2 sujetos con estado al egreso fallecido (3,7 %), los que mostraron una mayor actividad de base arreactiva 52 sujetos que representan (96,3 %). Una actividad de base discontinua se observó en un (64,8 %) de 35 sujetos de los egresados fallecidos, se visualizaron en 17 de ellos un patrón discontinuo de tipo burst-supression (48,57 %).
Tabla 4 Variables del EEG según el estado al egreso de los pacientes estudiados
*Test estadístico Chi-cuadrado
**Prueba T para comparación de medias
Los sujetos con estado al egreso fallecidos, mostraron la mayor cantidad de anormalidades de tipo severas en el CEEG en 35 sujetos que representó un (64,8 %) de los fallecidos, lo cual no sucedió con los sujetos egresados vivos en los que el predominio de anormalidades era de tipo ligeras y moderadas de 45 sujetos que representaban (70,31 %) de los egresados vivos, lo que mostró una asociación significativa del grado de anormalidad del EEG con el estado al egreso p=0,000 (tabla 4).
En los registros de 71 pacientes (60,1 %) se identificó el estado de sueño, mientras en 47 (39,8 %) las características que exhibía esta fase no eran las típicas del mismo.
Por su parte las variables amplitud integrada del EEG, índice de asimetría y descargas periódicas no mostraron diferencias entre los sujetos en relación con el estado al egreso (tabla 4).
La escala de Glasgow de coma mostró una asociación significativa con el grado de anormalidad del EEG (p=0,001), con puntajes de la escala en un rango de 8-11, 6-8 y 3-5 para los sujetos con anormalidades EEG de tipo ligeras, moderadas y severas (tabla 4).
36 de los 68 sujetos en los que se realizó un diagnóstico de EENC, el estado al egreso fue fallecido, lo que representó un (52,94 %) de los sujetos con este diagnóstico, mientras que los restantes 32 fueron egresados vivos, luego (47,06 %) de los sujetos con este diagnóstico sobrevivieron.
A partir del resultado del CEEG en 84 pacientes se tomó una conducta médica, en 55 sujetos (46,61 %) esta consistió en la discontinuidad, inicio o incremento del tratamiento medicamentoso con anticonvulsivantes y en 29 pacientes (24,57 %) condujo a la indicación urgente de un estudio imagenológico, (12 de tipo resonancia magnética nuclear y 17 de tipo tomografía axial computarizada).
Discusión
La monitorización continua del EEG es una herramienta neurofisiológica de la que dispone el médico intensivista, para guiar su actuación médica de acuerdo con la condición neurológica del paciente crítico y lograr los mejores resultados. Esto será posible solo si se hace un uso correcto de la misma, pues como toda herramienta ésta también corre el riesgo de ser mal empleada.
En la composición de la muestra estudiada, no existieron diferencias significativas en cuanto al sexo y edad, y el promedio de edades reprodujo las características de la sociedad cubana actual donde hay un predominio de sujetos de la tercera edad.
El registro del CEEG fue iniciado a solicitud del médico de asistencia en un intervalo de tiempo que osciló desde horas hasta días luego de sospecharse el EENC, resultado en relación con la no existencia de un protocolo en la UCI que establezca el mejor momento para indicar un CEEG. Es cierto que el mejor momento para realizar el CEEG y tomar una conducta en relación con este, aún persiste en la polémica de los investigadores, en nuestra opinión este debe ser iniciado tan pronto como se justifique su indicación, se tomó en consideración los recursos necesarios para llevar a cabo el mismo, lo que concuerda con el consenso desarrollado por los grupos de trabajo de Leitinger y otros14 y Hirsch y otros15 pertenecientes a la ANCS sobre CEEG en adultos y niños críticos; donde faltan una vez más los representantes de los países latinoamericanos y en vías de desarrollo, se recomienda que el estudio sea iniciado tan pronto como sea posible para identificar las CNC y el EENC, si existe un estado mental anormal, persistente luego de estatus epiléptico convulsivo generalizado (EECG), u otras crisis evidentes; el grupo de Beninczky en las guías de tratamiento del EE de la ANCS también recomienda iniciarlo luego de una hora de sospechado el cuadro.18
Al analizar las indicaciones médicas para este estudio, a pesar de la corta experiencia en el uso del mismo, éstas fueron adecuadas de acuerdo con lo recomendado por Leitinger y otros 14 y tal como se refiere en los trabajos de Herman y otros1, Rubiño y Godoy11 y Bronphy y otros19 se permitió: el diagnóstico y manejo de las crisis y el EENC en 56 pacientes (57,62 %), detectar la isquemia cerebral secundaria a vasoespasmo que se produce en los primeros 3 a 14 días de los pacientes con hemorragia subaracnoidea y que empeora su condición (presente en 6 de 23 pacientes con este diagnóstico),el pronóstico de resultados luego de arresto cardiorrespiratorio en 7 pacientes (6 %), la evaluación de la etiología de los movimientos anormales en 8 pacientes (6,9 %) así como en la búsqueda de las causas del deterioro de conciencia persistente en 28 pacientes (24,3 %).18
La duración del registro influyó en el hallazgo de anormalidades de tipo epileptiformes y de pobre pronóstico como el EENC, es el EEGC estándar de alrededor de 30 min; cuando se compararon sus resultados con los encontrados en el EEG de larga duración, ineficaz en la detección de las mismas en un (41,07 %) de los 56 pacientes en que se hizo este diagnóstico, alcanzadas las 24 horas de registro en concordancia con lo reportado en otras investigaciones,4,6,7,20 en los que el EEG mejoró esta cifra hasta un (80 %) con un incremento del tiempo de 6 a 12 horas y (95 %) con 24-48 horas. Además, los hallazgos de estudios realizados por Sánchez y otros12 y Payne y otros22 refuerzan la superioridad del CEEG vs el EEG estándar, indican que los mayores hallazgos se realizan en un período de 24 horas, luego de las cuales las crisis disminuyen sin encontrarse descargas en el CEEG en este tipo de pacientes. Debe señalarse la necesidad de incluir en nuestro protocolo la permanencia del monitoreo una vez instaurado el tratamiento anticonvulsivante, mientras se administra el mismo y se mantiene las 24 horas, luego de la última crisis registrada y hasta 24 horas posteriores a esta.
La relación significativa entre el grado de anormalidad del EEG y el estado de coma (p=0,0001) hicieron posible una evaluación de la reversibilidad de la disfunción cerebral aguda que presentaban estos pacientes, sobre la base de la asociación entre estos parámetros. Mayor grado de anormalidad en el EEG se asocia en la clínica a mayor profundidad del coma16) y en conjunto por tanto permiten la formulación de un pronóstico más objetivo de recuperación neurológica favorable o desfavorable en correspondencia, lo que orienta de forma objetiva la conducta del intensivista.
En el análisis de las características electroencefalográficas en relación con el estado al egreso; la ausencia de reactividad ante un estímulo externo (p=0,000) y la presencia de patrones de mayor grado de anormalidad como la actividad delta de bajo voltaje o los patrones discontinuos de tipo burst-supression (p=0,000), se encontraron asociados al peor resultado,10,17,30 lo cual en un análisis de supervivencia arrojó como resultado un estado al egreso de fallecido para estos hallazgos mayor del (90 %), se traduce un pobre o nulo pronóstico de recuperación neurológica, consecuencia del daño causados a las estructuras nerviosas de nivel subcortical responsables de mediar los mecanismos de alerta, lo que replica lo encontrado por Claassen y otros4, Herman y otros1, Rubiños y Godoy,11Sánchez y otros21, Hofmeijer y van Putten.26
Por su parte otros factores tales como: la ocurrencia de crisis, el mayor grado de anormalidad del EEG y las características anormales del sueño, nos permiten de igual forma la interpretación de éstas variables como signos de pobre pronóstico en el paciente crítico en concordancia con los trabajos de Dubose y otros,23Park y otros24; Mei Dan y otros.25 A diferencia de estos trabajos, las anormalidades encontradas en la muestra, solo se pudo evaluar con respecto al fallecimiento como estado al egreso, no se pudo establecer niveles de discapacidad neurológica o estado vegetativo persistente, una de las limitaciones del estudio, fue el no haber aplicado instrumentos que evaluaran el grado de discapacidad neurológica que presentaban los pacientes egresados vivos, no se pudo realizar un seguimiento de su evolución posterior a corto, mediano y largo plazo, lo que han desarrollado autores como Gilmore y otros10, un aspecto importante que debe ser tomado en consideración en el desarrollo de estudios posteriores.
El hallazgo en más del (90 %) de los sujetos egresos vivos de la muestra, que presentaban reactividad a estímulos externos en el EEG, sueño con patrones normales y actividad de base continua, señalan a estos como factores de buen pronóstico en pacientes con daño cerebral agudo y encefalopatía y que ha sido encontrado en otros trabajos como los de Gilmore y otros10 y Hofmeijer y van Putten26 y que apuntan hacia la reversibilidad con buenos resultados del estado de disfunción encefálica presente en estos.
El EENC es una de las respuestas asociadas con condiciones patológicas severas que conducen al paciente a un estado crítico y no la causa de por si en muchos casos, está muy relacionado con disfunciones cerebrales agudas tales como las que se presentan asociadas a las patologías de los pacientes de la muestra: EEC reciente en 10 sujetos (8,5 %) lesiones de elevada malignidad en 16 sujetos (13,5 %), hematomas subdurales 2 sujetos (1,7 %), hemorragias subaracnoideas en 23 sujetos (19,5 %), alteraciones por drogas o venenos 2 sujetos (1,7 %), alteraciones del metabolismo 15 sujetos (12,71 %) y trastornos del equilibrio hidroeléctrolítico5 sujetos (4,2 %); reportes que concuerdan con los trabajos realizados por Rubiño y Godoy12 y Hernández y otros.27
Se refieren cifras variables que van desde 8 a (48 %) de incidencia de los episodios de EENC que está en concordancia con este rango con las cifras de (47,4 %) reportadas en esta muestra.20,26,27,28,29,30
Autores como Hernández y otros27 reportan una incidencia mayor del (50 %) del diagnóstico de EENC en el paciente comatoso, cifra que no alcanzamos a pesar del predominio de pacientes comatosos en la muestra y de la posibilidad incrementada de tener un diagnóstico positivo de EENC dada la inclusión en la misma de pacientes con alteraciones de conciencia.
Un análisis de la mortalidad general en este grupo de pacientes, encuentra cifras del (45,8 %), elevada con respecto a dos trabajos desarrollados en estas mismas UCI anteriormente por Gutiérrez y otros31 y Tamargo y otros32 con cifras de (37,8 %) y (26,86 %), aunque en el primer caso la muestra era solo de 14 sujetos que se encontraban en edades entre los 41 y 60 años, con diferencias respecto a la nuestra y en el segundo caso, las patologías, motivo de estudio, diferían de las de los sujetos evaluados. Las cifras concuerdan con otro trabajo publicado en 2014 por León y otros33) en la misma UCI encontraron una mortalidad del (42 %) con un tamaño de muestra de 219 pacientes donde el (59 %) de los sujetos eran mayores de 60 años, estos coinciden con más puntos en común con el grupo de pacientes de la muestra estudiada.
En el análisis de la mortalidad por EENC, ésta estuvo incrementada cuando se le comparó con estudios como los desarrollados por investigadores como Muñoz y otros34 que refieren cifras de entre (27 %) si la causa es un proceso agudo y (39 %) si hay afectación severa del nivel de conciencia, Alessandri y otros30 con (20 %); mientras trabajos en otras UCI encuentran cifras similares con (48,5 %) como el de Rosetti y otros35 o Foreman y otros20 con (41 %), en este aspecto no encontramos referencias publicadas de nuestro país.
El resultado del CEEG condujo en (68,64 %) de los sujetos, a la toma de decisiones, que impactaron el manejo de los mismos, 46 de ellos en relación con el tratamiento medicamentoso, los 21 restantes en relación con estudios imagenológicos y 8 en los que se tomaron ambas conductas. Investigadores como Herman y otros,1Classenn y otros4,5 han encontrado en eventos que solo pueden ser detectados por EEG, como las CNC y el EENC, que el impacto en la toma de decisiones médicas sobrepasa el (60 %) de los pacientes neurológicos monitoreados, en correspondencia con los resultados.
A pesar de las acciones médicas tomadas a partir del resultado del CEEG en 81 pacientes; lo cual incluyó al 100 % de los sujetos con EENC aún si fue definido o posible, el CEEG no probó mejorar el indicador mortalidad por EENC y es que en nuestra opinión las características de la muestra: más del (90 %) de sujetos se encontraban en un comatoso severo, las edades sobrepasaban los 65 años en el (30 %) de los sujetos, la existencia de lesiones de alto grado de malignidad de diferente localización en 16 de estos y la sepsis de diverso grado en 29, influyeron con mayor peso en la supervivencia, que la calidad de la atención médica o la respuesta del paciente a los procedimientos y medicamentos. Bermeo Ovalle36 en comentario sobre un estudio multicéntrico realizado en los Estados Unidos en 2019, refiere que al analizarlos se encontró que el CEEG contribuyó a reducir la mortalidad en el paciente crítico, este beneficio no fue posible cuando el paciente presentó estatus epiléptico (EE) de cualquier tipo.
Es válido también plantear la posibilidad de que un factor dependiente de nuestra intervención, que pudiera haber influido en este resultado es el período de tiempo que medió hasta la indicación del CEEG, llegó a ser de varios días, lo que en nuestra opinión está en relación con la no existencia de un protocolo en nuestras UCI para la monitorización continua, en el que se establezca el tiempo idóneo al cual se debe comenzar la misma, hacer que la contribución de ésta técnica sobre la mortalidad generada por el EENC disminuya al no aplicarse en todos los casos en el mejor momento y trae como consecuencia la pérdida de horas valiosas que pueden ser definitorias entre si el daño que se produce al cerebro es reversible o no.
En los lineamientos para el diagnóstico de la muerte encefálica en nuestro país, se proponen dentro de los criterios diagnósticos aprobados por resolución del año 1996 del Ministro de Salud Pública y a partir de las recomendaciones de la Sociedad Americana de Electroencefalografía para concluir un registro con diagnóstico de silencio eléctrico cerebral, en la actualidad denominado inactividad electrocerebral, la realización de un EEG de 30 min de duración y aplicación conjunta de estímulos sonoros, luminosos y dolorosos, dado que se pueden cometer errores si se emplea un tiempo de registro más corto y se presentan trazados alternantes. Se indica además en caso de resultar dudoso repetir este estudio.37
Con el monitoreo continuo en 6 de los sujetos en los que se sospechó este diagnóstico la información del estado funcional cerebral se obtuvo de forma continua y dinámica, además de permitir en el mismo momento, la aplicación de otras pruebas complementarias para este diagnósticos como el ultrasonido doppler de la vasculatura cerebral, la prueba de apnea y la estimulación de tipo auditiva y dolorosa de intensidad creciente, contribuye a un mejor diagnóstico en este tipo de casos en los que muchas veces se trata además de la toma de decisiones que garantizan el éxito de un trasplante de órganos.
En nuestro país son escasos los trabajos existentes acerca de la monitorización continua del EEG, por el poco desarrollo alcanzado con la técnica, esto hace que se desconozcan las ventajas de la misma y no se considere su indicación en casos en que podría resultar de gran utilidad para el intensivista y para el paciente con daño cerebral agudo.
Se concluye que el CEEG resultó ser un instrumento útil en el diagnóstico y manejo del paciente con crisis y estatus no convulsivo, permitió elaborar un pronóstico neurológico del paciente crítico con diversas entidades, alertar al intensivista acerca del cambio de estado neurológico del mismo, así como orientar la conducta médica a seguir a partir de sus hallazgos.