Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Pediatría
versión On-line ISSN 1561-3119
Rev Cubana Pediatr v.71 n.4 Ciudad de la Habana oct.-dic. 1999
Hospital Pediátrico Docente "William Soler" Ciudad de La Habana
Respuesta a los esteroides en el síndrome nefrótico idiopático
Dr. Sandalio Durán Álvarez1 y Dr. Mario Valdés Mesa2RESUMEN
Se analiza retrospectivamente la respuesta a la prednisona de 290 niños con síndrome nefrótico idiopático; de éstos, 190 lo constituían varones. En el estudio con microscopia óptica de las biopsias renales 234 pacientes mostraron lesión mínima y sólo 5 (2,2 %) no respondieron inicialmente al tratamiento; 27 de ellos (11,6 %) no recayeron en un período de seguimiento de 5 años o más. Veinte y seis niños (9,0 %) tenían glomeruloesclerosis focal segmentaria en la biopsia renal y 17 de éstos no respondieron a la prednisona; todos los que respondieron presentaron recaídas evolutivamente. Treinta niños (11,0 %) mostraban proliferación mesangial difusa y 8 (26,7 %) no respondieron al tratamiento; 1 solo paciente con proliferación mesangial difusa no recayó y en este niño el cuadro nefrótico coincidió con una picadura de abeja. Se considera actualmente que por el reducido porcentaje de niños con lesión mínima que no responden a la prednisona, la biopsia renal se debe reservar para los que no responden a este tratamiento.Descriptores DeCS: SINDROME NEFROTICO/quimioterapia; PREDNISONA/uso terapéutico.
La prednisona se considera la droga de elección para el tratamiento del niño con SNI.1
La mayoría de estos pacientes, 89 % de la serie de White y otros,2 87 % en el estudio de Kleinknecht y Gubler3 y 86 % de los que se reportaron con anterioridad,4 responden al tratamiento con prednisona, para desaparecer la proteinuria en las primeras 4 semanas.
En 84,5 % de los niños con síndrome nefrótico la biopsia renal muestra una LM5 y entre 7 y 18 % de los pacientes presentan GFS.5-7 Aunque los enfermos con LM comparten con la GFS y la PMD una clínica recurrente y respuesta variable a los esteroides, la interrelación entre estas glomerulopatías tiene aún algunas controversias.8-13
Como los criterios de biopsia renal en niños nefróticos se han modificado considerablemente,14,15 se analiza retrospectivamente la respuesta al tratamiento esteroideo de los niños con SNI, a los cuales se les realizó biopsia renal entre 1970 y 1986, ambos inclusive, y se atendieron en nuestro Centro.
MÉTODOS
Se hace una revisión de la respuesta al tratamiento con prednisona de los niños nefróticos tratados en el Hospital Pediátrico Docente "William Soler", entre 1970 y 1986. Se incluyen en el estudio los pacientes con biopsia renal útil para diagnóstico con microscopia óptica y con seguimiento mayor de 6 meses. Para ello se revisaron los resúmenes de historias clínicas de la consulta de nefróticos.El tratamiento en todos los casos consistió en prednisona a la dosis de 60 mg/m2 de superficie corporal y por día durante 4 semanas, seguido por prednisona a una dosis de 40 mg/m2 de superficie corporal en días alternos o en 3 días consecutivos de la semana para descansar 4 durante un período de 4 semanas más. Los pacientes tratados hasta 1975 por lo general recibieron un curso más prolongado de prednisona en días alternos y dosis decrecientes.
Control semántico
Síndrome nefrótico: proteinuria igual o mayor de 2,0 g/m2 de superficie corporal y por día, albúmina en sangre menor de 25 g/L, colesterol mayor de 250 mg % o 6,5 mmol/L y edema.Recaída: reaparición de proteinuria igual o mayor de 2,0 g/m2 de superficie corporal y por día, después de un período más o menos prolongado sin excreción urinaria de proteínas. Puede acompañarse o no de edema.
Sin recaídas: paciente con SNI que responde al tratamiento y que no reaparece proteinuria en un período de 5 años o más.
Recaídas aisladas: las que se presentan después de un período de 6 meses del cuadro nefrótico anterior.
Recaídas frecuentes: las que ocurren antes de los 6 meses del cuadro nefrótico anterior.
No respuesta: no desaparición de la proteinuria después de concluir la cuarta semana de tratamiento con prednisona a la dosis de 60 mg/m2 de superficie corporal y por día.
Sólo se incluyen en este estudio los pacientes con SNI, o sea, los que hísticamente presentan LM, GFS o PMD.
RESULTADOS
Durante el período analizado se atendieron 332 niños con criterios de SNI, pero sólo incluimos en el estudio 290 que reunían los criterios escogidos para este análisis; 42 fueron excluidos por biopsia renal no útil o abandono del seguimiento. De estos pacientes, 190 eran varones para un predominio masculino de 1,9:1.La edad de comienzo del síndrome nefrótico puede verse en la figura y la respuesta al tratamiento en la tabla.
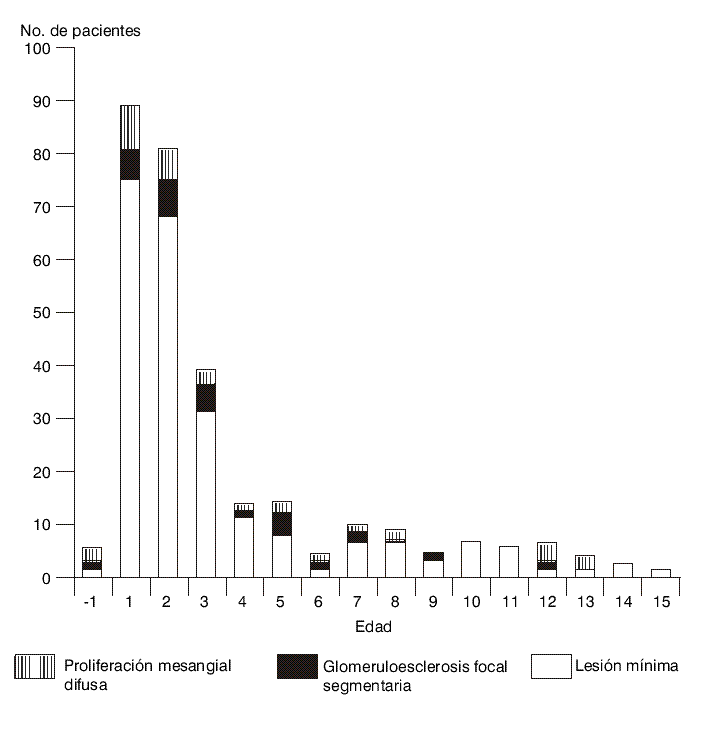
FIG. Histograma de 290 pacientes con síndrome nefrótico idiopático.
| Tipo de lesión | | |||||||||
| | | | | | | | | | | |
| LM | | | | | | | | | | |
| GFS | | | | | | | | | | |
| OMD | | | | | | | | | | |
LM= lesión mínima; GFS = glomeruloesclerosis focal segmentaria; PMD=proliferación mesangial difusa; NR=no recaídas; RA=recaídas aisladas; RF=recaídas frecuentes; RE=resistencia a los esteroides.
En la distribución por sexo de los distintos tipos de lesión hubo predominio masculino: LM= 2,0:1; GFS= 1,9:1; PMD= 1,3:1.
DISCUSIÓN
La mayor prevalencia del sexo masculino hallada en esta serie ha sido reportada en la literatura pediátrica, con una relación aproximada de 2:1,16,17 pero se señala una afectación similar para uno y otro sexos en adultos y adolescentes.18-20En este estudio el 80 % de los pacientes mostraba LM en la biopsia renal, que como se sabe es la lesión más frecuente en el SNI del niño. Nueve por ciento de los pacientes tenía GFS y 11 % PMD. De los pacientes con LM sólo 2,2 % no respondió a la prednisona, mientras 65,5 % de los que presentaban GFS y 26,7 % de los que tenían PMD no respondieron al tratamiento. De los pacientes con LM 11,6 % no recayó en un período de 5 años o más de evolución, mientras que los que mostraban otro tipo de lesión y respondieron al tratamiento todos recayeron, excepto un paciente con PMD que su cuadro nefrótico coincidió con una picadura de abeja.
En el estudio de White y otros2 sólo el 2 % de los pacientes con LM no respondió a la prednisona y del grupo total 89 % respondió a los esteroides. En el reporte de 665 niños estudiados por Kleinknecht y Gubler3 87 % respondió y de los 290 de nuestro estudio 89,7 % respondió al tratamiento. En el adulto se reporta una respuesta que oscila entre 78 y 94 % en los pacientes que tienen LM.18,21,22
Encontramos GFS en 9 % de las biopsias renales y presentó resistencia al tratamiento esteroideo el 65,5 % de los niños con este tipo de lesión. Por las características evolutivas de los pacientes con esta lesión se recomiendan tratamientos combinados y "agresivos" en estos casos;23,24 otros más pesimistas niegan efectos beneficiosos de la ciclofosfamida en estos niños.25
Se ha señalado la imposibilidad de diferenciar mediante la clínica y el laboratorio entre una LM y una PMD,26 pero en nuestros casos existe una diferencia notable en la respuesta inicial a la prednisona en estos 2 grupos de pacientes (resistencia de 2,2 % en la LM y de 26,7 % en la PMD).
Actualmente realizamos biopsia renal a los niños que no responden al tratamiento y a los que presentan recaídas frecuentes o son esteroideo-dependientes y decidimos utilizar ciclofosfamida, aunque el valor de la biopsia renal en estos últimos pacientes es una cuestión discutida por algunos,27 y otros recomiendan la biopsia solamente en los niños que no responden porque la mayoría de los respondedores tienen un pronóstico favorable, independientemente de la histología renal, según señalan.28-30
El 10,3 % del total de nuestros casos no respondió al tratamiento, pero sólo no respondió el 2,2 % de los que tenían LM y de los que respondieron para no recaer o presentar recaídas aisladas o frecuentes el 88 % tenía LM.
El bajo porcentaje de lesiones no mínimas que responden inicialmente al tratamiento nos hace considerar que podemos reservar la biopsia renal para los pacientes que no responden a la prednisona y para aquéllos que presentan resistencia tardía y que no fueron analizados en este estudio.
Sin embargo, precisar el tipo de lesión en un recaedor frecuente en que se decide utilizar tratamiento inmunosupresor nos ayuda a guiar mejor la terapéutica, pues al final el pronóstico pudiera ser muy diferente entre la LM y las no mínimas.
SUMMARY
The response to prednisone treatment by 290 children -190 males- with idiophatic nephrotic syndrome was retrospectively analyzed. The study of kidney biopsies by optical microscopy revealed that 234 had minimal changes and only 5(2,2 %) did not response to initial treatment; 27(11,6 %) did not have any relapse ina a 5 year or over follow- up period. Twenty-six children (9 %) suffered from focal segmental glomerulosclerosis acording to their kidney biopsies, 17 of them did not respond to prednisone treatment whereas the others who did, had relapses in their recovery. Thirtly children (11,0 %) showed diffuse messangial proliferation and 8 (26,7 %) did not respond to treatment. Only one child with this disease did not have any relapse and his nephrotic condition coincided with a bee sting. At present, it is believed that since the percent of children with minimal change disease who did not respond to prednisone therapy is low, kidney biopsy should be reserved for those who do not react to the treatment.Subject headings: NEPHROTIC SYNDROME/drug therapy; PREDNISONE/therapeutic use.
REFERENCIAS BIBLIOGRÁFICAS
- Saxena KM, Crawfor JD. The treatment of nephrosis. N Engl J Med 1989;272:522-6.
- White RHR, Glasgow EF, Mills RJ. Clinicopathological studies of nephrotic syndrome in childhood. Lancet 1970;1:1353-9.
- Kleinknecht C, Gubler MC. Nephrose. En: Nephrólogie Pediatrique, 3rd. ed, Royer P, Mathieu R, Habib R, Broyer M (eds) París: Flammarion Medicine Science; 1983:274-93.
- Durán S, Cubero O, López J, Aguilar J, Llapur JR: Síndrome nefrótico: Correlación entre histología y respuesta a los esteroides. Rev Cubana Pediatr 1976;48:533-46.
- International Study of Kidney Disease. The primary nephrotic syndrome in children. Identification of patients with minimal change nephrotic syndrome from initial response to prednisolone. J Pediatr 1981;98:561-4.
- Al-Eisa A, Carter JE, Lirenman DS, Magil AB. Childhood IgM nephropathy: comparison with minimal change disease. Nephron 1996;72:37-43.
- Rydel JJ, Korbert SM, Borok RZ, Schwartz MM. Focal segmental glomerular sclerosis in adults: Presentaction and response to treatment. Am J Kidney Dis 1995;25:534-42.
- Border WA. Distinguishing minimal-change disease from mesangial disorder. Kidney Int 1988;34:419-34.
- Danhal J, Godfrin Y, Soulilou JP. New insight into the pathogenesis of the "idiopathic nephrotic syndrome". Nephrol Dial Transplat 1995;10:1979-82.
- Habit R, Churg J. Minimal change disease, mesangial proliferative glomerulonephritis and focal sclerosis: Individual entities or spectrum of disease? En: Nephrology, Robinson R, ed. New York: Springer; 1984:634-44;vol. 1.
- Habib R. A story of glomerulonephritis: A pathologist's experience. Pediatr Nephrol 1993;7:336-46.
- Tejani A. Morphological transition in minimal change nephrotic syndrome. Nephron 1985;39:157-9.
- Lightic G, Ben-Izhak O, Levy J, Allou V. Childhood minimal change disease and focal segmental glomerulonephritis: A spectroum of disease? Am J Nephrol 1991;11:325-31.
- Schärer K, Feueberg R, Schaefer F, Waldheer E, Tönschoff B, Mehls O. Changing indications for kidney biopsy in children. Pediatr Nephrol 1997;11:C29, 57 (resumen).
- Loirat C, Baudouin V, Cloarec S, Penchmaur M. Traitement de lanephrose de l'enfant. Arch Pediatr 1998;9(Suppl 2):142s-155s.
- Hayslett JP, Kasharkan M, Benech KG, Sparge BH, Freedman LR, Epstein FH. Clinicopathological correlation in the nephrotic syndrome due to primary renal disease. Medicine 1973;52:95-120.
- International Study of Kidney Disease in Children. Nephrotic syndrome: Prediction of histopathology from clinical and laboratory characteristics at time of diagnosis. Kidney Int 1978;13:159-65.
- Hopper J, Ryan P, Lee JC, Rosenan W. Lipoid nephrosis in 31 adult patients renal biopsy study by ligth, electron and fluorescence microscopy with experience in treatment. Medicine 1970;49:321-41.
- Cameron JS, Turner DR, Ogg GS, Sharpstone R, Brown CB. The nephrotic syndrome in adults with minimal change glomerular lesions. Quart J Med 1974;43:461-8.
- Baqi N, Singh A, Balachandra S, Ahmed H, Nicastri A, Kytinsky S, et al. The paucity of minimal change disease in adolescents with primary nephrotic syndrome. Pediatr Nephrol 1998;12:105-7.
- Jao W, Poliak VE, Norris SH, Lewy P, Pirani GC. Lipoid nephrosis. Medicine 1973;52:455-8.
- Lim WS, Sibley R, Spargo B. Adult lipoid nephrosis: Clinicopathological correlations. Ann Int Med 1974;91:314-20.
- Tune BM, Kirpekar R, Sibley RK, Resnik VM, Griswold WR, Mendoza SA. Intravenous methylprednisolone and oral alkylanting agent therapy of Prednisolone-resistant pediatric focal segmental glomerulosclerosis: A long-term follow-up. Clin Nephrol 1995;43:84-8.
- Mendoza SA, Tune BM. Management of the difficult nephrotic patient. Pediatr Clin North Am 1995;42:1459-68.
- Tarshih P, Tobin JN, Bernstein J, Edelman CD. Cyclophosphamide does not benefit patients with focal segmental glomerulonephritis. A report of the International Study of Kidney Disease in Children. Pediatr Nephrol 1996;10:590-3.
- Abdurraman MS, Elidrissi ATH, Mahmoud K, Al-Rasmeed S, Al-Mugeirin M. Failure of clinical and laboratory characteristics to differentiate proliferative mesangial glomerulonephristis from minimal-change nephrotic syndrome. Acta Pediatr 1993;82:579-81.
- Primack WA, Schulman Sl, Kaplan BS, An Analysis of the approach to management of childbood nephrotic syndrome by pediatric Nephrologists. Am J Kidney Dis 1994;23:524-7.
- Schulman SL, Kaiser BA, Polinsky MS, Shrihivasan R, Baluarte HJ. Predicting the response to cytotoxic therapy for childhood nephrotic syndrome: Superiority of response to corticosteroid therapy over histopathologic patterns. J Pediatr 1988;113:996-1001.
- Mattoo TK. Kidney biopsy prior to cyclophosphamide therapy in primary nephrotic syndrome. Pediatr Nephrol 1991;5:617-9.
- Garin EH, Pryor ND, Fennell RS, Cichard GA. Pattern of response to prednisone in idiophatic minimal lesion nephrotic syndrome as a criterion for selecting patients for cyclophosphamide therapy. J Pediatr 1978;92:304-8.
Recibido: 8 de abril de 1999. Aprobado: 11 de junio de 1999.
Dr.Sandalio Durán Álvarez. Hospital Pediátrico Docente "William Soler". 100 y Perla, municipio Boyeros, Ciudad de La Habana, Cuba.
2 Especialista de I Grado en Pediatría. Asistente de Pediatría.














