Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Pediatría
versión impresa ISSN 0034-7531versión On-line ISSN 1561-3119
Rev Cubana Pediatr v.74 n.2 Ciudad de la Habana abr.-jun. 2002
Instituto de Medicina Tropical Pedro Kourí
Las meningoencefalitis bacterianas en la población infantil cubana: 1998-2000
Dr. Félix Orlando Dickinson Meneses1 y Dr. Antonio Esteban Pérez Rodríguez2
Resumen
Se describen algunos aspectos epidemiológicos de las meningoencefalitis bacterianas (MEB) en Cuba entre 1998 y el año 2000, según los datos de la Vigilancia Nacional de las MEB (VNMEB) disponibles. Se reportaron un total de 530 casos en menores de 15 años en todo el país durante el período. El grupo de edad más afectado resultó el de menos de 5 años. Los agentes más frecuentemente identificados fueron Haemophilus influenzae tipo b (Hib), Streptococcus pneumoniae (Spn) y Neisseria meningitidis (Nm). La incidencia de Hib disminuyó 4 veces por el efecto de la vacunación masiva, especialmente en los menores de 5 años, a partir del año 2000 Spn es el principal agente causante de MEB y el más letal en Cuba. La letalidad general se incrementó de 10,6 a 20,4 %, y fue el grupo de los de menos de 1 año uno de los más afectados. Futuros estudios permitirán profundizar en la epidemiología de estas infecciones y monitorear los cambios que ocurran como consecuencia de intervenciones.
DeCS: MENINGOENCEFALITIS/epidemiología; MENINGOENCEFALITIS/inmunología; VIGILANCIA EPIDEMIOLOGICA; VACUNAS BACTERIANAS; NIÑOS; MENINGITIS BACTERIANA/epidemiología; MENINGITIS BACTERIANA/ inmunología.
Las meningoencefalitis bacterianas (MEB) constituyen una causa importante de morbilidad y mortalidad en todo el mundo y la mayor parte de sus víctimas son niños. Su impacto social se debe fundamentalmente a la severidad de estas infecciones y a su rápido desenlace fatal, y alrededor del 25 % de los sobrevivientes pueden presentar graves secuelas como daño cerebral severo y permanente, retraso mental y pérdida de la audición. Otro aspecto que se debe considerar es que entre los agentes que las causas, algunos pueden provocar brotes y epidemias.1
Desdichadamente en los albores del siglo XXI solamente los países industrializados y algunos en desarrollo poseen sistemas de vigilancia efectivos para estas enfermedades,2-4 lo que les permite conocer los aspectos de mayor importancia para el control y la prevención.5
En Cuba la vigilancia de estas infecciones se estableció desde 1961 mediante el reporte de las enfermedades de declaración obligatoria (EDO) que incluía los rubros de MEB y meningoencefalitis virales. En 1979 se implantó el Sistema de Información Directa (SID) para el reporte diario de casos por vía telefónica o por télex, en el marco de una epidemia de enfermedad meningocócica (FM) que afectó a toda Cuba y posteriormente en 1983 se complementó y amplió la información con una encuesta epidemiológica nacional computadorizada, todo lo cual contribuyó al control de la enfermedad y a la evaluación poslicenciamiento de la vacuna VA-MENGOC-BC y su estrategia de aplicación mediante el Programa Nacional de Inmunización (PNI). Con la reducción y mantenimiento de la incidencia de EM por debajo de 1/100 000 habitantes a partir de 1993 por efecto de esta estrategia6 y con la experiencia adquirida con la operación de este sistema, el Ministerio de Salud Pública (MINSAP) decidió ampliar la vigilancia a todos los agentes patógenos de MEB, incluyendo además información que permita no solo el seguimiento del comportamiento de estas enfermedades, sino también la evaluación de aquellas medidas de control implementadas, como parte del Programa nacional de Prevención y Control de los Síndromes Neurológicos Infecciosos (Dirección Nacional de Epidemiología. MINSAP. Programa Nacional de Prevención y Control de los Síndromes Neurológicos Infecciosos. Ministerio de Salud Pública de Cuba, 1999).
A partir de 1999 se incorporó la vacunación contra el Haemophilus influenzae tipo b (Hib) al PNI, por lo que ya son 2 intervenciones nacionales implementadas exitosamente en el país contra agentes causantes de MEB a través del PNI, razones por las cuales es nuestro interés a partir de la información obtenida por la Vigilancia Nacional de Meningo-encefalitis Bacterianas (VNMEB), dar a conocer el comportamiento nacional de estas enfermedades en el grupo de edad menor de 15 años, al considerar su importancia y utilidad para los profesionales que se dedican a la Salud Pública y en especial a la Pediatría.
Métodos
En el presente estudio se utilizó el reporte de los casos por la VNMEB con el diagnóstico de MEB con agente patógeno identificado de la población cubana menor de 15 años del trienio 1998-2000, desde el 1ro. de enero de 1998 hasta el 31 de diciembre de 2000 según la fecha de comienzo de los síntomas, los que sumaron un total de 530.
Dada la gravedad de estas infecciones el ingreso en centros hospitalarios de los casos con estas enfermedades, la mayor parte de las veces en unidades de cuidados intensivos, es casi obligado, por lo que estas instituciones constituyeron la fuente primaria de los datos. De ahí el reporte inmediato fluye a las direcciones municipales de Salud y a los centros o unidades de higiene y epidemiología municipales y luego provinciales, desde donde se reportan por correo electrónico al Instituto de Medicina Tropical Pedro Kourí y MINSAP.
La estandarización de los formularios para recolección de los datos y el adiestramiento de los médicos especialistas de Epidemiología o en funciones de la práctica epidemiológica y personal estadístico que interviene en la vigilancia, garantizan la calidad y confiabilidad de todos los atributos del sistema de vigilancia.
Se definió un caso de MEB como un síndrome clínico meníngeo, confirmado por un cultivo o una prueba de aglutinación del látex de líquido cefalorraquídeo o sangre positiva a algún agente bacteriano.
Se estimaron las tasas de incidencia (casos/100 000 habitantes) y letalidad (%) según el agente causante identificado y por grupos de edad seleccionados (<1, 1-4, 5-9 y 10-14 años); para ello se utilizó la información disponible sobre los estimados de la población cubana de la Oficina Nacional de Estadísticas para esos años. Se utilizó la prueba de diferencia de las proporciones para comparar las proporciones y la prueba de chi cuadrado para establecer la significación estadística de ellas.
El análisis estadístico se realizó con los programas Epi-Info versión 6.2ª 7 y Excel versión 5.1. Como procesador de textos se utilizó el programa Microsoft Word 97.
Resultados
Durante el período de estudio se reportaron un total de 530 casos de MEB en menores de 15 años de edad: 226 en 1998, 162 en 1999 y 142 en el 2000 (una disminución de 84 casos en relación con 1998) para incidencias generales de 9,3; 6,7 y 5,7 casos/100 000 habitantes respectivamente. Hubo una reducción significativa (38,7 %) en la tasa del año 2000 con respecto a 1998.
La incidencia total se redujo significativamente en todos los grupos de edades seleccionados al comparar 1998 con el año 2000, con excepción del grupo de 10-14 años donde hubo un discreto incremento. En los niños menores de 1 año la incidencia disminuyó de 67,2 a 48,8 casos/100 000 habitantes; en 1-4 años, de 16,6 a 5,9 casos/100 000 habitantes y en 5-9 años más discretamente, de 2,5 a 2,3 casos/100 000 habitantes (fig.1).
Fig.1. Incidencia de MEB por agentes identificados en menores de 15 años, por grupo de edad y según año de ocurrencia.
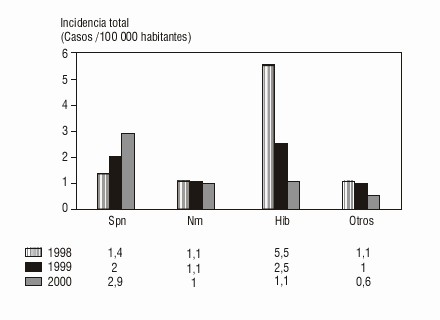
De manera general en los menores de 15 años los principales agentes causantes de MEB resultaron ser Hib, S. pneumoniae (Spn) y N. meningitis (Nm), y se observó la predominancia de alguna de estas bacterias para cada años: en 1998 y 1999 el Hib ocupó el primer lugar con tasas de 5,5 y 2,5 casos/100 000 habitantes respectivamente, mientras que en el año 2000 es el Spn el agente con una mayor incidencia, que alcanzó una tasa de 2,9 casos/100 000 habitantes. Durante el trienio la Nm y otros agentes identificados tuvieron poca variación en sus tasas, que fluctuaron alrededor de 1 caso/100 000 habitantes (fig. 2).
Fig.2. Incidencia de MEB en menores de 15 años según agentes identificados y año de ocurrencia.
Se observó un incremento de la incidencia de Spn en todos los grupos de edad, con la excepción del grupo de 5-9 años, y fue en menores de 1 año donde el incremento fue mayor. Contrariamente, en la incidencia de meningoencefalitis por Hib hubo reducción significativa en todos los grupos de edades cuando se comparan las tasas del año 1998 con el 2000. En relación con Nm y otros agentes identificados hubo una reducción en casi todos los grupos de edad con excepción del grupo de 10-14 años en Nm y de 5-9 años en otros agentes (tabla 1).
Tabla 1. Incidencia (/100 000 habitantes) por meningoencefalitis bacteriana en menores de 15 años por agentes y grupos de edades. Cuba, 1998-2000
| Grupos de edades (años) | ||||||||||||
| Agentes | <1 | 1-4 | 5-9 | 10-14 | ||||||||
| causales | 1998 | 1999 | 2000 | 1998 | 1999 | 2000 | 1998 | 1999 | 2000 | 1998 | 1999 | 2000 |
| S. pneumoniae | 12,0 | 10,6 | 24,1 | 1,9 | 3,2 | 3,3 | 0,5 | 0,8 | 0,2 | 0,8 | 0,7 | 1,0 |
| N. meningitidis | 9,3 | 8,0 | 7,1 | 1,2 | 0,8 | 0,6 | 0,7 | 0,6 | 0,1 | 0,6 | 0,7 | 0,7 |
| H. influenzae | 33,9 | 10,0 | 9,9 | 13,0 | 6,9 | 1,6 | 0,9 | 0,2 | 0,2 | 0,3 | 0 | 0 |
| Otros | 12,0 | 13,3 | 7,8 | 0,5 | 0,3 | 0,3 | 0,3 | 0,1 | 0,4 | 0,2 | 0,1 | 0,1 |
Fuente: Datos de la VNMEB.
En la categoría de otros agentes identificados causantes de MEB en los menores de 15 años los agentes más frecuentemente identificados fueron S. agalactiae, Staphylococcus, Salmonella, Acinetobacter y E. coli. En los menores de 1 año el más frecuente fue S. agalactiae que también resultó muy frecuente como causa de MEB en los neonatos (datos no mostrados).
En general se reportaron un total de 75 fallecidos entre 1998 y el año 2000 en los menores de 15 años, para un promedio de letalidad general en el trienio de 14,1 %, y ocurrió un incremento constante anual de 10,6 % en 1998 a 13,6 % en 1999 y 20,4 % en el 2000. Se apreciaron diferencias en los grupos de edad seleccionados, con incrementos importantes en los menores de 5 años: de 12,9 a 21,7 % (p=0,12) en los menores de 1 año y de 8,2 a 27,8 % (p<0,05) en 1-4 años. Por encima de estas edades, en el grupo de 5-9 años se mantuvo similar en 1998 y 2000 con un incremento importante en 1999, mientras únicamente en el grupo de 10-14 años se observó una disminución (p = 0,87) (fig. 3).
Fig.3. Letalidad de MEB por agentes identificados en menores de 15 años por grupo de edad y según año de ocurrencia.
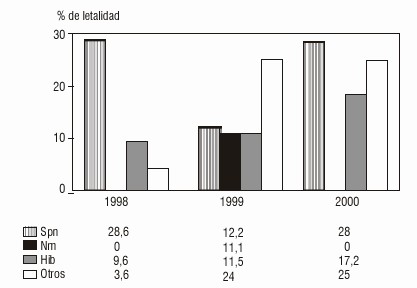
Por agentes el más letal fue Spn con cifras de 28,6 y 28 % en 1998 y 2000 respectivamente, mientras que Nm no provocó fallecidos en estos años, aunque en 1999 causó una letalidad de 11,1 %. Hib ha tenido porcentajes de letalidad entre 9,6 y 17,2 % con tendencia al incremento, mientras que en otros agentes identificados la letalidad ha presentado cifras muy bajas en 1998 (3,6 %) para incrementarse sensiblemente a partir de los años 1999 (24 %) y 2000 (25 %) (fig. 4).
Fig. 4. Letalidad de MEB en menores de 15 años según agentes identificados y año de ocurrencia.
El Spn es el agente que durante el período estudiado ha causado todos los años letalidad en los menores de 15 años, con la excepción del año 1998 en el grupo de 5-9 años. La Nm ha resultado un agente que únicamente causó fallecidos en 1999; en 1998 y 2000 no hubo casos de fallecidos por meningoencefalitis por este agente. El Hib incrementó su letalidad de manera importante a partir de los 5 años de edad para alcanzar porcentajes de hasta el 50 %. Otros agentes identificados han provocado una alta letalidad sobre todo en el grupo de menores de 1 año y 5-9 años (tabla 2).
Tabla 2. Letalidad (%) por meningoencefalitis bacteriana en menores de 15 años por agentes y grupos de edad. Cuba, 1998-2000
| Grupos de edades (años) | ||||||||||||
| Agentes | <1 | 1-4 | 5-9 | 10-14 | ||||||||
| causales | 1998 | 1999 | 2000 | 1998 | 1999 | 2000 | 1998 | 1999 | 2000 | 1998 | 1999 | 2000 |
| S. pneumoniae | 27,7 | 6,25 | 23,5 | 36,4 | 10,5 | 45,0 | 0 | 28,6 | 11,1 | 50,0 | 14,3 | 33,3 |
| N. meningitidis | 0 | 8,3 | 0 | 0 | 20,0 | 0 | 0 | 0 | 0 | 0 | 20,0 | 0 |
| H. influenzae | 11,8 | 13,3 | 21,4 | 5,3 | 9,7 | 10,0 | 25,0 | 50,0 | 20,0 | 50,0 | 0 | 0 |
| Otros | 11,1 | 25,0 | 36,4 | 0 | 0 | 0 | 0 | 100,0 | 0 | 0 | 0 | 0 |
Fuente: Datos de la VNMEB.
Discusión
Las MEB son enfermedades infecciosas provocadas por muy diversas bacterias cuyo común denominador es la afectación del sistema nervioso central, y algunas de ellas son causantes de estas infecciones en la mayor parte del mundo. La vigilancia de estos agentes permite conocer sus patrones y principales características epidemiológicas, de manera que puedan implementarse las medidas que resulten más eficaces para su prevención y control, así como evaluar su impacto.
Desde hace algunos años las bacterias que con mayor frecuencia producen MEB en la mayor parte del mundo son: Hib, Spn y Nm.1,8-12 De estos agentes es Nm de los serogrupos A, B y C la que con mayor frecuencia causa epidemias.1 En Cuba durante el período estudiado las meningoencefalitis por Nm fueron causadas por el serogrupo B que es el único que circula en el país desde hace más de 10 años, y mantiene una incidencia inferior a 1 caso/100 000 habitantes, aunque observamos que la tasa en los menores de 1 año fue mayor que en el resto de los grupos de edades, probablemente a causa de que la vacuna contra este agente comienza a aplicarse a partir de los 3 meses de edad y por lo tanto existe un grupo de niños por debajo de esta edad totalmente protegidos y pueden ser susceptibles a enfermar.6,8 Aún así la vacunación contra este (VA-MENGOC BC) agente ha garantizado mantener muy baja la incidencia, a pesar de que la cepa vacunal (B4 P1.15) se mantiene circulando entre la población, debido entre otras razones, a que esta vacuna no elimina el estado de portador.6
Después del descenso de la incidencia de MEB por meningococo en todo el país, el agente que con mayor frecuencia se identificó en casos de MEB fue Hib, especialmente en los niños menores de 5 años. Este agente es el responsable de graves infecciones invasivas en todo el mundo,8-12 y constituye la meningoencefalitis una forma bastante frecuente, tanto en los países desarrollados como en aquellos en vías de desarrollo,8,12 aunque en estos últimos el reporte puede ser muy inferior a las cifras reales.13-15
El licenciamiento y aplicación en gran escala de las vacunas conjugadas ha reducido drásticamente la incidencia de las infecciones por Hib a cifras muy bajas en los países que han implementado ésta medida preventiva.16-21 Sin vacunación, la incidencia anual general de la menigoencefalitis por Hib puede fluctuar entre 1 y 3 casos/100 000 habitantes.1 La aplicación de la vacuna contra Hib en Cuba comenzó a partir de enero de 1999 como parte de la voluntad del estado cubano de prevenir las enfermedades infecciosas que aún afectan a la población infantil, lo que permitió disminuir 4 veces la incidencia de la enfermedad en los menores 15 años.
Otro agente patógeno, Spn, ha pasado a ser desde 1999 el principal causante de MEB en Cuba como consecuencia de las intervenciones vacunales efectuadas anteriormente contra el Nm y Hib. Según la Organización Mundial de la Salud1 su incidencia anual es de 1-2 casos/100 000 habitantes en los países desarrollados, mientras que en los en vías de desarrollo es mucho más elevada, para alcanzar cifras de hasta 20 casos/100 000 habitantes, y son los niños menores de 2 años los más afectados.1 En nuestro estudio la mayor incidencia de menigoencefalitis por este se observó en el grupo de los menores de 1 año con tasas entre 10 y 24 casos/100 000 habitantes durante el período estudiado, pero con cifras menores a partir de 1 año de edad. Durante el año 2000 se reportó la mayor tasa de menigoencefalitis por este agente en los menores de 1 año lo que coincide con la menor observada por Hib, que hasta 1998 era el principal agente productor de estas infecciones en Cuba. Sin duda esto se debe al efecto de la vacunación contra este último desde 1999.
Hasta el momento y desde 1983 se dispone de vacunas no conjugadas contra 23 cepas del neumococo (Pneumo 23â y Pnu-immune 23â) recomendadas para los mayores de 2 años con enfermedades predisponentes (anemia falciforme, aesplenia, nefrosis o falla renal crónica, inmunosupresión, infección con el VIH y fístulas del líquido cefalorraquídeo y otras), Desde febrero del 2000 se dispone de una vacuna conjugada contra 7 serotipos de neumococo (Prevnaâ) aplicable a menores de 2 años.22
En algunos países desarrollados el Streptococcus agalactiae del grupo B es el germen que con mayor frecuencia causa MEB en los recién nacidos,23 coincidentemente con nuestros hallazgos, aunque en nuestro medio la incidencia resulta baja cuando la comparamos con esos países. A pesar de esto pudieran originarse cambios por la introducción de vacunas y otras medidas de prevención y control para estas infecciones, por lo que debe mantenerse su seguimiento con atención a través de la vigilancia epidemiológica.
La letalidad es un indicador que depende, entre otros factores, de la calidad y oportunidad de la atención médica, de la respuesta del huésped y de la virulencia del agente.
Spn además de resultar uno de los patógenos más frecuentes, también resultó el de mayor letalidad, con mayor riesgo que abarcó de manera irregular todos los años del trienio y todos los grupos de edad seleccionados, con cifras que fluctuaron entre 0-33,3 %. Este agente tiene tasas de letalidad altas1 y afecta con mayor frecuencia las edades extremas de la vida.24
En relación con Hib, internacionalmente su letalidad se estima entre 5-20 %,1 lo que se corresponde con nuestro estudio, si bien en algunos años y grupos de edades llegó a alcanzar el 50 %. Por último, el meningococo se estima que provoca una letalidad entre 5-10 % en los países desarrollados y de 20 % y más en los en vías de desarrollo.1 En nuestro país durante el período de estudio se mostró un comportamiento intermedio con letalidad mayormente baja y exclusivamente durante el año 1999.
Todo lo expuesto anteriormente demuestra la utilidad y necesidad de la vigilancia de las MEB en todo el país, con especial interés en Spn que en estos momentos es el principal agente etiológico de estas infecciones. Dicha vigilancia permitirá detectar oportunamente los cambios en su patrón epidemiológico, y el de otros agentes, así como medir el impacto de las intervenciones en los grupos de mayor riesgo.
En conclusión podemos decir que durante el periodo estudiado los agentes de mayor importancia causantes de MEB resultaron ser: Spn, Hib y Nm (serogrupo B). Entre ellos a partir de 1999 Spn es el principal agente causante de MEB en el país. El grupo de edad más afectado por estas infecciones resultó ser el de los niños menores de 5 años en la incidencia. Los agentes de mayor importancia para la letalidad por MEB en Cuba son Spn, otros agentes identificados y Hib; su reducción en el futuro dependerá sobre todo de la mejoría en algunos aspectos relativos a la atención médica.
El mejoramiento de la vigilancia de las MEB, ha permitido un mayor acercamiento a la epidemiología de estas graves enfermedades. Su continuidad y los futuros estudios que a partir de esta se realicen, permitirán profundizar aún más en el conocimiento de estas infecciones, y garantizarán un control y prevención más efectivos.
Summary
Somme epidemiological aspects of bacterial meningoencephalities that occurred in Cuba from 1998-2000 are described according to available data from the National Surveillance Service. A total of 530 cases involving children under 15 years old were reported throughout the country in this period of time. The most affected age group was under 5 years. The most frequent identified agents were Haemophilus influenzae type B(Hib, Streptococcus pneumoniae (Spn) and Neisseria meningitidis (Nm). The incidence of Hib decreased by 4 times thanks to massive vaccination program, particularly in under 5 years-old children, from the year 2000 on. Spn is the main causative agent of bacterial meningoencephalities and the most lethal one in Cuba. General lethality rate increased from 10.6 to 20.4% and the under one-year old age group was the most affected. Further studies will allow deepening into the epidemiology of these infections and monitoring the changes that might occur as a result of interventions.
Subject headings: MENINGOENCEPHALITIS/epidemiology; MENINGOENCEPHA-LITIS/immunology; EPIDEMIOLOGIC SURVEILLANCE; BACTERIAL VACCINES; CHILD; MENINGITIS, BACTERIAL/epidemiology; MENINGITIS, BACTERIAL/immunology.
Referencias bibliográficas
- Organisation Mondiale de la Santé. Lutte contre les épidémies de méningite á méningocoque. Guide pratique OMS 2me Edition. WHO/EMC/BAC/98.3.1999.
- Bisgard KM, Kao A, Leake J, Sterbel PM, Perkins BA, Wharton M. Haemophilus influenzae invasive disease in the United States, 1994-1995: Near disappearance of a vaccine-preventable childhood disease. Em Infect Dis 1998;4:229-238.
- John TJ, Samuel R, Balraj V, John R. Disease surveillance at district level: a model for developing countries. Lancet 1998;352 58-61.
- Thomas DR, Salmon RL, Westmoreland D, Palmer SR. Surveillance of influenza in Wales: interpreting sentinel general practice rates using contemporaneous laboratory data. Opportunities and limitations. J Epidemiol Comm Health 1998;52:28-31.
- Wenger JD, Hightower AW, Facklam RR, Gaventa S, Broome CV. Bacterial Meningitis Study Group. Bacterial meningitis in the United States, 1986: report of a multistate surveillance study. J Infect Dis 1990;162:1316-23.
- Pérez AE, Dickinson FO, Baly A, Martínez R. The epidemiological impact of antimeningococcal B vaccination in Cuba. Mem Inst Oswaldo Cruz 1999;94:433-40.
- Dean Ag, Dean JA, Coulombier D, Brendel KA, Smith DC, Burton AH, et al. Epilnfo, version 6.04a: A word processing, database, and statistics program for public health on IBM-compatible microcomputers. Atlanta: Centers for Disease Control and Prevention, 1996.
- Tyski S, Grzybowska W. Analysis of bacterial meningitis during 1992-1996 in Poland. Cent Eur J Public Health 1998;6:225-30.
- Kamiya H, Uchara S, Kato T, Shiraki K, Togashi T, Morishima T, et al. Childhood bacterial meningitis in Japan. Pediatr Infect Dis J 1998;17:183-5.
- Fernández A, Borque C, Castillo F del, Pena P, Vidal ML. Meningitis bacteriana en la edad pediátrica. Estudio de 166 casos. An Esp Pediatr 1998;48:495-8.
- Kim KH, Sohn YM, Kang JH, Kim KN, Kim DS, Kim JH, et al. The causative organisms of bacterial meningitis in Korean children, 1986-1995. J Korean Med Sci 1998:13:60-4.
- Salmasso S, Mastrantonio P, Scuderi G, Congiu ME, Stroffolini T, Pompa MG, et al. Pattern of bacterial meningitis in Italy, 1994. Eur J Epidemiol 1997;13:317-21.
- Donald PR, Cotton MF, Hendrocks MK, Schaaf HS, de Villiers JN, Willemse TE. Paediatric meningitis in the Western Cape Province of South Africa. J Trop Pediatr 1996;42:256-61.
- Sung RY, Senok AC, Ho A, Oppenheimer SJ, Davies DP. Meningitis in Hong Kong children, with special reference to the infrequency of Haemophilus influenzae and meningococcal infection. J Paediatr Child Health 1997;33:296-9.
- Aneja S, Aggarwal A. Acute bacterial meningitis. Indian Pediatr 1997;34:1097-109.
- Phillips EJ, Simor AE. Bacterial meningitis in children and adults. Community-acquired disease may affect patient care. Postgrad Med 1998;103:102-117.
- Van Alphen L, Spanjaard L, van der Ende A, Schuurman I, Dankert J. Effect of nation wide vaccination of 3 month-old infants in the Netherlands with conjugate Haemophilus influenzae type b vaccine: high efficacy and lack of herd immunity. J Pediatr 1997;131:869-73.
- Guérin N. Controle des infections a Haemophilus influenzae. Cahiers Santé 1994;4:227-30.
- Agudelo CI, Muñoz N, Hoz F de la. Laboratorios de Salud Pública. Evaluación rápida del impacto de la vacuna contra Haemophilus influenzae serotipo b en Colombia. Rev Panan Salud Pública 2000; 8:181-4.
- Ruocco G, Curto S, Savio M, Laurani H, Froch R. Vacunación contra Haemophilus influenzae tipo b en el Uruguay: experiencia e impacto. Rev Panam Salud Pública 1999;5:197-9.
- Landaverde M, Di Fabio JL, Ruocco G, Leal I, de Quadros C. Introducción de la vacuna conjugada contra Hib en Chile y Uruguay. Rev Panam Salud Pública 1999;5:200-206.
- Salgado H. Manual de la inmunización humana. Santa Fé de Bogotá D.C.: Editora Médica Colombiana, 2001.
- Schuchat A, Robinson K, Wenger JD, Harrison LH, Farley M, Reingold AL,et al. Bacterial meningitis in the United States in 1995. Active Surveillance Team. N Engl J Med 1997;337:970-6.
- Nielsen SV, Henrichsen J. Incidence of invasive pneumococcal disease and distribution of capsular types of pneumococci in Denmark, 1989-94. Epidemiol Infect 1996;117:411-6.
Recibido: 13 de septiembre de 2001. Aprobado: 28 de enero de 2002.
Dr. Félix Orlando Dickinson Meneses. Instituto de Medicina Tropical Pedro Kourí. Autopista Novia del Mediodía, km 6, municipio Lisa, Ciudad de La Habana, Cuba. E-mail:dickinson@ipk.sld.cu
1 Especialista de II Grado y Máster en Epidemiología. Investigador Agregado. Asistente.
2 Doctor en Ciencias de la Salud. Especialista de II Grado en Epidemiología. Investigador y Profesor titular.