My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Cubana de Pediatría
Print version ISSN 0034-7531On-line version ISSN 1561-3119
Rev Cubana Pediatr vol.87 no.1 Ciudad de la Habana Jan.-Mar. 2015
ARTÍCULO ORIGINAL
Alteraciones neuropsicológicas en pacientes con hipertensión portal prehepática
Neuropsychological alterations found in patients with prehepatic portal hypertension
Dra. Yudith Leidys Torres Naranjo, Dr.C. Rafael Manuel Trinchet Soler, Dr. Hosorio Cárdenas Salazar, Lic. Lisbeth Rodríguez Cuenca, MSc. Idolkis Fonseca Ponce
Hospital Pediátrico Docente Provincial “Octavio de la Concepción de la Pedraja”. Holguín, Cuba.
RESUMEN
Introducción: en la hipertensión portal prehepática secundaria a obstrucción trombótica, pueden aparecer trastornos neurocognoscitivos, similares a la encefalopatía sistémica vista en afecciones hepáticas crónicas, la que puede estar bien definida clínicamente o en una forma subaguda, actualmente llamada encefalopatía hepática mínima. Esta consiste en la detección de déficits neuropsicológicos en pacientes sin alteraciones en la exploración neurológica rutinaria. En los niños, es difícil su estudio debido a la falta de pruebas neuropsicológicas estandarizadas para todas las edades.
Objetivo: identificar la presencia de alteraciones neuropsicológicas en los pacientes pediátricos con hipertensión portal prehepática.
Métodos: se estudiaron 12 pacientes con hipertensión portal prehepática secundaria a cateterismo umbilical, mediante diferentes técnicas psicológicas. Las variables fueron: edad, tiempo de evolución de la enfermedad, forma clínica de inicio, alteraciones neuropsicológicas y procedimiento quirúrgico empleado.
Resultados: predominaron los pacientes entre 10 y 14 años de edad, y con un tiempo de evolución de la enfermedad entre 6 y 10 años. El sangrado digestivo alto fue la forma clínica de inicio más frecuente. En 11 casos se detectaron déficits en la atención involuntaria, concentración de la atención, memoria inmediata y dinámica de la actividad de la memoria. En 8 pacientes se afectó el pensamiento en su aspecto operacional, y en 6 la dinámica de la actividad del pensamiento. La mayoría de los niños con alteraciones neuropsicológicas no estaban intervenidos quirúrgicamente.
Conclusiones: existen trastornos predictivos de encefalopatía hepática mínima en pacientes con hipertensión portal prehepática. No utilizar el tratamiento quirúrgico puede estar relacionado con la aparición de las alteraciones neuropsicológicas. Teóricamente la solución sería derivaciones portoportales realizadas precozmente, o procedimientos que eliminen la obstrucción portal. Se requiere profundizar y generalizar esta investigación al resto de los pacientes con el diagnóstico de esta enfermedad.
Palabras clave: hipertensión portal prehepática, encefalopatía hepática mínima, alteraciones neuropsicológicas.
ABSTRACT
Introduction: in the prehepatic portal hypertension secondary to thrombotic obstruction, there may appear neurocognitive disorders similar to systemic encephalopathy seen in chronic hepatic illnesses. This portal hypertension may be clinically well-defined or occurs in a subacute form currently known as minimal hepatic encephalopathy. This consists of neurophyshcological deficits in patients without alterations in the routine neurological exploration. It is difficult to study it in children due to lack of standardized neuropsychological tests for all ages.
Objectives: to identify the presence of neupsychological alterations in pediatric patients with prehepatic portal hypertension.
Methods: twelve patients with prehepatic portal hypertension secondary to umbilical catheterism were studied through different psychological techniques. The study variables were age, time of progression of disease, initial clinical form, neuropsychological alterations and surgical procedure used.
Results: predominance of patients aged 10 to 14 years and time of progression ranging 6 to 10 years. The upper digestive bleeding was the most common initial clinical form. Eleven patients showed deficit in involuntary attention, focused attention, immediate memory and dynamics of the memorizing activity. Eight patients suffered problems in the operational aspect of their thinking and 6 had the dynamics of their thinking affected. Most of children with neuropsychological alterations were not operated on.
Conclusions: there are predictive disorders of minimal hepatic encephalopathy in patients suffering prehepatic portal hypertension. The failure to use the surgical treatment may be related to occurrence of neuropsychological alterations. Theoretically speaking, the solution would lie in performing early portoportal shunts or procedures eliminating the portal obstruction. It is necessary to delve into this research and generalize the results to the rest of patients diagnosed with this disease.
Keywords: prehepatic portal hypertension, minimal hepatic encephalopathy, neuropsychological alterations.
INTRODUCCIÓN
La hipertensión portal prehepática (HTP) constituye un problema de salud en la población infantil.1 Se considera un síndrome clínico de etiología heterogénea, ocasionado por el aumento patológico de la presión hidrostática en el territorio venoso portal.2,3 En los niños, las causas más frecuentes son aquellas enfermedades hepáticas, como la atresia de vías biliares, la cirrosis y otras de origen congénito no corregibles en etapas tempranas de la vida. Sin embargo, las causas prehepáticas, que representan entre 25-40 %, ocupan el primer lugar en los países en vías de desarrollado, y un tercio de ellas son ocasionadas por trombosis venosa portal con transformación cavernomatosa.4
En Cuba predomina la HTP de etiología trombótica secundaria al cateterismo umbilical,4 por el uso racional pero indiscriminado de este en las unidades de cuidados intensivos neonatales, y por las bajas tasas de mortalidad infantil alcanzadas.
La obstrucción portal trombótica con formación de vasos colaterales, puede llevar a trastornos neurocognoscitivos similares a la encefalopatía sistémica vista en afecciones hepáticas crónicas, la cual puede aparecer bien definida clínicamente, o en una forma subaguda.1 Actualmente se denomina encefalopatía hepática mínima (EHM) a la detección de déficits neuropsicológicos (atención, concentración, velocidad de procesamiento de la información, memoria y pensamiento) en pacientes sin alteraciones en la exploración neurológica estándar,5,6 término propuesto por el Hepatic Encephalopathy Working Party, en el International Working Party at the 11th World Congress of Gastroenterology (Viena, 1998).7 Esta es difícil de evaluar debido a la falta de pruebas neuropsicológicas estandarizadas para todos los rangos de edades.5,6 Han sido utilizadas varias combinaciones de test psicométricos con o sin mediciones neurofisiológicas de electroencefalograma, y potenciales evocados auditivos, visual y somatosensorial,5,8 sin encontrarse aún un test ideal para el diagnóstico de esta afección. El objetivo del trabajo es identificar la presencia de alteraciones en pacientes pediátricos con HTP.
MÉTODOS
Se realizó un estudio prospectivo de serie de casos (12 pacientes), en el Servicio de Cirugía del Hospital Pediátrico de Holguín, con la participación de un equipo multidisciplinario integrado por cirujanos pediatras, neurólogos y psicólogos, desde octubre de 2011 a noviembre de 2013.
Para obtener la información sobre las alteraciones neuropsicológicas presentes en los pacientes, se utilizaron diferentes técnicas: observación, entrevista semiestructurada, aprendizaje de 10 palabras, reproducción de relatos, pictograma, comparación de conceptos y cuarto excluido; todas, validadas en el país, y ampliamente utilizadas para la evaluación y diagnóstico de alteraciones neuropsicológicas por su eficacia y confiabilidad.
El universo estuvo constituido por 25 pacientes entre 5 y 18 años de edad, procedentes de las provincias orientales, y con antecedentes de cateterismo umbilical. De ellos, solo se incluyeron en el estudio aquellos que tenían como causa del cateterismo la hiperbilirrubinemia y la sepsis, y quedaron excluidos los pacientes con antecedentes de hipoxia perinatal.
Las variables fueron: edad, tiempo de evolución de la enfermedad, forma clínica de inicio, alteraciones neuropsicológicas y procedimiento quirúrgico empleado.
RESULTADOS
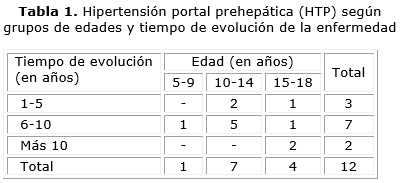
De los 12 pacientes, el mayor número perteneció al grupo de 10 a 14 años de edad (7, que representó el 58 %), y el tiempo de evolución de la enfermedad más notable fue entre 6 y 10 años, con un total de 7 pacientes también. Particularmente en el grupo etario con más cantidad de niños (10 a 14 años de edad), el mayor por ciento (5 para 71 %) tenía entre 6 y 10 años de evolución de su enfermedad (tabla 1).
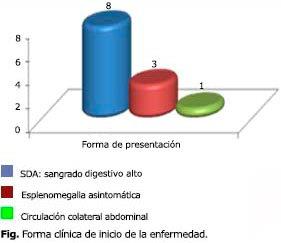
La forma clínica de inicio más frecuente fue el episodio agudo de sangrado digestivo alto (SDA, 8 pacientes para 67 %) (figura y tabla 2).
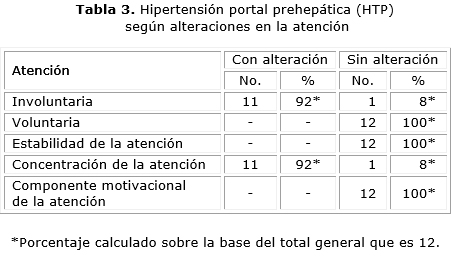
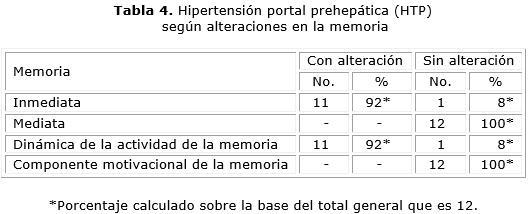
En 11 pacientes (92 %) se afectó la atención involuntaria y la concentración de la atención, ambos relacionados entre sí, y con un denominador común: la distractibilidad. En igual número se comprobaron alteraciones en la memoria inmediata y en la dinámica de la actividad de la memoria (tablas 3 y 4). Los pacientes captaban constantemente los estímulos a su alrededor sin concentrarse en alguno de ellos en específico, y sin fijar la atención en la actividad a realizar. Existió dispersión en la aplicación del aprendizaje de 10 palabras, porque realizaron perseveraciones e inclusiones de palabras, se identificaron curvas en forma de zigzag, que traducen las alteraciones de la atención y la memoria ya referidas. En el protocolo de reproducción de relatos, el recuerdo de los últimos relatos fue difícil, y cambiaron el orden de reproducción de los títulos de estos, lo que manifestó desórdenes de la memoria inmediata. En el pictograma, después de un lapso, los pacientes no recordaron las frases a través de los dibujos realizados, porque las sustituyeron por similares, y otras no fueron evocadas por no lograr abstraerse. Además, en esta prueba utilizaron la percepción “de oído” más que la visual, lo que también dificultó el recuerdo, y necesitaron un mayor nivel de intensidad y constancia de la atención.
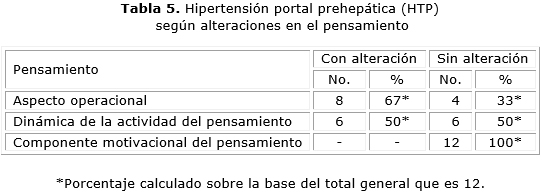
En relación con el pensamiento, 8 pacientes (67 %) presentaron afectación en el aspecto operacional, específicamente disminución del nivel de generalización, y 6 (50 %), trastornos en la dinámica de la actividad del pensamiento. Esta última se alteró particularmente en sus componentes inconsistencia de los juicios (3 casos), e inercia de los procesos psíquicos (3 de los 8 pacientes con disminución del nivel de generalización) (tabla 5). En el pictograma, comparación de conceptos y cuarto excluido, se establecieron asociaciones adecuadas entre objetos y fenómenos de la realidad, pero sobre la base de características puramente contrastables, sin descubrir la esencia de estas asociaciones. Los pacientes compararon, excluyeron y resolvieron algunas tareas de forma correcta, mientras que otras no, lo que indica que no existe estabilidad en el modo de ejecución, además tuvieron tendencia al detallismo, con un consumo excesivo de tiempo: las tareas fueron realizadas bajo los mismos principios de solución.
Otro hallazgo importante fue que el mayor número de casos con alteraciones neuropsicológicas no había sido intervenido quirúrgicamente previo al estudio (8 pacientes para 67 %). Solo en 3 niños se había aplicado alguna modalidad de tratamiento quirúrgico: 2 (17 %) con técnicas no derivativas (desvascularización gástrica con esplenectomía parcial y total respectivamente), y con alteraciones neuropsicológicas; y 1 (8,3 %) con una derivación de Rex, combinada con desvascularización gástrica y esplenectomía total, que también presentó alteraciones cognitivas.
DISCUSIÓN
Los trastornos neurológicos que pueden desarrollar los niños con HTP son aún poco conocidos, a pesar de la utilización de varias combinaciones de pruebas para su diagnóstico.5,8 Sin embargo, existe evidencia de que la EHM afecta el funcionamiento cotidiano de los pacientes y su calidad de vida.9
El síndrome de HTP es infrecuente antes de los 12 meses, y el comienzo de los síntomas es después de los 4 años, con una progresión de la enfermedad en los 5 a 6 años siguientes, momento en el que suelen aparecer las complicaciones debido a las consecuencias fisiopatológicas de la obstrucción portal.10,11 Algunos investigadores12 reportan edades promedio de los pacientes entre 8 y 10 años, mientras otros13 la notifican entre 1 y 13 años.
El SDA y la esplenomegalia siguen siendo en la literatura médica las formas más habituales de presentación de la HTP en el niño.2,14 Se estima que entre 30 y 50 % de los pacientes diagnosticados con HTP sangren una vez por várices esofágicas;3 sin embargo, es importante la pesquisa activa de pacientes con factores predisponentes de la enfermedad, para su diagnóstico precoz antes de que aparezca el primer episodio de sangrado, lo que pudiera devenir una inversión de estas manifestaciones clínicas.
Los estudios neuropsicológicos, aplicados por más de 50 años,15 constituyen una metodología establecida para cuantificar el deterioro cognitivo de las diversas formas de encefalopatía, incluyendo la mínima. Dhiman9 demuestra a través de diferentes test y pruebas neuropsicológicas, que los pacientes con EHM sufren daños en la percepción, memoria, aprendizaje, habilidades constructivas, actividad mental (atención y velocidad mental) y función ejecutiva. Ortiz y otros16 consideran que una disminución en la actividad mental (atención) puede dañar varias funciones cognitivas; incluso, algunos pacientes pueden exhibir actuaciones cognitivas normales, pero la productividad global puede estar disminuida, y hay fatiga secundaria a las anormalidades de la atención. Superina3 también le da importancia a los test psicométricos avanzados para la detección de la EHM que se manifiestan como desviación de la atención, pobre rendimiento escolar o trastornos conductuales, invalideces que son manifestaciones de encefalopatía en niños, en contraste con los signos tradicionales de desorientación, pérdida de la memoria y adormecimiento visto en adultos.
Al referirnos al rendimiento escolar, es prudente aclarar que en el estudio no se aplicó ninguna prueba para medir coeficiente de inteligencia, sin embargo, todos los niños incluidos en la investigación tienen el nivel educacional que le corresponde. Es posible que tengan dificultad en el aprendizaje sin llegar al retardo escolar, ya que, debido al desarrollo del sistema nervioso central en los humanos y a la plasticidad del cerebro, este desarrolla estrategias cognitivas que le permiten al sujeto con estas características, aprender y rendir con un coeficiente de inteligencia normal o cercano a este, lo que no justifica que a largo plazo sí tengan daño y repercusión más evidente, y llegar, inclusive, a influir en su vida cotidiana, y por ende, en su calidad de vida.
No existe tratamiento estandarizado para pacientes con EHM; no obstante, la relación entre esta y los procedimientos quirúrgicos ha sido muy discutida en los últimos años. La preservación de la función neurocognitiva es particularmente importante en niños con HTP, y todas las formas de derivación no selectiva deberían ser evitadas.3 Algunos autores17 abogan por las técnicas que conservan el flujo portal hepatópeta, lo que protege contra la encefalopatía hepática: la derivación de Rex es una de ellas, procedimiento que debe ser empleado precozmente. De lo contrario, una vez incrementada la resistencia intrahepática, las técnicas esplenorrenales serían las de elección.5,6,17 Cara y otros6 evaluaron prospectivamente la función neurocognitiva en niños con trombosis venosa portal, un año después del restablecimiento quirúrgico del flujo venoso portal al hígado a través de la derivación de Rex, y encontraron mejoría de la habilidad cognitiva fluida (atención, velocidad de procesamiento de la información y memoria a corto plazo), en contraste con 3 niños del mismo estudio, en los que se realizó una derivación esplenorrenal distal, y no hubo mejoría de sus habilidades cognitivas.
Por tanto, se concluye que la elección del tratamiento quirúrgico está en correspondencia con el tiempo de evolución de la enfermedad. Teóricamente la solución serían las derivaciones portoportales realizadas de forma precoz o procedimientos que eliminen la obstrucción portal. Se requiere la profundización y generalización de esta investigación al resto de los pacientes con el diagnóstico de HTP.
REFERENCIAS BIBLIOGRÁFICAS
1. Valdés Landaburo RV, Sánchez Pérez FJ, Fuentes Abreu AS, Armenteros García A, Rodríguez Monteagudo JL. Estudio clínico y sonográfico en niños con hipertensión portal. Medicentro Electrónica. 2005;9(4):1-7.
2. Shneider BL, Bosch J, de Franchis R, Emre SH, Groszmann RJ, Ling SC, et al. Portal hypertension in children: expert pediatric opinion on the report of the Baveno V Consensus Workshop on Methodology of Diagnosis and Therapy in Portal Hypertension. Pediatr Trasplant [serie en Internet]. 2012 [citado 20 de enero de 2011];16(5). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/22409296
3. Superina R. Portal Hypertension. In: Coran AG, Adzick NS, Krummel TM, Laberge JM, Shamberger RC, Caldamone AA. Pediatric Surgery. 7a ed. Filadelfia: Elsevier Saunders; 2012. p. 1355-69.
4. Andrade Ruiseco M, García Pérez W, Silverio García C. Hipertensión portal en niños: análisis de 20 años de trabajo. Rev Cubana Pediatr. 2010;82(1):6-9.
5. Chiu B, Superina RA. Encephalopathy caused by a splenorenal shunt can be reversed by performing a mesenteric-to-left portal vein bypass. J Pediatr Surg [serie en Internet]. 2006 [citado 10 de septiembre de 2012];41(6). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/16769357
6. Mack CL, Zelko FA, Lokar J, Superina R, Alonso EM. Surgically Restoring Portal Blood Flow to the Liver in Children with Primary Extrahepatic Portal Vein Thrombosis Improves Fluid Neurocognitive Ability. Pediatrics [serie en Internet]. 2006 March [citado 25 de septiembre de 2012];117(3). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/16481447
7. Bajaj JS, Hafeezullah M, Hoffmann RG, Varma RR, Franco J, Binion DG, et al. Navigation skill impairment: Another dimension of the driving difficulties in minimal hepatic encephalopathy. Hepatology [serie en Internet]. 2008 [citado 3 de enero de 2014];47(2). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/18000989
8. Ciećko-Michalska I, Mach T, Słowik A. Pathogenesis and diagnosis of subclinical hepatic encephalopathy. Przegl Lek [serie en Internet]. 2010 [citado 3 de enero de 2014];67(2). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/20557015
9. Dhiman RK, Chawla YK. Minimal hepatic encephalopathy: Time to recognize and treat. Indian J Gastroenterol [serie en Internet]. 2008 [citado 3 de enero de 2014];29(1). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/18564660
10. Morag I, Epelman M, Daneman A, Moineddin R, Parvez B, Shechter T, et al. Portal vein thrombosis in the neonate: risk factors, course, and outcome. J Pediatr [serie en Internet]. 2006 [citado 3 de marzo de 2011];148(6). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/16769378
11. Hidalgo Marrero Y. Protocolo para diagnóstico y tratamiento de la Hipertensión Portal Prehepática Pediátrica en Cuba [tesis doctoral]. FCM “Mariana Grajales Coello” de Holguín; 2009.
12. Donatone JO. Tratamiento endoscópico de la hipertensión portal. MedUNAB. 2005;8(Supl 1):S5-S8.
13. Cruz-Álvarez I, Martínez E, del Canto de la Rosa J. Técnica quirúrgica no derivativa para la hipertensión portal en niños. Informe de casos. Colomb Med. 2005;36(Supl 3):S15-8.
14. Poddar U, Thapa BR, Rao KL, Singn K. Etiological spectrum of esophageal varices due to portal hypertension in Indian children: is it different from the West? J Gastroenterol Hepatol [serie en Internet]. 2008 Sep [citado 10 de septiembre de 2012];23(9). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/17683492
15. Dhiman RK, Saraswat VA, Sharma BK, Sarin SK, Chawla YK, Butterworth R, et al. Minimal hepatic encephalopathy: consensus statement of a working party of the Indian National Association for Study of the Liver. J Gastroenterol Hepatol [serie en Internet]. 2010 [citado 3 de marzo de 2011];25(6). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/20594216
16. Ortiz M, Jacas C, Córdoba J. Minimal hepatic encephalopathy: diagnosis, clinical significance and recommendations. J Hepatol [serie en Internet]. 2005 [citado 3 de enero de 2014];42(Supl 1):S45-53.
17. Tissieres P, Pariente D, Chardot C, Gauthier F, Devictor D, Debray D. Postshunt encephalopathy in liver transplanted children with portal vein thrombosis. Transplantation [serie en Internet]. 2000 Nov [citado 24 de junio de 2012];70(10). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/11118103
Recibido: 6 de mayo de 2014.
Aprobado: 5 de agosto de 2014.
Yudith Leidys Torres Naranjo. Hospital Pediátrico Provincial “Octavio de la Concepción y de la Pedraja”. Avenida de los Libertadores No. 41, municipio Holguín. Holguín, Cuba.
Correo electrónico: yeny@unimed.gtm.sld.cu