Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Pediatría
versión On-line ISSN 1561-3119
Rev Cubana Pediatr vol.87 no.3 Ciudad de la Habana jul.-set. 2015
ARTÍCULO ORIGINAL
Algunos aspectos relacionados con la lactancia materna exclusiva en los primeros seis meses de vida
Some aspects related to exclusive breastfeeding in the first six months of life
MSc. Remigio Rafael Gorrita Pérez,I Dra. Alcira Terrazas Saldaña,I Dra. Dailin Brito Linares,II Dra. Yenisley Ravelo RodríguezIII
IPoliclínico “Rafael Echezarreta Mulkay”. Mayabeque, Cuba.
IIPoliclínico “Luis Augusto Turcios Lima”. Mayabeque, Cuba.
IIIHospital “Leopoldito Martínez”. Mayabeque, Cuba.
RESUMEN
Introducción: ofrecer leche materna como único alimento hasta los 6 meses, y de forma complementada al menos hasta 2 años, es el medio ideal para lograr un crecimiento y desarrollo armónicos, y reducir la morbilidad y mortalidad infantil, pero esta continua siendo una deuda por saldar.
Objetivo: evaluar algunos aspectos relacionados con la lactancia materna exclusiva en los primeros 6 meses de vida.
Métodos: se realizó un estudio descriptivo y prospectivo en 60 lactantes de 7 consultorios médicos pertenecientes al Policlínico “Rafael Echezarreta”, de San José de Las Lajas, nacidos entre los meses de mayo de 2013 y mayo de 2014, y que cumplieron los criterios de inclusión y exclusión. Se tomaron como variables: edad en meses, tipos de lactancia, enfermedades durante el primer semestre, ingresos hospitalarios y causas de abandono de la lactancia materna.
Resultados: al 4to. mes, solo el 41,6 % disfrutaba de lactancia materna exclusiva, y al 6to. mes únicamente el 13,3 %. Las enfermedades diarreicas y respiratorias agudas, los episodios de sibilancias y los síndromes febriles, fueron las entidades más frecuentes, y hubo mayor número de enfermos en aquellos sin lactancia materna exclusiva. Las causas más frecuentemente expuestas de abandono de la lactancia fueron que el bebé no se llenara (40 %), y que no tenía suficiente leche lo señaló el 32,6 %.
Conclusiones: se concluye que la lactancia materna exclusiva fue insuficiente al 4to. y 6to. mes; que las diarreas, infecciones respiratorias agudas, los síndromes febriles y los ingresos hospitalarios, ocurrieron, de forma significativa, en aquellos que no recibieron lactancia materna exclusiva.
Palabras clave: lactancia materna, morbilidad, ingresos hospitalarios, causas de abandono.
ABSTRACT
Introduction: breastfeeding as the only way of feeding infants up to the six months of age and as food supplement up to 2 years-old is the ideal means to achieve harmonic growth and development and to reduce infant morbidity and mortality rates, but this remains an unsettled debt.
Objective: to evaluate some aspects related to the extent of exclusive breastfeeding in the first six months of life.
Methods: prospective and descriptive study of 60 breastfed infants from 7 physician's offices of “Rafael Echezarreta” polyclinics in San Jose de las Lajas municipality, who were born in the period of May 2013 through May 2014 and met the inclusion and exclusion criteria. The study variables were age (months), types of feeding, diseases during the six-month term, admissions to hospital and causes of breastfeeding cessation.
Results: on the 4th month of life, just 41.6 % were exclusively breastfed and on the 6th month, the figure decreased to 13.3 %. Diarrheal and acute respiratory diseases, sibilant episodes and febrile syndromes were the most common disorders and the number of patients increased in the group of non-breastfed infants. The most common causes of breastfeeding cessation were that the amount of mother's milk did not fill the baby up (40 %) and that the mother did not have enough milk to feed her child (32.6 %).
Conclusions: it was concluded that breastfeeding was not exclusive on the 4th and 6th month of infant's life; diarrheas, acute respiratory infections, febrile syndromes and admissions to hospitals mainly occur in those infants who were not exclusively breastfed.
Keywords: breasfeeding, morbidity, admissions to hospital, cause of breastfeeding cessation.
INTRODUCCIÓN
Ofrecer leche materna (LM) como único alimento al niño hasta los 6 meses, y de forma complementada al menos hasta los 2 años de vida, es reconocido como el medio ideal para lograr de forma armónica el crecimiento y desarrollo del niño, y reducir la morbilidad y mortalidad infantil.1
Según la OMS se lograría una reducción de más de 1,5 millones de defunciones durante los primeros 5 años, si este objetivo se lograra. Lamentablemente, la utilización de la leche humana en todos los países no alcanza los resultados que se esperan, a pesar de los esfuerzos de las entidades en cada país y de los organismos internacionales. Se reconoce en unos y otros casos, la repercusión de las fallas en la lactancia en cuanto a morbilidad, mortalidad infantil y costos económicos.1-3
Aunque hay estudios de la OMS que expresan que la lactancia materna exclusiva (LME) se ha incrementado entre 1990 y 2004 en países en desarrollo de 34 a 41 %, el abandono del amamantamiento es un problema con importantes implicaciones personales, sociales, sanitarias y económicas, que se manifiesta con diferente intensidad y características, según el contexto socioeconómico de cada región o país.
En las Estadísticas Sanitarias Mundiales de 2010, Cuba reportó en el decenio de 2000 a 2009 cifras de LME al 6to. mes solo del 26 %.3 Entonces, tener políticas de salud estructuradas —como es nuestro caso, que promuevan una lactancia materna exitosa— aunque fundamental, no es suficiente. Escoger cómo y qué darle al bebé como alimentación es una decisión personal que merece una consideración cuidadosa y exhaustiva.2
Los argumentos esgrimidos acerca de por qué no utilizar la LM se han tratado de explicar y solucionar. Todas las madres necesitan información y adiestramiento acerca de cómo alimentar y cuidar a sus bebés, así como apoyo, estímulo y asistencia familiar y social después del nacimiento. Nunca es suficiente el tiempo empleado al respecto. Alguien dijo que, aunque era posible dar la vuelta al mundo en 80 días, los 280 del embarazo generalmente no eran suficientes para educar a las madres con respecto a la lactancia materna.3,4
Son conocidos los mecanismos fisiológicos implicados en la producción de la LM, pero con frecuencia olvidados irracionalmente. Cualquier llanto del niño se interpreta como que “pasa hambre”, “no se tiene suficiente leche”, y se le añaden suplementos de fórmula que tienen la consecuencia catastrófica de disminuir el número de veces que lacta el niño, y así disminuye la producción de LM. Los padres, y en muchas ocasiones los profesionales, esperan que el niño gane peso de una forma casi programada, y en cuanto se desvía en lo más mínimo de lo que supuestamente se espera, se sacrifica la lactancia materna y se introduce la fórmula adaptada, sin sopesar las consecuencias futuras de estas decisiones poco justificadas.
Las madres pueden presentar problemas, como congestión mamaria, dificultad para saber la cantidad de leche que el bebé está tomando, filtración de leche de las mamas, reflejo de salida de la leche en momentos diferentes a aquellos en que se está amamantando, así como dolor en los pezones. Además, pueden sentirse ansiosas, tensas y confundidas, y la falta de experiencia o apoyo, y el miedo o la vergüenza a pedir ayuda, les juega, en ocasiones, una mala pasada en una actividad tan natural. Estos problemas deben ser manejados convenientemente con la orientación de los profesionales de salud.4
Los autores consideran necesario continuar investigando diferentes aspectos relacionados con la insuficiente utilización de LME, específicamente durante los primeros 6 meses de vida, que permitan instrumentar estrategias para mejorar los resultados existentes.
MÉTODOS
Se realizó un estudio descriptivo prospectivo en los lactantes de 7 consultorios médicos perteneciente al policlínico “Rafael Echezarreta”, en el municipio de San José de Las Lajas, entre los meses de mayo de 2013 y mayo de 2014, con el objetivo de evaluar el impacto de la lactancia materna en los primeros 6 meses de vida. El grupo investigado estuvo constituido por 60 niños nacidos en ese periodo, que cumplieron los criterios de inclusión y exclusión requeridos. Se incluyeron los nacidos vivos, de mayo de 2013 hasta mayo de 2014, con peso al nacer entre 2 500 y 3 999 g, que residieran en los consultorios seleccionados, con consentimiento informado de las madres para participar en el estudio, y sin malformaciones congénitas o enfermedades crónicas. Se excluyeron aquellos con residencia temporal o definitiva fuera de los consultorios seleccionados, y madres con retraso mental u otra enfermedad con discapacidad psíquica.
Se tomaron como variables la edad cronológica cada mes, y los patrones o tipos de lactancia: LME; lactancia artificial (LA), si solo recibe como alimento leche artificial; lactancia mixta (LMX), si además de la LM recibe alguna leche artificial; lactancia materna complementada (LMC), si además de la LM recibe alimentos sólidos o líquidos no lácteos; lactancia mixta complementada (LMXC), si es un lactante amamantado, que además recibe alguna leche artificial y alimentos sólidos o líquidos; lactancia artificial complementada (LAC), si el lactante recibía leche artificial y alimentos sólidos o líquidos.
Igualmente, se tomaron como variables, las enfermedades padecidas durante el primer semestre de vida, y el número de episodios en cada tipo: infecciones respiratorias agudas (IRA), infección del tracto urinario (ITU), enfermedad diarreica agudas (EDA), diarrea persistente, episodios de sibilancias, síndrome febril agudo, otitis media aguda (OMA), dermatitis atópica y el número de ingresos hospitalarios.
Se analizaron, además, las causas de abandono de la lactancia materna esgrimidas por la madre. O sea, que el bebé no se llena, que llora mucho, que no aumenta de peso, que ella tiene insuficiente leche, que el niño rechaza o no quiere coger el pecho, alguna enfermedad que ha tenido el niño por la que después no quiere tomar otro alimento, que debe adaptarse temprano a la leche, o porque la leche artificial lo pone más hermoso; o también, si la madre presenta o refiere enfermedad o defecto anatómico, que tiene que trabajar, estudiar o atender otro familiar, que no desea dar el pecho porque no tiene tiempo, o le desfigura el cuerpo y los senos; o si lo ha hecho siguiendo algún consejo médico o de otro profesional.
Se confeccionó una planilla en la que se recogió cada mes, y en cada lactante, la información requerida de las historias individuales y de la encuesta realizada a cada madre. La información se incorporó a una base de datos, y se procesó por medio del paquete estadístico Microstat. Se utilizó el porcentaje como estadígrafo de comparación. Se aplicó la proporción (P) y la razón de incidencia o riesgo relativo (RR) cuando se consideraron necesarios. Se confeccionaron tablas para la mejor comprensión de la información. Se solicitó consentimiento informado en cada caso, y se explicó la confidencialidad y el uso científico que se le daría a la información recogida.
RESULTADOS
En la tabla 1 se muestra cómo fueron utilizados en los niños los diferentes tipos de lactancia en cada uno de los meses, durante el primer semestre de vida. Se aprecia que el 93,4 % de los niños salieron de la maternidad con LME, sin embargo, ya al 4to. mes, solo el 41,6 % la disfrutaba, y, lamentablemente, al 6to. mes, únicamente el 13,3 %. El resto de los patrones de alimentación se muestran cada mes.
Se relacionaron las enfermedades padecidas por los lactantes, con la práctica de LME durante los primeros 6 meses (tabla 2). Las EDA, las IRA, los episodios de sibilancias y síndromes febriles, fueron los más frecuentes. En cada una de las entidades, hubo mucho mayor número de niños enfermos sin LME durante el primer semestre de vida, con proporciones muy significativas. Hubo entidades como síndrome de sibilancias, ITU, dermatitis atópica y OMA, que solo se presentaron en aquellos niños que no recibieron la LME en ese tiempo. Cuando se estableció el RR para las EDA y las IRA, fue de 2,46 y 2,15 respectivamente, y significativo estadísticamente con respecto a aquellos niños que no recibieron LME.
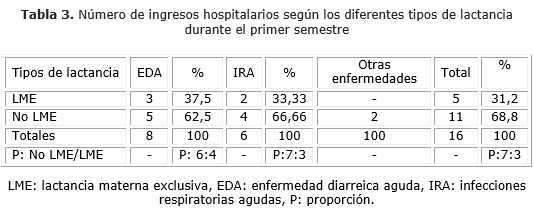
En cuanto a la necesidad de ingresar a los lactantes en un centro hospitalario, esto se requirió en 16 oportunidades, según se muestra en la tabla 3. De estas hospitalizaciones 8 fueron por EDA, 6 por IRA y 2 por otras enfermedades. En el caso de las EDA, en los que recibían LME se correspondió con el 37,5 % de los así alimentados y el 62,5 % en los que no recibieron ese tipo de alimentación, con una proporción de 6 a 4. Con respecto a los ingresos por IRA sucedió algo similar: a los lactados con LME correspondió el 33,3 %, y a los no lactados el 66,6 %, con una proporción de 7 a 3. En total hubo un 68,8 % de ingresos entre los no recibían LME, con respecto al 31,2 % de los que recibían LME, también con una proporción entre unos y otros de 7 a 3.
Según se expresó en la tabla 4, hubo 52 madres que abandonaron la lactancia materna antes del sexto mes de vida del lactante. Al interrogarlas sobre los por qué de ese proceder, 21 de ellas respondieron que el bebé no se llenaba (40 %), 12 dijeron que el bebé no aumentaba de peso (23 %), 17 señalaron no tener suficiente leche (32,6 %), 5 dijeron que el bebé lo rechazaba (9,6 %), y en 5 casos la madre no deseaba dar el pecho (9,6 %).
DISCUSIÓN
Las cifras de LME logradas en los lactantes durante y al final del primer semestre fueron totalmente insuficientes, por debajo de las obtenidas en otras investigaciones recientes, como las de Gorrita y Barcenas en Mayabeque, y Ruiz Silva y otros en Santiago de Cuba, y también por debajo de las ofrecidas internacionalmente por nuestro país.2-7
Es llamativo que un alto por ciento de los recién nacidos salieron de la Maternidad con LME, y sin embargo esta cifra fue cayendo mes a mes. Se hace evidente lo necesario de establecer estrategias de intervención como Brito Linares lo ha desarrollado con resultados satisfactorios según muestra en su proyecto, en el que se evalúan los resultados de la capacitación sobre la lactancia materna a las madres en el tercer trimestre de la gestación.8
No obstante, a pesar de ese resultado, los autores están persuadidos de que no solo es necesaria la capacitación, pues aunque no enmarcadas en un proyecto, todas las madres del estudio fueron atendidas por un Equipo Básico de Salud, un ginecoobstetra y un pediatra, que siguieron su evolución y también les capacitaron sistemáticamente sobre la LM entre otros aspectos; pero, a pesar de eso, son muy malos los resultados, por lo que sostenemos que hay que tener en cuenta aspectos que en otras investigaciones se han expuesto, que deben enfrentar problemas propios de la madre, de la familia y el entorno, y que de una u otra forma repercuten en la lactancia materna.6,9
La asociación e incidencia de diferentes enfermedades infecciosas o no en la infancia y la utilización de la LM, ha sido perfectamente establecida por diferentes investigadores, y es atribuida a factores epidemiológicos, microbiológicos e inmunológicos, que son inseparables de la correcta utilización de la LM.10-14
En la investigación se evidencia la alta relación y el RR de presentar EDA, IRA y síndromes febriles, y un mayor número de ingresos hospitalarios, cuando fueron comparados aquellos niños que recibieron o no LME durante el primer semestre, como también ha sido expuesto en otros estudios.11-18 Uno de los autores había demostrado, en un estudio previo, esta estrecha relación de mayor incidencia de IRA, EDA, OMA y trastornos nutricionales, en aquellos que no recibieron LME, resultados que se comparan con los de esta investigación.15 Cáceres Fernández, en un estudio realizado en la capital y publicado en el 2013, estableció también esa importante relación con la LM.12
Scariati, en una investigación clásica de más de 2 600 lactantes entre 2 y 7 meses de vida en los Estados Unidos, que sin dudas tienen otro entorno epidemiológico y socioeconómico, encontró, que aquellos no lactados tenían 80 % más de riesgo de padecer de EDA.13 Brito Linares, al exponer los resultados de su estudio, también evidenció los superiores indicadores de salud en aquellos niños que recibieron LME por más tiempo.8 Villalón Artirez y otros, en Cuba, en 2012, identificaron como factores de riesgo más frecuentes para el estado de salud de los niños de 4 meses a 1 año de edad, la sustitución de LM por la artificial, en las IRA y la anemia.16 Pérez Sánchez y otros, en 2011, señalaron como factor de riesgo frecuente en las IRA la LME no efectiva, o su no utilización.17
En diversas publicaciones se han identificado las consecuencias negativas del abandono temprano de la lactancia materna desde puntos de vista nutricionales, inmunológicos, psicológicos, epidemiológicos y económicos. Se ha reportado que en el primer año de vida el riesgo de morir por infecciones de las vías aéreas, al suplantar con fórmula la alimentación del seno, es 1,6 veces mayor que si se amamantaran exclusivamente, y aún es más importante en la prevención y evolución de las EDA.1,18
Las diarreas se asocian a los malos hábitos de higiene, deficiente calidad del agua de consumo y otros factores relacionados con el medio ambiente, que son determinantes, en la morbilidad y mortalidad en países con pobre desarrollo socioeconómico. La LM se ingiere de forma directa y sin manipulación, por lo que se ha evidenciado que mientras el niño sea alimentado exclusivamente con ella, la frecuencia de diarrea sea inferior a la que se produce en niños alimentados de otra forma.12-15
Que el bebé no se llena, que la madre tiene la sensación de no tener leche, o que no aumenta de peso, fueron los elementos esgrimidos por la generalidad de las madres para la suspensión de la lactancia materna, todos motivos generalmente superfluos, pues está bien establecido que la mayoría de las madres tienen suficiente cantidad y calidad en su leche para brindar una lactancia materna óptima. Estos argumentos son los que aparecen recogidos como primer elemento en prácticamente todos los estudios dentro y fuera de Cuba, pero no muestran más que desconocimiento, inseguridad, o la incidencia de otros factores que conspiran para que no se brinde una lactancia materna exitosa, y desafortunadamente, en esos casos siempre aparece una mano con el inoportuno biberón.18-20
La conocida hipogalactia, sensación más que todo subjetiva, expresada por la madre, como que el niño tiene hambre, no se llena, no duerme, llora mucho, o que no tiene leche en los senos, no es posible modificar fácilmente, y en excepcionales ocasiones logra constatarse por personal de la salud.
Si el niño tiene un adecuado estado de salud e incremento de peso, no está en ningún sentido justificado suplementar, y menos aún, interrumpir, la lactancia materna.18-20 El fundamento de la lactancia materna exitosa está en la madre, sus conocimientos al respecto, su convicción para lograrlo, y el medio familiar y social que la rodea.
Se concluye que solo el 41,6 % de los lactantes recibió LME hasta el cuarto mes, y el 13,3 % hasta el sexto; que las EDA, las IRA los síndromes febriles agudos y los ingresos hospitalarios ocurrieron de forma mucho más significativa en aquellos que no recibieron LME. Decir que el niño no se llena, que no aumenta de peso y que la madre no tiene suficiente leche, fueron los argumentos esgrimidos por estas para abandonar la lactancia materna.
REFERENCIAS BIBLIOGRÁFICAS
1. Gorrita Pérez RR. La lactancia materna, un desafío aún no superado. Rev Cubana Pediatr [serie en Internet]. 2014 Sep [citado 31 de enero de 2015];86(3). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75312014000300001&lng=es&nrm=iso&tlng=es
2. Fisher J, Hammarberg K, Wynter K, McBain J, Gibson F, Boivin J, et al. Assisted conception, maternal age and breastfeeding: an Australian cohort study. Acta Paediatrica. 2013 jul 1;102:970-6.
3. Fariñas Acosta L. Lactancia Materna. ¿Disfruta tu hijo este derecho? Diario Granma. 7 de agosto 2014:8.
4. Organización Mundial de la Salud. Estadísticas Sanitarias Mundiales. Parte II. Indicadores Sanitarios Mundiales. Ginebra: OMS; 2010.
5. Unicef. Salud Materna y Neonatal. Estado Mundial de la Infancia; 2008. New York: Fondo de las Naciones Unidas para la Infancia (Unicef); 2009. p. 122.
6. Gorrita Pérez RR, Bárcenas Bellót Y, Gorrita Pérez Y, Brito Herrera B. Estrés y ansiedad maternos y su relación con el éxito de la lactancia materna. Rev Cubana Pediatr [serie en Internet]. 2014 Jun [citado 24 de septiembre de 2014];86(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75312014000200006&lng=es&nrm=iso&tlng=es
7. Ruiz Silva MD, Pouymiro Brooks Y, Dumas Nico YA. Lactancia materna exclusiva a menores de seis meses pertenecientes al Policlínico Docente Municipal de Santiago de Cuba. MEDISAN. 2014;18(2):226-34.
8. Brito Linares D. Efectividad de una intervención educativa sobre lactancia materna exclusiva [tesis para obtener el título de Especialista de Primer Grado en Pediatría]. San José de las Lajas, Mayabeque; 2014.
9. Srivastava S, Gupta A, Bhatnagar A, Dutta S. Effect of very early skin to skin contact on success at breastfeeding and preventing early hypothermia in neonates. Indian J Public Health. 2014;58:22-6.
10. de la Vega Paitková T, Pérez Martínez VT, Bezos Martínez L. La lactancia materna y su influencia en el comportamiento de las infecciones respiratorias agudas. Rev Cubana Med Gen Integr [serie en Internet]. 2010 Sep [citado 4 de marzo de 2013];26(3). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21252010000300005&lng=es&nrm=iso&tlng=es
11. Castillo Belén JR, Rams Veranes A, Castillo Belén A, Rizo Rodríguez R, Cádiz Lahens A. Lactancia materna e inmunidad: impacto social. MEDISAN [serie en Internet]. 2009 Ago [citado 24 de enero de 2012];13(4). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-30192009000400013&lng=es&nrm=iso&tlng=es
12. Cáceres Fernández W, Reyes Santana MC, Malpica Alonso E, Álvarez Alonso L, Solís Molinet L. Variables que influyen en el comportamiento de la lactancia materna exclusiva hasta el sexto mes. Rev Cubana Med Gen Integr [serie en Internet]. 2013 [citado 18 de enero de 2013];29(3). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21252013000300003&lng=es&nrm=iso&tlng=es
13. Scariati PD, Grummer-Strawn LM, Fein SB. A longitudinal analysis of infant morbidity and extent of breastfeeding in the United States. Pediatrics. 1997;99(6):E51-5.
14. Rocha AM, Olivera R, Leal I. La influencia de la lactancia materna en la salud infantil, el bienestar y el desarrollo. Una revisión teórica y empírica. Rev Fac Nac Salud Pública. 2014;32(2):103-14.
15. Gorrita-Pérez R. Impacto de la lactancia sobre la morbilidad en el primer año de vida. Revista de Ciencias Médicas de La Habana [serie en Internet]. 2004 [citado 2 de enero de 2015];10(1). Disponible en: http://revcmhabana.sld.cu/index.php/rcmh/article/view/128
16. Villalón Artirez RM, Villalón Artirez P, Ortiz Villalón RA, Guillot Montes G. Principales factores de riesgo en la salud de niños menores de un año. MEDISAN. 2012;16(9):1373-7.
17. Pérez Sánchez M, Fundora Hernández H, Notario Rodríguez M, Rabaza Pérez J, Hernández Sánchez MA, Rodríguez Bertheau A. Factores de riesgo inmunoepidemiológicos en niños con infecciones respiratorias recurrentes. Rev Cubana Pediatr. 2011;83(3):225-35.
18. Ley Chong Z, Torres Clúa A, Arregoitía Ortíz O, Bermúdez Martín LP, Muro Ley Y. Caracterización de la lactancia materna en lactantes del Grupo Básico de Trabajo 3. Policlínico XX Aniversario. Acta Médica del Centro [serie en Internet]. 2012 [citado 21 de enero de 2014];6(4). Disponible en: http://www.actamedica.sld.cu/r4_12/lactantes.htm
19. Forero Y, Isaács MA, Rodríguez SM, Hernández JA. La lactancia materna desde la perspectiva de madres adolescentes de la ciudad de Bogotá. Biomédica. 2013;33(4):1-29.
20. González de Cosió T, Escobar-Zaragoza L, González-Castell LD, Rivero-Damarco JA. Prácticas de alimentación infantil y deterioro de la lactancia materna en México. Salud Pública Mex. 2013;55(supl 2):5170-9.
Recibido: 21 de agosto de 2014.
Aprobado: 20 de febrero de 2015.
Remigio Rafael Gorrita Pérez. Policlínico Universitario “Rafael Echezarreta Mulkay”. Calle 66, esquina 41, municipio San José de Las Lajas. Mayabeque, Cuba.
Correo electrónico: remigio.gorrita@infomed.sld.cu