Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Pediatría
versión On-line ISSN 1561-3119
Rev Cubana Pediatr vol.87 no.3 Ciudad de la Habana jul.-set. 2015
ARTÍCULO ORIGINAL
Uso de Surfacen en recién nacidos con dificultad respiratoria
Use of Surfacen in newborns with respiratory distress
Dra. Claudia Asunción López Alfaro, MSc. Antonio Alfonso Dávila, MSc. Raisa Durán Menéndez, MSc. Débora Villegas Cruz
Hospital General Universitario “Dr. Enrique Cabrera”. La Habana, Cuba.
RESUMEN
Introducción: en la última década se han dirigido esfuerzos investigativos a determinar las ventajas del uso profiláctico del surfactante exógeno sobre la terapéutica de rescate del medicamento. Cuba ha desarrollado un surfactante natural heterólogo de origen porcino (Surfacen).
Objetivos: evaluar el uso de Surfacen en recién nacidos con síndrome de distrés respiratorio, e identificar la relación entre el momento de la administración del medicamento con la duración de la ventilación mecánica, y el estado de los pacientes al egreso.
Métodos: se realizó un estudio descriptivo de corte transversal de los recién nacidos que ingresaron en el servicio de Neonatología del Hospital General Universitario “Dr. Enrique Cabrera”, entre enero de 2009 y diciembre de 2011. El universo estuvo constituido por 86 recién nacidos; de ellos, el 87 % con menos de 33 semanas, recibió el medicamento. De igual forma se le administró al 92,2 % de los niños con menos de 1 500 g y más de 750 g, y al 86,8 % con acidosis respiratoria. El 70,9 % de los pacientes tenían un síndrome de distrés respiratorio como diagnóstico inicial, mientras que al egreso el mayor porcentaje correspondió a neonatos con infección neonatal.
Conclusiones: se encontró una asociación estadísticamente significativa entre el momento de la administración de Surfacen y el número de días que estuvieron ventilados los neonatos, así como entre la administración de Surfacen posterior a las 2 horas, y la muerte del paciente.
Palabras clave: síndrome de distrés respiratorio neonatal, surfactante, Surfacen, recién nacidos pretérmino.
ABSTRACT
Introduction: during the last decade, several research studies have devoted to determine the advantages of the prophylactic use of exogenous surfactant over the rescue therapeutic effect of the drug. Cuba has developed a heterologous natural surfactant of swine origin called Surfacen.
Objectives: to evaluate the use of Surfacen in newborns with respiratory distress syndrome and to identify the association of the time of drug administration with the duration of mechanical ventilation and the patient's condition on discharge from hospital.
Methods: a cross-sectional study of newborns who were admitted to the neonatology service of “Dr. Enrique Cabrera” general university hospital conducted from January 2009 to December 2011. The universe of study was 86 newborns, 87 % of whom were under 33 weeks of age and had received Surfacen. It was also given to 92.2 % of neonates weighing 750 g to 1 500 g and to 86.8 % with respiratory acidosis. In the study group, 70.9 % of patients had respiratory distress syndrome as initial diagnosis whereas on discharge, the newborns with some neonatal infection accounted for the highest percentage.
Conclusions: there was a significant statistical association between the time of Surfacen administration and the duration of the mechanical ventilation, as well as the Surfacen administration two hours after birth and the death of the patient.
Keywords: neonatal respiratory distress syndrome, surfactant, Surfacen, preterm newborns.
INTRODUCCIÓN
El surfactante es sintetizado por los monocitos tipo II, almacenado en los cuerpos lamelares y secretado en los alveolos. Su función principal es disminuir la tensión superficial alveolar y evitar las atelectasias. La deficiente síntesis —o su inadecuada liberación— producen atelectasias e hipoxia. La producción de surfactante es estimulada por corticoides, estradiol, drogas beta-adrenérgicas, prolactín, factor de crecimiento epidérmico, factor neumocítico fibroblástico, y es inhibido por insulina y andrógenos.1
La diferenciación del pulmón fetal es la base del desempeño respiratorio neonatal satisfactorio. Esa diferenciación comprende elementos estructurales, como el epitelio de revestimiento alveolar, que sintetiza una sustancia tensoactiva o surfactante. Esta sustancia es un fosfolípido que interviene decisivamente en la adaptación pulmonar a la vida extrauterina, previniendo la atelectasia en exhalación final, y reduciendo el trabajo respiratorio por la disminución de la función requerida para distender el alveolo adyacente. Finalmente, las funciones del surfactante impiden el desarrollo de edema pulmonar, mediante la reducción de la presión hidrostática de los capilares alveolares causantes de la salida de líquido intravascular hacia el alveolo.2,3
El fallo en la expansión alveolar inicial es frecuente en recién nacidos pretérmino, causado por múltiples factores, como la inmadurez del diafragma y de otros músculos respiratorios, la hipermotilidad de la caja torácica y carencia de surfactante, lo que conlleva al fracaso en el desarrollo de la capacidad residual funcional, y la tendencia de los pulmones afectados a tornarse atelectásicos.4
Existen factores prenatales, perinatales y posnatales que pueden interferir con el proceso de inicio de la respiración, y es entonces cuando se impone el tratamiento de la dificultad respiratoria.4,5
El surfactante se encuentra en el pulmón de los mamíferos. Está formado por una mezcla de lípidos y proteínas, y su deficiencia provoca la enfermedad de membrana hialina (EMH). En la madre diabética existe una disminución de la producción de fosfatidilglicerol que favorece la aparición de la enfermedad.6
Cuba ha desarrollado un surfactante natural heterólogo de origen porcino (Surfacen), y existen experiencias de su uso en el tratamiento del síndrome de dificultad respiratoria (SDR).6-11 El objetivo de este estudio fue evaluar su uso en recién nacidos con SDR, e identificar la relación entre el momento de la administración del Surfacen con la duración de la ventilación mecánica, y el estado al egreso los pacientes.
MÉTODOS
Se realizó una investigación descriptiva de corte transversal para evaluar el uso de Surfacen (surfactante exógeno de origen porcino), en los recién nacidos con SDR que ingresaron en el servicio de Neonatología del Hospital General Universitario “Dr. Enrique Cabrera”, entre enero de 2009 y diciembre de 2011.
En el estudio participaron 86 recién nacidos, que fueron incluidos independientemente de la causa del SDR y de la edad gestacional (EG), con diagnóstico clínico y radiológico, antes de las 8 horas de nacidos, y con necesidad de ventilación mecánica con fracción inspirada de oxígeno (FiO2) > 0,5 para mantener una presión arterial de oxígeno (PaO2) > 60 mmHg y con una presión media de las vías aéreas > 8 cm de agua (H2O). Fueron excluidos los recién con historias que no tenían los datos completos sobre el uso de Surfacen, y los de peso menor de 750 gramos.
La recolección de datos se realizó mediante la revisión de la información registrada en la historia clínica del recién nacido y el libro de ingresos de la unidad. La información recogida fue llevada a una base de datos mediante Microsoft Excel, y procesada con el paquete estadístico SPSS en su versión 11.5. La investigación fue aprobada por el Consejo Científico del hospital y cumplió las regulaciones establecidas en la última versión de la Declaración de Helsinki.
RESULTADOS
La EG promedio de los recién nacidos con dificultad respiratoria fue de 35,6 semanas, con una desviación estándar de 3,8. El mínimo fue de 28 semanas y el máximo de 41,6.
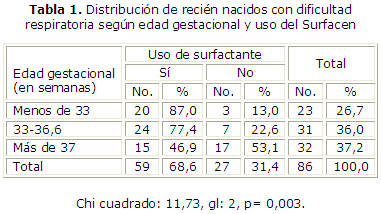
En la tabla 1 se muestra la distribución de los recién nacidos, según la EG y el uso de Surfacen, y se encontró que no existe homogeneidad en el empleo de este medicamento respecto a la EG. Del total de los neonatos con menos de 33 semanas, el 87,0 % recibió el medicamento. Entre los que tenían entre 33 y 36,6 semanas se le administró al 77,4 %, y al 46,9 % de aquellos con 37 semanas y más. Esta disminución en la proporción de niños que recibieron el Surfacen, según el incremento de su EG, resultó ser significativa (p= 0,003).
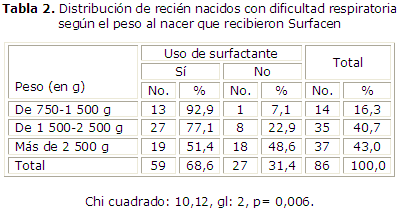
En la tabla 2 se muestra la distribución de los recién nacidos con dificultad respiratoria, según peso al nacer y el uso de Surfacen. La mayor frecuencia correspondió a los niños con más de 2 500 gramos.
La distribución de los recién nacidos con dificultad respiratoria, según el tipo de parto y uso de Surfacen, se comportó de manera uniforme, tanto en aquellos que nacieron mediante parto eutócico como distócico. Recibieron el medicamento el 70,0 % de los productos de parto eutócico, y 67,9 % de los distócicos; no recibieron el medicamento el 30 % de los nacidos por parto eutócico, y el 32,1 % de los de parto distócico (p= 0,9683).
La administración de Surfacen no se comportó de forma homogénea según el puntaje de Apgar, pues del total de los estudiados, el 68,6 % recibió el medicamento, pero de los recién nacidos con puntaje normal, lo recibió el 85,7 %, de los ligeramente deprimidos el 55,6 %, de los moderadamente deprimidos el 50,0 %, y de los severamente deprimidos solamente lo recibió el 20,0 %.
En los trastornos metabólicos presentados por estos recién nacidos, la más alta indicación de Surfacen correspondió a la acidosis respiratoria, que se administró en 86,8 %, seguida por la acidosis mixta con 71,4 %, y a continuación la acidosis metabólica con 61,1 %, y a los que no presentaron alteraciones metabólicas se le administró el medicamento en el 43,5 %.
Los diagnósticos de los recién nacidos con dificultad respiratoria en el momento de su ingreso se muestran en la tabla 3. La mayor frecuencia correspondió al SDR, que se presentó en 70,9 % del total de los casos. Sin embargo, se puede apreciar que el resto de los diagnósticos mostraron porcentajes muy bajos. Se administró Surfacen al 82,0 % del total de pacientes con SDR, y de los 5 niños que ingresaron con el diagnóstico de asfixia severa intraparto, a 1 solo se le administró Surfacen, a pesar de tener 41 semanas de EG, y egresó con el diagnóstico de bronconeumonía. También se deprimieron 5 niños, de los cuales 1 recibió el medicamento por tratarse de un neonato con 28 semanas de gestación. De los 3 pacientes con signos neurológicos, 1 recibió tratamiento con Surfacen y egresó con diagnóstico de sepsis connatal.
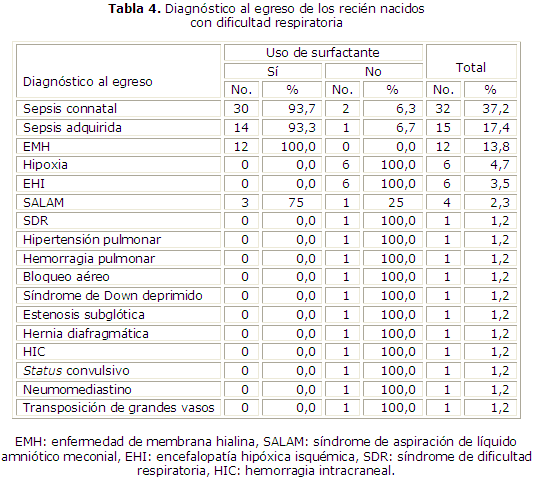
En la tabla 4 se pueden apreciar los diferentes diagnósticos al egreso. La sepsis connatal fue la enfermedad que más afectó a estos recién nacidos, con 37,2 % del total de los casos. De ellos el 93,7 % recibió tratamiento con Surfacen. La sepsis adquirida y la EMH siguieron en orden de frecuencia, con 17,4 y 13,8 %, respectivamente, y se empleó el medicamento en el 100 % de los casos de EMH y en el 93,3 % de los que se les diagnosticó sepsis adquirida. Egresaron con diagnóstico de hipoxia y de encefalopatía hipóxica isquémica (EHI) el 6,9 %. Al resto de los diagnósticos correspondió una proporción muy baja.
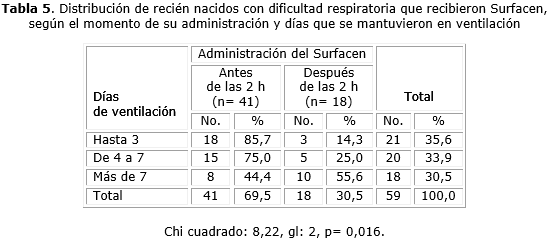
En la tabla 5, se muestra la distribución de los 59 recién nacidos que recibieron tratamiento con Surfacen, según el momento de su administración y la relación con los días que se mantuvieron ventilados, y se encontró una asociación estadísticamente significativa entre estas variables (p= 0,016). Se puede apreciar que el 85,7 % de los casos se mantuvieron ventilados durante 3 días, a los cuales se les administró el medicamento antes de las 2 horas, mientras que en el 55,6 % del total de pacientes que se mantuvieron ventilados más de 7 días, el tratamiento medicamentoso fue iniciado después de 2 horas.
Cuando se analizó la relación entre el momento en que se administró el Surfacen, con el estado al egreso de los pacientes, se encontró que existe asociación entre el antecedente de haber recibido el medicamento posterior a las 2 horas y la muerte del paciente. Dicho de otra forma, aquellos pacientes que tienen indicación del uso de Surfacen, pero se le administra después de las 2 horas, tienen 4,5 veces más riesgo de fallecer, que aquellos a los que se le administra el medicamento en un tiempo menor de 2 horas. De los 9 fallecidos (15,3 %), 3 recibieron tratamiento antes de las 2 horas (33,3 %), y 6 (66,7 %) después de las 2 horas (p= 0,030).
DISCUSIÓN
La EG y el peso al nacer del recién nacido, están inversamente relacionados con la incidencia de trastornos respiratorios, y es la EG entre las 28 y las 34 semanas y un peso entre 1 000 y 1 500 g, en que es más frecuente esta afección. Los neonatos con estas características presentan un pulmón estructuralmente inmaduro, y tienen predisposición a un gran número de riesgos neonatales especiales.
En este estudio, el número de pacientes que recibieron Surfacen fue mayor en aquellos niños con menor EG, lo que implica que la dificultad respiratoria es más grave en aquellos que nacieron con menos de 37 semanas de EG, y se demostró que hay diferencias significativas entre los grupos estudiados respecto a esta variable.
Bae y otros,12 en un estudio realizado en Corea, encontraron similares resultados a los de la presente investigación. Por tal motivo, parece razonable la observación hecha por algunos autores de que la incidencia de problemas que dan lugar a la dificultad respiratoria es inversamente proporcional a la EG.13
Garcia y otros,14 en un estudio sobre la supervivencia del recién nacido ventilado, evidenciaron que el mayor número de ventilados se encontró en el grupo de 32-33,6 semanas de EG. Los prematuros con EG menor a 30 semanas presentaron con más frecuencia EMH, por lo que la asistencia respiratoria mecánica fue más utilizada.
Acosta y otros,9 en el año 2000, realizaron una investigación para evaluar el Surfacen en el distrés respiratorio del recién nacido prematuro, y se encontró que la media para el grupo de estudio fue de 29,9 semanas (SD ± 6,32) y valores entre 26 y 33 semanas, y para los controles la EG fue de 30,7 (SD ± 1,76), con valores mínimos y máximos entre 27,0 y 35,5 (p= 0,0831), cifras ligeramente inferiores a las de este estudio.
Sin embargo, en estudio realizado por Castro López y otros,15 en 2007, se evidenció que los recién nacidos a término fueron los que mayor morbilidad presentaron debido a problemas respiratorios transitorios, pero sin complicaciones mayores, y los recién nacidos pretérmino, aunque presentaron menos morbilidad, fueron los que tuvieron más complicaciones que comprometían su estado de salud y supervivencia.
En el presente estudio se pudo constatar que a medida que aumenta el peso del recién nacido, la proporción de niños que recibe el medicamento es significativamente menor (p= 0,006). Esto demuestra que el peso es una variable importante en la aparición de los trastornos respiratorios en los neonatos.
Sánchez y otros7 realizaron un estudio prospectivo, comparativo, abierto y aleatorizado, para valorar la eficacia del surfactante porcino, en comparación con el surfactante bovino, en los recién nacidos prematuros que ingresaron en la Unidad de Terapia Intensiva de Pediatría del Hospital Central Militar de México con el diagnóstico de EMH. Los pacientes se dividieron al azar en 2 grupos: el primero recibió surfactante porcino (SP) (Surfacen, CENSA, La Habana, Cuba) en dosis de 100 mg/kg de peso por vía intratraqueal, y al segundo se le administró surfactante bovino (SB) (Survanta, Laboratorios Ross, E.U.A.) por la misma vía. Los resultados en este estudio evidenciaron que ambos surfactantes son similares. En este estudio el promedio de peso al nacer de los recién nacidos fue de aproximadamente 1 600 g en ambos grupos, y la EG de 30,6 semanas, cifras que pueden considerarse similares a las obtenidas en esta serie.
Los resultados de este estudio coinciden con otros realizados, en los que se constata que la mayoría de los recién nacidos con SDR nacen con puntaje de Apgar normal. La administración de surfactante no se comportó de igual forma para todos los sujetos en estudio, el 85,7 % de los recién nacidos con puntaje de Apgar en límites normales recibió Surfacen, mientras que solo al 20 % de los casos que estaban severamente deprimidos, se les administró el medicamento, por lo que se puede señalar que no existe relación directa entre el puntaje de Apgar y el uso de Surfacen.
En diversos estudios se ha podido encontrar asociación significativa entre la depresión neonatal severa (Apgar ≤ 3 al primer minuto) y la mortalidad del recién nacido. En la investigación liderada por Barría, se observó una puntuación media del Apgar 1 min y 5 min de 5,2 ± 2,7 y 7,2 ± 1,9, respectivamente.16 En el estudio de Sánchez y otros7 se reporta un puntaje de Apgar un poco más elevado que en el estudio de Barría.16
La acidosis respiratoria predominó en los neonatos estudiados en la presente investigación. Generalmente esta condición más la hipoxemia, es el trastorno gasométrico que inicialmente se observa en el SDR, y se necesitó en la mayoría de los casos de ventilación mecánica. La acidosis metabólica también es indicativa de soporte ventilatorio. En relación con el diagnóstico al ingreso, se apreció en este estudio que las causas fueron diversas, sin embargo, el SDR es la más frecuente. Un elevado número de los recién nacidos estudiados con esta afección recibieron Surfacen. Existen otras causas que se benefician del uso de surfactantes, como el síndrome aspirativo meconial, la hemorragia pulmonar, la hernia diafragmática congénita, la sepsis, la taquipnea transitoria del recién nacido, la neumonía y la displasia broncopulmonar.17
Alkan y otros trataron con surfactante 35 recién nacidos con EG promedio de 35,6 ± 4,5 semanas, y peso promedio al nacer de 2 661 ± 981 g, de los cuales 16 tenían sepsis, 8 síndrome aspirativo meconial, 7 taquipnea transitoria del recién nacido y 4 displasia broncopulmonar. La tasa de mortalidad fue de 17 %, y consideran los autores que el surfactante puede ser salvador en estos trastornos posnatales por el rápido aporte de oxígeno, pero que se necesitan estudios posteriores para valorar la expansión de su uso en estos casos.17
Demostrada la utilidad del surfactante exógeno en el tratamiento del SDR neonatal, se ha recomendado el uso profiláctico precoz en niños muy pretérminos. Kim y otros hicieron un estudio retrospectivo multicéntrico para comparar la morbilidad y mortalidad de 2 grupos de pacientes nacidos en 2010 y 2011. El grupo nacido en 2010 recibió tratamiento selectivo demorado, y el grupo de 2011 el tratamiento profiláctico precoz. Los recién nacidos tenían menos de 30 semanas de EG y peso al nacer ≤ 1 250 g, y fueron seleccionados entre 53 unidades de cuidados intensivos neonatales de Corea. En el primer grupo se incluyeron 1 291 y en el segundo 1 249 recién nacidos con las características mencionadas. La mortalidad en el grupo con tratamiento selectivo demorado fue de 22,5 % y en el grupo con tratamiento profiláctico precoz fue de 19,9 %. Consideran los autores que el tratamiento profiláctico precoz disminuye la mortalidad y reduce las morbilidades en los recién con muy bajo peso al nacer.18
El tratamiento profiláctico precoz es tan importante que las Guías de Tratamiento Coreanas, recomiendan que el surfactante sea administrado a los recién nacidos con menos de 30 semanas de EG, o con peso al nacer ≤ 1 250 g dentro de las primeras 2 horas de nacidos, en el salón de partos o en la unidad de cuidados intensivos neonatales,18 y su administración precoz es también recomendada por otros autores.19 En nuestra serie casi el 70 % de los neonatos recibieron la primera dosis del surfactante antes de las 2 horas. Se demostró que el uso de Surfacen antes de las 2 horas es mejor que después de ese tiempo. Además, se ha demostrado que el costo por paciente tratados con estrategia precoz, es ligeramente menor que el de los tratados con la estrategia selectiva demorada.20
Los diferentes diagnósticos al egreso encontrados en la presente investigación concuerdan con diferentes estudios de la literatura, aunque solo se diagnosticaron al egreso los 2 tipos de sepsis, la EMH y 2 casos de aspiración de líquido amniótico.
De manera paradójica, la infección o inflamación en la etapa prenatal puede ejercer un efecto beneficioso sobre la madurez pulmonar, modulando el efecto de endotoxinas y citocinas proinflamatorias en la síntesis de surfactante y los mecanismos relacionados con la exposición del feto, y la inflamación y potencial de desarrollo de displasia broncopulmonar.21
Dos fuentes principales de infecciones son la madre y el medio ambiente. La infección se adquiere a partir de la madre por vía transplacentaria, en el momento del parto o en el período posnatal. El peso al nacer constituye el más importante factor de riesgo en el desarrollo de la sepsis neonatal. Comparado con la incidencia general de infección para recién nacidos pretérmino, es 8 a 10 veces mayor que para el recién nacido de término.22
La incidencia de la EMH es variable si se revisa lo reportado por diferentes grupos.23,24 Señalan Morilla y otros,10 que con las diferentes acciones de salud, la incidencia de EMH por debajo de 0,3 % del total de nacidos vivos, ha cumplido el propósito del Programa Materno Infantil, que plantea mantener este indicador en 0,5 o menos por cada 1 000 nacidos vivos, y por debajo del 10 % de todos los nacidos pretérmino.
Los datos sobre las consecuencias hemodinámicas del surfactante son conflictivos, pero un pequeño estudio en 14 recién nacidos con SDR, con EG < 34 semanas y peso al nacer < 2 000 g que recibieron surfactante en las primeras 72 horas de vida extrauterina, fueron estudiados con ecocardiografía a las 2 y 24 horas después de la administración del medicamento, y se demostró que produce un descenso de la presión pulmonar y aumento del rendimiento del ventrículo derecho, sin cambios importantes en el ventrículo izquierdo.25
Los cambios en la atención perinatal, la atención del niño en el salón de partos y el uso de surfactantes, han sido responsables del visible impacto en la reducción de la mortalidad por el SDR.19 Además, varios avances en el cuidado neonatal de apoyo, tales como, la mejora de estrategias de ventilación artificial, y la prevención y tratamiento precoz de las infecciones y complicaciones, también han contribuido, sin dudas, a estas reducciones de la mortalidad.26
En un estudio realizado en la India para determinar la morbilidad y mortalidad de recién nacidos de muy bajo peso al nacer, se constató que la tasa de supervivencia de 87 niños ingresados en una unidad de cuidados intensivos fue 56,1 %. La hemorragia pulmonar fue la causa más frecuente de muerte (25,0 %), seguida por el SDR (22,5 %), la hemorragia intraventricular (22,5 %) y la sepsis (20,0 %). Un número significativamente mayor de fallecidos correspondió a neonatos con < 750 g al nacer (p= 0,0001) y < 28 semanas de EG (p= 0,0001). La utilización de ventilación convencional (72,4 %) y ventilación asistida con presión positiva continua (CPAP) (48,3 %) fueron las intervenciones respiratorias más frecuentes. La terapia de reemplazo con surfactante se requirió en el 47,1 % en los recién nacidos estudiados.27
Es de destacar que en la presente investigación no apareció hemorragia pulmonar, afección que pudiera estar relacionada con el uso de los surfactantes.
El uso de la terapia con surfactantes ha contribuido a la disminución de la mortalidad, y en un estudio de 17 años en Corea, la mortalidad disminuyó de 40,0 a 14,3 %,12 mientras en la era pre surfactante (antes de 1990), la mortalidad era mucho mayor, señalan estos autores.12
Se está reportando en la literatura y proponiendo por muchos autores la administración de surfactantes por medio de una sonda gástrica o catéter fino endotraqueal, sin sedación, para el tratamiento de los casos ligeros de SDR.28-30 Krajewski y otros, que trataron 26 recién nacidos pretérmino con una dosis de surfactante administrado por vía endotraqueal mediante catéter sin intubación, concluyen que este método parece ser una terapéutica beneficiosa en los pretérminos con grado ligero de SDR, por estar asociado con baja prevalencia de intubación y ventilación mecánica, y mejor evolución pulmonar que la forma tradicional de administración, y proponen ensayos prospectivos randomizados controlados.30
La mortalidad global en esta investigación fue de 15,3 %, pero fue el doble en los niños que no recibieron Surfacen antes de las 2 horas.
Para seguir disminuyendo la mortalidad en los niños con menos de 33 semanas de EG o con menos de 1 500 g de peso al nacer, hay que mantener la adecuada atención en el salón de partos y administrar Surfacen antes de las 2 horas de vida extrauterina.
REFERENCIAS BIBLIOGRÁFICAS
1. Szallasi A, Gronowski AM, Eby CS. Lamellar body count in amniotic fluid: A comparative study of four different hematology analyzers. Clin Chemistry. 2003;49:994-7.
2. Bengue A. Control of respiration in newborn. Clin Perinatol. 1978;5:219-21.
3. Cloherty JP, Satrk AR. Respiratory disorders: Manual of neonatal care. 3rd ed. Boston: Little Brown and Co.; 1991. p. 527-9.
4. Bhakoo ON, Narang A, Kumar P. Spectrum of respiratory distress in very low birth weight neonates. Indian J Pediatr. 2006;67:803-962.
5. Chaudari R, Deodhar J, Kadam S. Gastric aspirate test for diagnosis of surfactant deficiency in neonates with respiratory distress. Ann Trop Med. 2005;25(3):205-9.
6. Serrano AG, Ryan M, Weaver TE. Critical structure-function determinants with in the N-terminal region of pulmonary surfactant protein SP-B. Biophys J. 2006;90:238-49.
7. Sánchez M, Martinez O, Herrera N, Ortega J. Estudio controlado del tratamiento de la enfermedad de membrana hialina del recién pretérmino con surfactante pulmonar exógeno (porcino vs. bovino). Gac Med Mex. 2005;141(4):267-71.
8. Manzanares D, Fernández R, Moreno O, Torres O, Colomé H. Surfacen: un surfactante natural para el síndrome de distress respiratorio neonatal. Rev Cubana Pediatr. 1997;69(1):3-10.
9. Acosta R, Arronte J, Cabrera N. Evaluación del Surfacen en el síndrome de dificultad respiratoria del prematuro. Rev Cubana Pediatr. 2000;72(4):287-94.
10. Morilla A, Tamayo VI, Carro E, Fernández LS. Enfermedad de la membrana hialina en Cuba. Rev Cubana Pediatr [serie en internet]. 2007 [citado 22 de agosto de 2014];79(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75312007000200008&lng=es&nrm=iso&tlng=es
11. Moreno O. Surfactante y enfermedad de la membrana hialina. Rev Cubana Pediatr [serie en Internet]. 2008 [citado 8 de marzo de 2012];80(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75312008000200015&lng=es&nrm=iso&tlng=es
12. Bae CW, Won-Ho H. Surfactant therapy for neonatal respiratory distress syndrome: A review of Korean experiences over 17 years. J Korean Med Sci. 2009;24:1110-8.
13. Cordero GG. Tendencias actuales en el manejo del síndrome de dificultad respiratoria en el Instituto Nacional de Perinatología. Rev Perinatol. 2006;21:2-7.
14. García Y, Fernández RM, Rodríguez M, Pérez E. Supervivencia en el recién nacido ventilado. Rev Cubana Pediatr [serie en Internet]. 2006 Dic [citado 8 de marzo de 2013);78(4). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75312006000400002&lng=es&nrm=iso&tlng=es
15. Castro López FW, Labarrere Cruz Y, González Hernández G, Barrios Acosta Y. Factores de riesgo del síndrome de dificultad respiratoria de origen pulmonar en el recién nacido. Rev Cubana Enfermer [serie en Internet]. 2007 Sept [citado 18 de agosto de 2014];23(3). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-03192007000300005&lng=es&nrm=iso&tlng=es
16. Barría R, Pino P, Becerra C. Mortalidad en prematuros tratados con surfactante exógeno. Rev Chil Pediatr. 2008;79:36-44.
17. Alkan S, Ozer EA, Ilhan O, Sutcuoglu S, Tatli M. Surfactant treatment for neonatal respiratory disorders other than respiratory distress syndrome. J Matern Fetal Neonatol Med. 2015;28(2):131-3.
18. Kim SM, Park YJ, Chung SH, Choi YS, Kim CH, Bae CW. Early prophylactic versus late selective use of surfactant for respiratory distress syndrome in very preterm trials in Korea. J Korean Med Sci. 2014;29:1126-31.
19. Flor de Lima F, Rocha G, Guimaraes H. Impact of changes in perinatal care on neonatal respiratory outcome and survival of preterm newborns: an overview of 15 years. Crit Care Res Pract. 2012;64:32-46.
20. Dani C, Ravasio R, Fioravanti L, Circelli M. Analysis of the cost-effectiveness of surfactant treatment (Curosurf®) in respiratory distress syndrome therapy in preterm infants: Early treatment compared to late treatment. Ital J Pediatr. 2014;40:40.
21. Jobe AH. Mechanisms to explain surfactant responses. Biol Neonate. 2006;89:298-302.
22. Stoll B. La E. coli es la máxima causante de la sepsis precoz en lactante. New Engl J Med. 2002;347:233-9.
23. De Sarasqueta P. Las evidencias y los estudios controlados en neonatología. Arch Argent Pediatr [serie en Internet]. 2004 [citado 17 de agosto de 2014];102(2). Disponible en: http://www.sap.org.ar/staticfiles/archivos/2004/arch04.2/%2520A2.137-144
24. González DC, Omaña MF. Protocolos de Neonatología: Síndrome de distrés respiratorio neonatal o enfermedad de membrana hialina. Bol Pediatr. 2006;46(supl 1):160-5.
25. Vitali F, Galletti S, Aceti A, Aquilano G, Fabi M, Balducci A, et al. Pilot observational study on haemodynamic changes after surfactant administration in preterm newborns with respiratory distress syndrome. Ital J Pediatr. 2014 mar 5;40(1):26.
26. Bae CW. Trends in survival rate for very low birth weight infants and extremely low birth weight infants in Korea, 1967-2007. Korean J Pediatr. 2008;51:237-42.
27. Tagare A, Chaudhari S, Kadam S, Vaidya U, Pandit A, Sayyad MG. Mortality and morbidity in extremely low birth weight (ELBW) infants in a neonatal intensive care unit. Indian J Pediatr. 2013;Jan;80(1):16-20.
28. More K, Sakhuja P, Shah PS. Minimally invasive surfactant administration in preterm infants: A meta-narrative review. JAMA Pediatr. 2014;168(10):901-8.
29. Aguar M, Cernada M, Brugada M, Gimeno A, Gutierrez A, Vento M. Minimally invasive surfactant therapy with a gastric tube is as effective as the intubation, surfactant, and extubation technique in preterms babies. Acta Paediatr. 2014;103:e229-33.
30. Krajewski P, Chudzik A, Strzalko-Gloskowska B, Gorska M, Kmiecik M, Wieckowska K, et al. Surfactant administration without intubation in preterms infants with respiratory distress syndrome: Our experiences. J Matern Fetal Neonatol Med. 2014;14:1-4.
Recibido: 15 de enero de 2015.
Aprobado: 27 de febrero de 2015.
Claudia Asunción López Alfaro. Hospital General Universitario “Enrique Cabrera”. Calzada de Aldabó y calle E, Reparto Altahabana, municipio Boyeros. La Habana, Cuba.
Correo electrónico: ajada@infomed.sld.cu