Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Pediatría
versión On-line ISSN 1561-3119
Rev Cubana Pediatr vol.89 no.4 Ciudad de la Habana oct.-dic. 2017
SERIE DE CASOS
Dermatosis ampollosa por IgA de la infancia
IgA bullous dermatosis of the chilhood
Ana Herminia Casas García,I Glenda Fernández Ychaso,I Anamary González Casas,II Juan Manuel Fernández GonzálezIII
IServicio de Dermatología. Hospital Universitario "William Soler". La Habana, Cuba.
IIDepartamento de Medicina General Integral. Policlínico Docente "Federico Capdevila". La Habana, Cuba.
IIIDepartamento de Salud Pública. Facultad de Ciencias Médicas "Dr. Miguel Enríquez. La Habana, Cuba.
RESUMEN
Introducción: la dermatosis IgA de la infancia es una enfermedad poco frecuente, que se manifiesta por lesiones vesículo ampollares tensas, por lo general agrupadas en racimos que dan aspecto de collar. Es de etiología autoinmune, caracterizada por depósitos de IgA en banda lineal en la membrana basal dermoepidérmica, que se observan con la técnica de inmunofluorescencia directa. El diagnóstico diferencial debe hacerse con el impétigo ampollar, dermatitis herpetiforme, penfigoide ampollar y cicatricial.
Presentación de los casos: se presentan dos casos; una niña de 5 años y un niño de 2 años, en los cuales se establece el diagnóstico de dermatosis IgA lineal por clínica, histopatología e inmunofluorescencia, que evolucionaron satisfactoriamente con la administración combinada de prednisona y dapsona.
Conclusiones: la dermatosis IgA de la infancia es una enfermedad de muy baja incidencia en la comunidad científica internacional. Se plantea que es una entidad de etiología autoinmune, y no existen diferencias inmunológicas entre sus formas de presentación. En el Hospital Pediátrico Docente "William Soler" solo se han diagnosticado 2 casos en un período de 15 años, por lo que esta afección dermatológica debe ser motivo de análisis y discusión por parte de dermatólogos y pediatras, y ante la presencia de lesiones ampollares de difícil tratamiento, se hace necesario descartar esta enfermedad, para lograr un diagnóstico temprano y evitar complicaciones.
Palabras clave: dermatosis por IgA lineal; inmunofluorescencia; etiología autoinmune.
ABSTRACT
Introduction: IgA dermatosis of the childhood is an uncommon disease which appears in tense bullous vesicular lesions, generally grouped in cluster that simulates a neckless. It is an autoimmune disease characterized by IgA depots in linear bands located in the dermoepidermic basal membrane; they are observed through the direct immunofluorescence technique. The differential diagnosis should be made with respect to bullous impetigo, herpetiform dermatitis, bullous and cicatricial pemphigoid.
Case presentation: two patients, a 5 years-old girl and a 2-years old boy, who were diagnosed with linear IgA dermatosis based on clinical study, histopathology and immunofluorescence technique. They both recovered satisfactorily after combined administration of prednisone and dapsone.
Conclusions: IgA dermatosis of the childhood is a disease with very low incidence rate in the international scientific community. It is said that it is an autoimmune entity and that there are no immune differences among its forms of presentation. "William Soler" pediatric teaching hospital has only diagnosed two cases in 15 years, so this dermatological disease should be a matter of discussion and analysis by dermatologists and pediatricians. When bullous lesions difficult to be treated are present, it is necessary to discard the possibility of this disease, in order to make an early diagnosis and to avoid complications.
Keywords: linear IgA dermatosis; immunofluorescence; autoimmune etiology.
INTRODUCCIÓN
La dermatosis IgA de la infancia representa un reto diagnóstico y terapéutico para el dermatólogo, por lo que debe plantear diferentes diagnósticos diferenciales, con el fin de establecer un tratamiento correcto y oportuno. Entre los más frecuentes tenemos el impétigo buloso, la varicela neonatal, el síndrome de la piel escaldada, todas estas de causa infecciosa. Dentro del grupo no infeccioso se cita la dermatitis herpetiforme, la epidermólisis ampollosa adquirida y el eritema multiforme, entre otras.
La etiología se desconoce, se ha relacionado con infecciones, enfermedades autoinmunes, procesos linfoproliferativos, además de los fármacos. Entre los más frecuentes se encuentran la vancomicina.1
En la actualidad se piensa que es una enfermedad de etiología autoinmune, y que probablemente el depósito de autoanticuerpos a nivel de la membrana basal provoca activación del complemento, quimiotaxis de neutrófilos y liberación de citosinas, que eventualmente provocan pérdida de adhesión a nivel de la unión dermoepidérmica, y aparece una ampolla subepidérmica. Se han reportado múltiples antígenos que actuarían como blanco de los anticuerpos.²
Según la edad de aparición se distinguen: la forma infantil, que se inicia antes de los 5 años y afecta por igual a ambos sexos; y la forma del adulto, que es más frecuente en mujeres, con un pico máximo de incidencia a partir de los 60 años.3,4 No existen diferencias inmunológicas entre la formas de presentarse la enfermedad.5
La dermatosis IgA de la infancia es una entidad poco frecuente, se han descrito numerosos casos en África y en Asia.6,7 La incidencia en Europa es de 0,5 casos nuevos por millón de habitantes al año.3,4 Son escasos los reportes de pacientes afectados en Sudamérica, y se desconoce su incidencia.8 En adultos, por su parte, se ha estimado una prevalencia en Estados Unidos de 0,6 por 100 000 habitantes, y una incidencia estimada en el sureste de Inglaterra de 0,13 por 250 000 habitantes.9
Se presentan dos casos, una niña de 5 años y un niño de 2 años, ingresados en la sala de miscelánea del Hospital Universitario "William Soler" de La Habana, con una diferencia en la presentación de los casos de 7 años. Por la escasa casuística de esta identidad se decide la presentación de estos dos pacientes.
Caso clínico no. 1
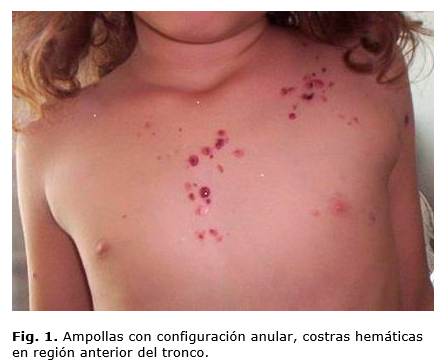
Niña de 4 años, con antecedentes de asma. Desde hace pocos días presenta un cuadro de lesiones ampollosas localizadas en la cara (alrededor de la boca), región anterior y posterior del tronco, cuello y genitales, con una configuración anular o arciforme, costras hemáticas y lesiones hipopigmentadas residuales (figura 1), por lo que fue hospitalizada en la sala de misceláneas del Hospital Pediátrico Universitario "William Soler", con sospecha de impétigo bulloso.
Exámenes complementarios: los resultados se encuentran dentro de límites normales, excepto el cultivo de lesiones cutáneas, que presentó un Enterobacter cloacae y Pseudomona aeruginosa.
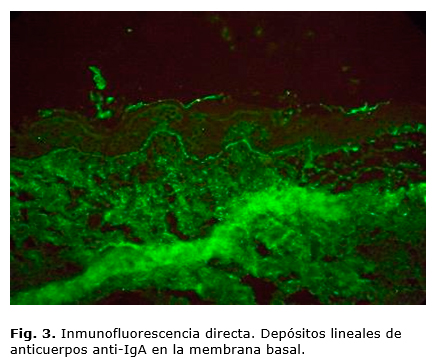
Se inicia tratamiento sistémico con cefalexina, fosfocina y amikacina, y como tratamiento tópico, fomentos de permanganato de potasio 1 por 10 000 y cremas antibióticas. El cuadro mejoró, pero no desapareció completamente, y aparecieron nuevas lesiones ampollosas tensas en región del cuello y tronco (figura 2), por lo que se decide iniciar tratamiento con prednisona 1 mg/kg/día, con mejoría inmediata del cuadro ampollar y remisión de las lesiones. Se realiza biopsia de piel por inmunofluoresencia directa ante sospecha de una dermatosis IgA lineal (figura 3), y como resultado aparecen depósitos de IgA lineal en la membrana basal y en la histopatología, ampolla subepidérmica con infiltrado de neutrófilos y eosinófilos en la dermis papilar. Se inicia tratamiento con dapsona (50 mg en 24 horas), previo glucosa 6 fosfato deshidrogenasa con una evolución satisfactoria.
Caso clínico no. 2
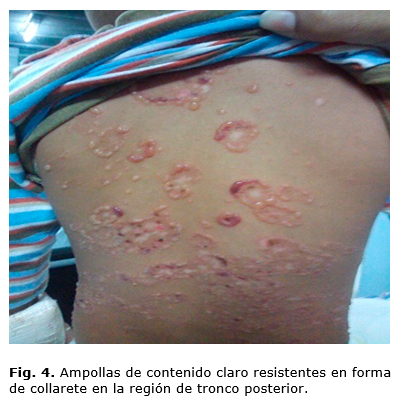
Niño de 1 año, con antecedentes de crisis de sibilancias y cuadro respiratorio previo, para lo cual le indicaron tratamiento con penicilina rapilenta. Posteriormente comienza con un cuadro de lesiones ampollosas en la piel, resistentes, con formas de collaretes, algunas con contenido hemorrágico, otras de contenido claro, predominaba la forma arriñonada, localizadas en extremidades y tronco posterior (figura 4). Estas lesiones dejan áreas denudadas, costras e hipocromía residual. Se decide ingreso en el servicio de misceláneas del Hospital Pediátrico Universitario "William Soler", con la impresión diagnóstica de enfermedad ampollar.
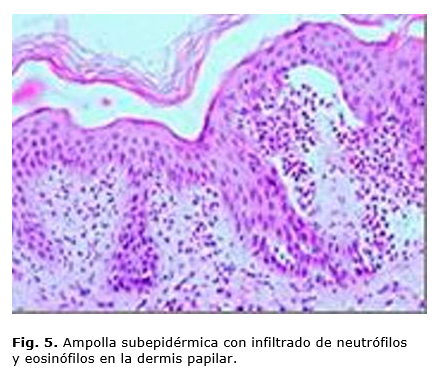
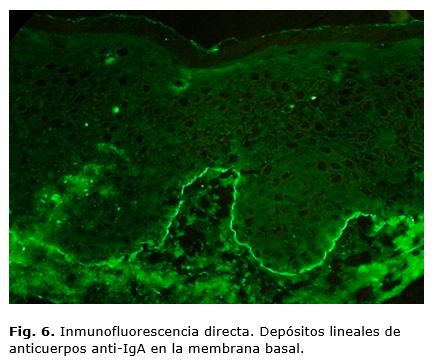
Exámenes complementarios: hematocrito disminuido ligeramente, IgA e IgM elevadas y leucocitosis. Se realiza biopsia de piel por ponche, se toman dos muestras, una ampolla y otra perilesional, ambas del tronco posterior (figuras 5 y 6).
Tratamiento sistémico: cefazolina EV, y como tratamiento tópico fomentos de solución salina y pomada antibiótica combinadas con cremas esteroideas. El paciente no mejoraba y aparecieron nuevas lesiones ampollosas, por lo que se decide comenzar con prednisona oral (2 mg/kg/día) debido a la extensión de las lesiones. Se da el alta hospitalaria después de confirmarse el diagnóstico de dermatosis por IgA lineal. Se inicia tratamiento con dapsona (25 mg al día), previa realización de glucosa 6 fosfatodeshidrogenasa. Se da seguimiento por consulta con notable mejoría.
DISCUSIÓN
La dermatosis IgA lineal de la infancia corresponde a lo que clásicamente se había denominado enfermedad ampollar crónica de la infancia; afección adquirida, de etiología autoinmune, y poco frecuente. Se caracteriza por presentar grandes ampollas de forma repentina, que se pueden localizar en piel sana, o placas urticariformes en área genital, zona inferior de abdomen, espalda, extremidades inferiores y alrededor de la boca. Enfermedad vesicoampollosa, también conocida como "corona de joyas".1 El grado de prurito es variable.10,11 Las ampollas son circulares u ovales. Dado que una lesión precoz cura con formación de costra e hiperpigmentación, las lesiones surgen con un patrón en forma de collar de perla o roseta a lo largo de la periferia. Las ampollas pueden ser alargadas en forma de salchichas.12
Las mucosas se afectan en casi el 90 % de los casos. Aparecen erosiones dolorosas debido a que las ampollas se rompen, las más afectadas son la oral, nasal y conjuntiva, que pueden provocar cicatrices y sinequias, y cuando atañen a la córnea pueden provocar disminución de la agudeza visual, e incluso, ceguera. Puede tomar otras mucosas, pero en menor frecuencia, como faringe, laringe, recto y esófago.3
Se presenta en los primeros 5 años de vida, aunque se han reportado casos en los neonatos.13 En la mayoría de los niños afectados se comporta como una enfermedad autolimitada, y resuelve espontáneamente en un periodo de 2 años.12 Tiende a cursar por brotes hasta su resolución espontánea.
Su etiología se desconoce, se ha relacionado con infecciones, enfermedades autoinmunes, procesos linfoproliferativos y fármacos, entre los más frecuentes vancomicina, penicilinas, cefalosporina y captopril; y otros, poco frecuentes, como diclofenac, naproxeno, oxaprocina, piroxican, rifanpicina, sulfametoxazol y sulfisoxazol; así como otros más raros como atorvastatina, furosemida, co-trimoxazol, glibenclamida y otros. El pronóstico de la enfermedad es favorable, y no suele durar más de dos años.1 A diferencia de la dermatitis herpetiforme, no existe relación con la enteropatía sensible al gluten, y por tanto, la dieta no tiene ningún papel en el tratmiento de la enfermedad.14
En relación con la histopatología, la biopsia muestra una ampolla subepidérmica con un infiltrado de neutrófilos y/o eosinófilos.
La inmunofluorescencia es más característica, y suele mostrar un depósito de IgA a lo largo de la membrana basal (en la membrana lúcida). En la mayoría de los pacientes también hay anticuerpos IgA circulantes frente a la membrana basal. Puede existir depósitos de IgG y/o C3, pero estos son de menor cuantía que los de IgA.3
El tratamiento indicado es la dapsona y la sulfapiridina, que se incluyen entre las terapias más efectivas. Estos fármacos tienen actividad hemolítica, así que debe monitorearse a los pacientes para descartar anemia y metahemoglobinemia. Debe indicarse una prueba de glucosa 6 fosfato deshidrogenasa antes de iniciar el tratamiento, y la determinación de hemoglobina debe hacerse posteriormente, hasta su estabilización.12
En ocasiones puede requerirse la combinación de dapsona o sulfapiridina con corticoides sistémicos para lograr una respuesta efectiva.6 Entre los tratamientos de segunda línea se encuentran la colchicina y talidomida, y antibióticos como flucloxacilina; y además, ciclosporina, micofenolato y azatioprina.15-17
Se concluye que la dermatosis Iga de la infancia es una enfermedad de muy baja incidencia en la comunidad científica internacional. Se plantea que es una entidad de etiología autoinmune y no existen diferencias inmunológicas entre sus formas de presentación. En el Hospital Pediátrico Docente "William Soler" solo se han diagnosticado 2 casos en un período de 15 años, por lo que esta afección dermatológica debe ser motivo de análisis y discusión por parte de dermatólogos y pediatras, y ante la presencia de lesiones ampollares de difícil manejo, se hace necesario descartar esta enfermedad, para lograr un diagnóstico temprano y evitar complicaciones.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses en la realización del estudio.
REFERENCIAS BIBLIOGRÁFICAS
1. Jean L. Dermatitis Herpetiformis and Linear IgA Bullous Dermatosis. En: Bolognia J, Schaffer JV, Duncan KO. Dermatology Essentials. New York: Elsevier Saunders; 2014. p. 229-33.
2. Reyes-Baraona F, Andino R, Carrasco JE, Arriagada C, Guerrero S. Dermatosis IgA lineal de la infancia: reporte de un caso. Arch Argent Pediatr. 2014;112(2):e57-60.
3. Fuentelsaz del Barrio V, Campos Domínguez M. Dermatosis IgA lineal de la infancia. Rev Pediatr Aten Primaria. 2013;15:141-5.
4. González-Martín L, González A, Pérez-Martín ME. Dermatosis ampollar por inmunoglobulina A lineal: Reporte de dos casos. Arch Argent Pediatr. 2015 Ene;113(5):e279-82.
5. Caproni M, Rolfo S, Bernacchi E, Bianchi B, Brazzini B, Fabriri P. The role of lymphocytes, granulocytes, mast cells and their related cytosines in lesional skin of linear IgA bullous dermatosis. Br J Dermatol. 1999 Jun;140(6):1072-8.
6. Kharfi M, Khaled A, Karaa A, Zaraa l, Fazaa B, Kamoun MR. Linear IgA bullous dermatosis: the more frequent bullous dermatosis of children. Dermatol Online J. 2010;16(1):2.
7. Kanwar AJ, Sandhu K, Handa S. Chronic bullous dermatosis of childhood in north India. Pediatr Dermatol. 2004;21(5):610-2.
8. Sandoval M, Farias MM, González S. Linear IgA bullous dermatosis: report of five in Chile. Int J Dermatol. 2012;51(11):1303-6.
9. Asbati M, Vázquez W, Rondón AJ, Ulrich M. Dermatosis Ampollar por IgA Lineal de la infancia: reporte de un caso y revisión de la literatura. Derma Venez. 2003;41:8-12.
10. Egan CA, Smith EP, Taylor TB, Meyer LJ, Samowitz WS, Zone JJ. Linear IgA bullous dermatosis responsive to a gluten free diet. Am J Gastroenterol. 2001 Jun;96(6):1927-9.
11. Christophoridis S, Budinger L, Borradori L, Hunziker T, Merk HF, Hertl M. IgG, IgA and IgE autoantibodies against the ectodomain of BP180 in patients with bullous and cicatricial pemphigoid and linear bullous dermatosis. Br J Dermatol. 2000 Aug;143(2):349-55.
12. Weinberg S, Prose NS, Kristal L. Dermatología Pediátrica. 3era ed. New York: McGraw Hill; 2002. p. 196-7.
13. Hruza LL, Mallory SB, Fitzgibbons J, Mallory GB Jr. Linear IgA bullous dermatosis in a neonate. Pediatr Dermatol. 1993;10(2):171-6.
14. Fitzpatrick TB, Johnson RA, Wolff K. Atlas and synopsis of clinical dermatology. 6th ed. New York: Mc Graw-Hill; 2009. p. 119.
15. Alajlan A, Al-Khawajah M, Al-Sheikh O, Al-Saif F, Al-Rasheed S, Al-Hoqail I, et al. Treatment of linear IgA bullous dermatosis of childhood with flucloxacillin. J Am Acad Dermatol. 2006;54(4):652-6.
16. Talhari C, Mahnke T, Ruzicka T, Mehaged M. Successful treatment of linear IgA disease with mycophenolatemofetil as a corticosteroid sparing agent. Clin Exp Dermatol. 2005;30(3):297-8.
17. Horvath B, Niedermeier A, Podstawa E, Müller R, Hunzelmann N, Kárpáti S, et al. IgA autoantibodies in the pemphigoids and linear IgA bullous dermatosis. Exp Dermatol. 2010;19(7):648-53.
Recibido: 18 de marzo de 2017.
Aprobado: 13 de abril de 2017.
Ana Herminia Casas García. Hospital Pediátrico Universitario "William Soler". San Francisco # 10 112, reparto Altahabana, municipio Boyeros. La Habana, Cuba. Correo electrónico: anahcasas@infomed.sld.cu