INTRODUCCIÓN
La parotiditis supurativa aguda es una enfermedad infrecuente en el recién nacido. La infección ocurre habitualmente por vía ascendente desde la cavidad oral, por el conducto de Stensen, o asociada a sialectasia, aunque también se ha descrito asociada a la deshidratación y a la septicemia con extensión hacia la glándula parótida, como probables mecanismos patogénicos. Se caracteriza por la presencia de inflamación, edema parotídeo y de exudado purulento a través del conducto de Stensen con cultivo positivo de ese exudado. El Staphylococcus aureus es el microorganismo que se aísla con más frecuencia.1,2
Recientemente se publicó una serie de ocho casos de parotiditis supurativa aguda neonatal (PSAN), que se presentaron en el transcurso de 21 años (desde 1992 hasta 2013), en el Servicio de Neonatología del Hospital Pediátrico Universitario "Juan Manuel Márquez".3 Todos los pacientes tuvieron PSAN no asociada a otros focos infecciosos, sin que ocurriera abscedación en estos casos y sin necesidad de tratamiento quirúrgico. En la mayoría de estos enfermos se obtuvo aislamiento de Staphylococcus aureus sin demostración de resistencia a la Meticillina. Posterior a dicha publicación, ingresó otro recién nacido con PSAN, el cual tenía la particularidad, a diferencia de los anteriores, que presentó foco de infección inicial dado por un impétigo y conjuntamente mastitis bilateral y en el que se demostró el mismo microorganismo causal de la infección: Staphylococcus aureus resistente a la Meticillina (SARM). La mastitis evolucionó a la formación de absceso. Estos aspectos fueron los que motivaron la presentación del paciente, de ahí que el propósito planteado es aportar un nuevo caso de parotiditis supurativa aguda por Staphylococcus aureus resistente a la Meticillina, con las características particulares mencionadas.
PRESENTACIÓN DEL CASO
Recién nacido femenino de 7 días de vida, madre de 23 años, sin antecedentes mórbidos, embarazo controlado sin enfermedades, producto de una gestación de 40 semanas. Parto vaginal, eutócico. Peso al nacimiento 3 682 g, talla: 52 cm, puntaje de Apgar: 9/9. Sin problemas egresa a las 48 h de la maternidad con lactancia materna.
A los 7 días de vida consulta al Servicio de Neonatología del Hospital Pediátrico Universitario "Juan Manuel Márquez" por presentar desde hacía 4 a 5 días lesiones tipo impetigiforme en zona de cuello y cara, que se acompañó posteriormente, el día anterior a su ingreso, con aumento del volumen en ambas mamas con signos inflamatorios, además fiebre de 38° C. Al examen físico se comprobó neonato con aspecto enfermo, irritable, temperatura axilar: 38° C, frecuencia respiratoria: 54 respiraciones/min, frecuencia cardiaca: 158 latidos/min y saturación de oxígeno: 98 %. Lesiones micropustulosas y pustulosas con base eritematosa en región anterior, lateral, posterior de cuello y escasa en cara. Presentaba además ambas mamas aumentadas de tamaño e inflamadas, con predominio de mama izquierda. El resto de la exploración segmentaria sin anormalidades, por lo que se decidió su hospitalización con diagnóstico inicial de impétigo neonatal y mastitis bilateral.
Se solicitó un perfil hematológico con un recuento de 24,9 leucocitos x 109/L (neutrófilos 80 %, linfocitos 10 %, monocitos 9,5 %), hemoglobina de 136 g/L, hematocrito de 0,40; plaquetas de 382 x 109/L y proteína C reactiva cualitativa negativa.
Se indicó tratamiento antibiótico empírico endovenoso con Vancomicina y Sulfaprim, teniendo en cuenta los diagnósticos al ingreso para cubrir Staphylococcus aureus.
A las 12 h de estadía hospitalaria el paciente presentó aumento de volumen de la región parotídea derecha asociado también con signos inflamatorios (Fig. 1).
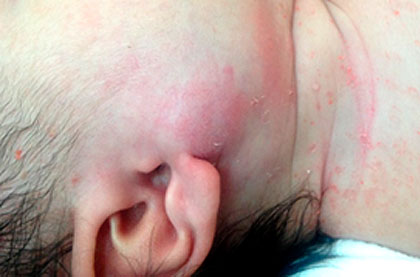
Fig. 1 Aumento de volumen con signos inflamatorios de la región parotídea derecha con lesiones de impétigo en cuello y cara.
A las 24 h de evolución de este nuevo cuadro clínico, se constató, durante masaje sobre la zona de la glándula parótida derecha, secreción en cantidad escasa de material purulento por el orificio de salida del conducto de Stensen. Se realizó el diagnóstico clínico de PSAN. El estudio ecográfico representó un aumento de espesor y ecogenicidad del tejido subcutáneo en donde se identificó una colección de 19 x 17 mm a 10 del plano cutáneo, aumento de la ecogenicidad de la glándula parótida derecha. La glándula parótida izquierda, tiroides y las submandibulares no demostraron tener alteraciones. Se informó que los hallazgos son concordantes con el diagnóstico clínico de PSAN derecha y conjuntamente se constató la presencia de absceso parotídeo de ese lado. Fue valorado por el servicio de cirugía maxilofacial y un médico especialista realizó tratamiento quirúrgico, con incisión y drenaje del absceso parotídeo (Fig. 2).

Fig. 2 Presencia de pus después de realizar tratamiento quirúrgico con incisión del absceso parotídeo derecho.
El cultivo de la secreción obtenida resultó positivo y se identificó Staphylococcus aureus con antibiograma que mostró resistencia a la Meticillina. Anteriormente se había realizado incisión y drenaje del absceso mamario y se obtuvo igual crecimiento de la cepa SARM. El hemocultivo de ingreso resultó negativo.
El recién nacido evolucionó satisfactoriamente al tratamiento antibiótico establecido a su ingreso hospitalario con desaparición de las lesiones tipo impétigo con indudable disminución del volumen y cambios inflamatorios de las mamas a las 72 h de tratamiento antibiótico, no presentó complicaciones asociado al manejo quirúrgico realizado en parótida derecha; culminó siete días de tratamiento antibiótico por vía endovenosa con Vancomicina y Sulfaprim. Por su buen estado general y favorable respuesta a los antibióticos, egresó con indicación de Sulfaprim oral para completar 10 días de tratamiento, y control en una semana de forma ambulatoria en la consulta del Servicio de Neonatología. Al control se encontraba afebril, en buenas condiciones generales, con remisión completa de la inflamación parotídea.
DISCUSIÓN
La sialadenitis es la inflamación de las glándulas salivales. De todas las glándulas salivales, la parótida es la más frecuentemente afectada por procesos inflamatorios, entre los cuales la PSAN es la entidad clínica de mayor relevancia.4
Su etiopatogenia consiste en obstrucción del conducto de Stensen, por inflamación de su orificio de salida en la cavidad oral, por edema secundario a trauma local. Las bacterias ascienden, se multiplican y se produce la infección. Las bacterias, también pueden llegar a la parótida vía hematógena, principalmente en el neonato.1,2) En el período neonatal, la incidencia de PSAN, es de aproximadamente 1:10 000 nacidos vivos, de los afectados el 40 % son prematuros.5 En el estudio de serie de casos ya mencionado,3 la frecuencia de presentación de PSAN fue de 1 x cada 1 266 ingresos. En niños mayores, es una afección rara que puede presentarse en forma de episodio único o recurrente.4 La edad menor de un año y particularmente el período neonatal, prematuridad, deshidratación, suspensión de lactancia materna, traumatismos en la boca, infecciones maternas (en particular mastitis materna) y la alimentación prolongada oro-gástrica son las condiciones predisponentes más frecuentes.1,2,6,7
Se ha demostrado una amplia gama de microorganismos causales de PSAN, pero es notablemente predominante Staphylococcus aureus como agente aislado en secreciones obtenidas a través del conducto de Stensen, o de abscesos de estas glándulas.3,8 Algunos otros microorganismos frecuentes son: E. coli, Streptococcus viridans, Streptococcus pyogenes, Streptococcus agalactiae, Pseudomona aeruginosa y Klebsiella pneumoniae.1,2,6,7,8 En ocasiones se encuentra más de un microorganismo causal en el cultivo de las secreciones de la glándula.4,9
Los criterios diagnósticos se basan en hallazgos clínicos y microbiológicos descritos que son: aumento de volumen parotídeo con signos inflamatorios, secreción purulenta por el conducto de Stensen y crecimiento bacteriano en el cultivo de la secreción parotídea.1,2,6,7,8,10 La secreción purulenta por el conducto de Stensen tras la compresión de la glándula se puede considerar como signo inequívoco de la enfermedad. La presentación unilateral es lo más frecuente; sin embargo, en algunos casos la presentación puede ser bilateral.11,12,13 La temperatura es variable pero es frecuente la fiebre, la cual puede ser elevada en ocasiones. El cuadro puede estar acompañado también de irritabilidad, rechazo a lactar, pérdida o poca ganancia de peso.1,2,6,7,8,12,14
Las pruebas complementarias ayudan al diagnóstico: los exámenes de laboratorio para valorar el compromiso infeccioso del paciente (hemograma, velocidad de sedimentación globular, proteína C reactiva, perfil bioquímico) y las imágenes (ultrasonografía o tomografía).4,10,15,16,17
El caso expuesto presentó inicialmente un foco de mastitis bilateral e impétigo neonatal, que posteriormente mostró manifestaciones de PSAN con los cambios inflamatorios en zona parotídea y la secreción por el conducto de Stensen derecho; además, se identificó el mismo microorganismo en el pus obtenido por incisión y drenaje del absceso mamario y de la glándula parotídea; todo lo cual sugirió que la vía de acceso a la parótida pudiera haber sido por vía hematógena, aunque el hemocultivo resultó negativo; pero también tuvo un aspecto muy particular consistente en que existía un foco o focos primarios de infección en sitios diferentes de la parotiditis, los cuales fueron las lesiones de impétigo y la mastitis bilateral, por lo que también pudo haber contaminación por manos o fómites.
En la literatura revisada se encontraron tres casos publicados, los cuales presentan un foco inicial de infección en sitios diferentes de la parotiditis. Zurina y otros,18 notifican un caso de un recién nacido prematuro ingresado en la unidad de cuidados intensivos neonatal del hospital Kuala Lumpur, quien presenta cuadro clínico inicial de conjuntivitis bilateral supurativa y que posteriormente debuta con PSAN unilateral, asociada a absceso parotídeo, en el que se aisla Staphylococcus aureus; además, requiere manejo quirúrgico y antibiótico. Martos y otros,19) aportan dos casos de PSAN ingresados en el Hospital Infantil Universitario Virgen del Rocío y demuestran en uno de ellos, un recién nacido a término de 14 días de vida sin antecedentes patológicos, que coincide con la aparición de pequeñas pápulas en cara, tronco y se aisla Staphylococcus aureus por cultivo de la secreción del conducto de Stensen. Requiere manejo antibiótico por vía endovenosa con adecuada evolución. Salaria y otros,17) describen dos casos de PSAN, en que uno de los recién nacidos de 14 días de vida, presenta inicialmente manifestaciones clínicas de múltiples lesiones del tipo de pústulas en todo el cuerpo; además, la presencia de absceso en región mamaria, por lo que es hospitalizado con manejo antibiótico por vía endovenosa; posteriormente al segundo día de su ingreso, muestra manifestaciones clínicas de PSAN, de la que se aisla Staphylococcus aureus por cultivo de la secreción por el conducto de Stensen.
Otra de las particularidades de nuestro caso clínico es que se trata del primer paciente en el cual se identificó SARM como microorganismo causal de los pacientes que han sido ingresados en el Servicio de Neonatología del Hospital Pediátrico Universitario "Juan Manuel Márquez", con el diagnóstico de PSAN. Además, es el primero que presentó absceso de la glándula parótida y requirió tratamiento quirúrgico.
Algunas publicaciones internacionales registran el aislamiento de SAMR como lo hicieron Tam desde 1988,20Managoli en 2002,21 y otros, hasta los más recientes artículos de Donovan,2Tian,10Kolekar22 y sus colaboradores.
Staphylococcus aureus es un patógeno humano, reconocidamente virulento que causa infecciones hospitalarias y comunitarias. La aparición de la resistencia a la Meticillina en Staphylococcus aureus significa un importante punto de inflexión en el tratamiento de las infecciones debidas a esta bacteria. En un inicio, las infecciones por SARM se confinaban al nosocomio. Luego, a nivel internacional se notificaron nuevas cepas entre pacientes sin los factores de riesgo clásicos conocidos, denominadas como SARM adquiridas en la comunidad, que afectaban principalmente a individuos jóvenes. Estos informes alertan sobre la emergencia, rápida diseminación y gravedad de este microorganismo.23,24
Aunque estas bacterias generalmente producen infecciones leves de piel y tejidos blandos, también, son agentes causales de neumonía necrosante, sepsis y otras enfermedades invasivas.25 El principal reto en el tratamiento es la sospecha de este patógeno y el uso de terapéuticas alternativas, lo que se tuvo en cuenta en el caso que presentamos y su esquema terapéutico inicial fue con Vancomicina combinado con Sulfaprim, asociación que demostró ser efectiva.
Se concluye que entre la gama de microorganismos causales de la parotiditis supurativa aguda neonatal, se encuentra Staphylococcus aureus resistente a la Meticillina y que esta infección puede diseminarse hacia otro foco infeccioso, habitualmente con resolución con tratamiento antibiótico ajustado al agente causal, aunque puede requerir también tratamiento quirúrgico si ocurre abscedación.














