INTRODUCCIÓN
El dengue continúa siendo un problema de salud pública en la región de las Américas. Es una enfermedad infecciosa sistémica y dinámica.1) Hasta el momento no se cuenta con una vacuna, ni un medicamento antiviral de reconocida eficacia, aunque se está trabajando en estas líneas.2 Esta enfermedad es transmitida por mosquitos del género Aedes; en América Aedes aegypti es el principal vector3 y producida por un virus ARN (ácido ribonucleico) que tiene cuatro serotipos.
El cuadro clínico puede abarcar desde formas asintomáticas (inaparentes) o causar síntomas de variada intensidad, que incluye las formas febriles con mayor o menor afectación de órganos, hasta cuadros graves de choque y grandes hemorragias,4) que en los niños se expresan según las diferentes características de la edad pediátrica, pues las propiedades anatómicas y funcionales del organismo infantil son diferentes a las del adulto.5 Las formas severas se caracterizan por signos de insuficiencia circulatoria y manifestaciones hemorrágicas. Estas suelen producirse en el momento de la desaparición de la fiebre, coincide con el período crítico de la enfermedad y el sustrato fisiopatológico es la fuga capilar. En ocasiones, el virus del dengue afecta principalmente a los órganos internos y causar encefalitis, miocarditis o hepatitis, las que pueden tener un curso fatal.2
Los brotes epidémicos de dengue representan un gran desafío para los sistemas de salud en los países en vías de desarrollo. Actualmente en el mundo 3,6 miles de millones de habitantes se encuentran en peligro de contraer este morbo. Cada año, 390 millones de personas son infectadas por este virus, con una tasa de incidencia entre el 2 y el 5 % de los individuos en riesgo. 6,7 Se estima una incidencia anual de 100 millones de casos de dengue y 96 millones de casos presentan manifestaciones clínicas o subclínicas de dengue grave con una mortalidad anual de 25 000 casos, especialmente en niños.4,7 En general, la tasa de letalidad del dengue grave en América es de 1,4 %, sin embargo esta puede elevarse al 10-20 % si el personal de la salud no conoce el manejo adecuado de la enfermedad.8 La mortalidad por síndrome de choque por dengue, está determinada en gran parte por su diagnóstico tardío y las medidas terapéuticas adecuadas no aplicadas precozmente.
En Cuba, en el período de mayo a octubre de 1981, ocurre la primera gran epidemia de la forma clínica conocida como dengue hemorrágico. Se notificaron 344 203 casos de dengue, 10 312 de dengue hemorrágico y 158 muertes, de ellos 101 niños fundamentalmente de 4 a 5 años y 58 adultos. El responsable de esta epidemia fue el DENV-2, el que fue introducido en el país después de haber sufrido una extensa epidemia del virus serotipo 1 (DENV-1) cuatro años antes. Durante esta epidemia de dengue de 1981, se logró la más baja mortalidad notificada mundialmente por la enfermedad gracias a las medidas organizativas desarrolladas para hacerle frente.9 Tras la epidemia de 1981, Cuba ha detectado algunos casos importados cada año, pero durante muchos años no notificó ningún caso de transmisión autóctona del dengue hasta enero de 1997, momento en que la provincia de Santiago de Cuba fue afectada por una epidemia en la que se registraron 17 114 casos clínicos de dengue, de los cuales 205 fueron de dengue hemorrágico y 12 fallecieron.9 Posteriormente en el 2000, en La Habana, ocurre un episodio que afectó a dos áreas de salud en las que se detectaron 138 casos de dengue sin ninguna defunción por esta causa y nuevamente es atacada por una nueva epidemia de DENV-3, donde los informes oficiales registraron más de 14 000 casos, de ellos 81 con la forma de dengue hemorrágico y tres fallecidos. Todos los casos graves se presentaron en adultos.10
Actualmente existen diferencias en nuestro país desde el punto de vista epidemiológico respecto a años anteriores pues se ha identificado la cocirculación de varios serotipos, principalmente el serotipo 3 y algunos casos del serotipo 2 asociados ambos potencialmente a la aparición de formas graves de la enfermedad. Lo anterior nos obliga a mantener una vigilancia clínica continua en la población pediátrica, sobre todo durante la fase crítica del dengue, que es cuando generalmente evolucionan a dengue grave. Por lo anterior, el objetivo de este trabajo es describir las manifestaciones clínicas y de laboratorio en la fase crítica del dengue en niños de un año o más.
MÉTODOS
El estudio se realizó en la Unidad de Cuidados Intensivos (UCI) del Hospital Pediátrico Docente del Cerro, el cual constituye el centro de referencia para la atención al paciente con dengue no grave con signos de alarma y con dengue grave. Se trata de un.estudio de corte transversal con un componente analítico, realizada entre enero y diciembre de 2013. Se tomaron los datos de los registros médicos de pacientes (1 a 18 años), desde el inicio de los síntomas y signos hasta el día del alta médica, según un protocolo estandarizado de acuerdo con las Guías Cubanas aprobadas por el Minsap).11 El universo de estudio estuvo conformado por los 195 pacientes hospitalizados en ese servicio durante el período estudiado, el cual coincidió con la muestra a estudiar. Se incluyeron pacientes mayores o iguales a un año, de ambos sexos que viven o estuvieron en los 10 días precedentes en un lugar donde existían casos confirmados de dengue (criterio epidemiológico) y presentaron síndrome febril agudo acompañado de manifestaciones clínicas compatibles con la enfermedad (con criterios de dengue no grave con signos de alarma o dengue grave) y que fueron confirmados por métodos de laboratorio (determinación de IgM anti- dengue por equipo SUMA y ratificada mediante la técnica ELISA de captura de anticuerpos IgM). Dentro de los criterios de exclusión se consideraron aquellos pacientes cuyos expedientes clínicos se encontraron incompletos, pacientes que fallecieron, abandonaron la hospitalización sin concluir el seguimiento de la fase crítica o se trasladaron a otras instituciones antes de realizar todas las determinaciones necesarias para el diagnóstico de dengue.
La información se obtuvo mediante cuestionario diseñado para la presente investigación, en el que se registraron datos clínicos: signos de alarma u otro motivo de internación en la UCI, manifestaciones de sangrado, criterios de dengue grave, datos de laboratorio referentes a hematocritos realizados, recuentos de plaquetas y leucocitos, así como la evolución de los enfermos durante cada día de la fase crítica. La identidad de cada paciente se conservó en anonimato.
Definiciones operativas: OPS/OMS; 2010 12
Fase crítica del dengue: período comprendido entre las 24 h antes de la caída de la fiebre o defervescencia (descenso de temperatura a 37,5 oC o menor) y 48 h después.
Choque por dengue: presencia de síntomas y signos de hipoperfusión tisular propios de los estadios iniciales del choque (enlentecimiento del llene capilar, pulso débil y rápido, frialdad distal, cianosis distal, taquicardia y sudoración profusa) y estrechamiento de la presión diferencial o presión del pulso, así como hipotensión arterial en la fase de choque establecido.
Nueva clasificación clínica: según las guías de atención al paciente con dengue emitidas por el Minsap en el 2011 (11) y por la Organización Panamericana de la Salud (OPS):12
Dengue no grave sin signos de alarma (DSSA): persona con enfermedad febril aguda de 2 a 7 días de evolución que se acompaña de dos o más de los siguientes síntomas: cefalea, dolor retrorbitario, mialgias, artralgias, erupción cutánea, manifestaciones hemorrágicas, leucopenia, síntomas digestivos inespecíficos, trastornos del gusto, enrojecimiento de la faringe y que mejora totalmente después de desaparecer la fiebre. La fiebre pudiera ser la única manifestación clínica y en algunos casos pudiera no presentarse.
Dengue no grave con signos de alarma: caso sospechoso de dengue que presente 1 o 2 de estos síntomas o signos clínicos, que generalmente ocurren a la caída de la fiebre: dolor abdominal intenso o mantenido, vómitos frecuentes o diarreas abundantes, descenso brusco de la temperatura hasta la hipotermia, a veces con lipotimia asociada, inquietud o somnolencia, postración excesiva, derrame serosos, sangrado de mucosas, elevación brusca del hematocrito, hepatomegalia mayor de 2 cm.
Dengue grave (DG): paciente cuyo cuadro clínico se deteriora progresivamente. Estos pueden presentar: A) extravasación intensa de fluidos: choque por dengue, distrés respiratorio por edema pulmonar no cardiogénico, B) hemorragias intensas (hematemesis, melena, hemorragia pulmonar, hemorragia cerebral y vaginal en algunos casos), C) afectación de órganos: hepatopatía o hepatitis fulminante, miocarditis o miocardiopatía, encefalitis o encefalopatía, nefritis o nefrofatía.
Para el análisis estadístico se utilizaron medidas de resumen como frecuencias, porcentaje y rango. Para la comparación de proporciones y el estudio de la existencia o no de dependencia entre las diferentes variables se aplicó la prueba chi- cuadrada. Se consideraron significativos los valores de p <0,005.
RESULTADOS
La totalidad de los pacientes que ingresaron en la UCI en el período estudiado egresaron vivos, hubo un caso en que los padres abandonaron la hospitalización sin autorización y dos fueron trasladados a otro centro hospitalario para su posterior recuperación. Ninguno de ellos fue excluido del análisis pues se les habían realizado todos los estudios complementarios pertinentes, lo que permitió su inclusión.
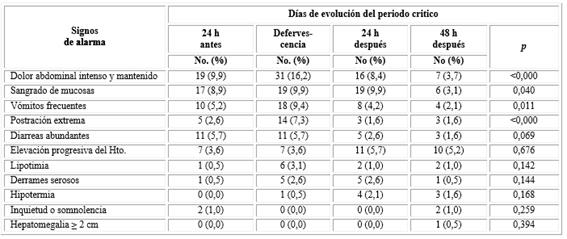
Mediante el examen de los signos de alarma en los pacientes estudiados, se pudo observar que el dolor abdominal intenso y mantenido, los sangrados de mucosas y los vómitos frecuentes fueron los signos de alarma que se presentaron con mayor reiteración durante el período comprendido entre las 24 h anteriores a la caída de la temperatura hasta 48 h después de la defervescencia. Solo resultaron significativos el dolor abdominal intenso y la postración extrema (tabla 1).
Tabla 1 Frecuencia de signos de alarma en los pacientes estudiados según momento evolutivo del período crítico
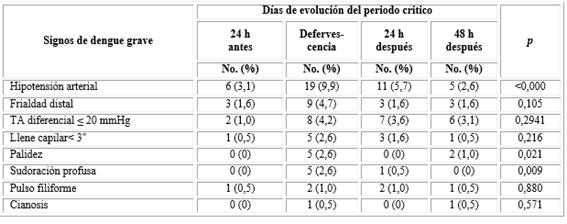
Durante la fase crítica, las manifestaciones clínicas de dengue grave se presentaron con mayor frecuencia en el día de la caída de la fiebre y fue la hipotensión arterial la más frecuente, que afectó al 9,9 % (19 pacientes), lo cual resultó estadísticamente significativo. Es de señalar que la hipotensión arterial y la tensión arterial diferencial ≤ 20 mmHg fueron las manifestaciones de dengue grave más frecuentes durante las 24 a 48 h posteriores a la defervescencia (tabla 2).
Tabla 2 Frecuencia de signos de dengue grave en los pacientes estudiados según momento evolutivo del período crítico
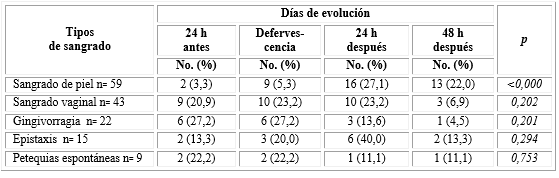
En el análisis de las diferentes manifestaciones de sangrado durante el período crítico, se observó que el sangrado de piel en 59 pacientes de la muestra fue el más frecuentes, lo que resultó significativo, seguido del sangramiento vaginal que se presentó más frecuentemente durante las primeras 72 horas del período crítico (tabla 3).
En el análisis del valor promedio y el rango de los estudios complementarios realizados durante los diferentes momentos del período crítico, se pudo observar que existió un predominio de los resultados con valores dentro de límites normales. No obstante, los recuentos leucocitarios mostraron un discreto descenso en los valores que coincidieron con el día de la caída de la fiebre y las 24 h posteriores a esta, para recuperarse hacia el cuarto día de la fase. También algunos pacientes presentaron leucopenia, reconocida como frecuente en esta enfermedad y hubo pacientes con manifiesta leucocitosis, principalmente cuando existió infección bacteriana sobreañadida. El recuento plaquetario -como promedio- no demostró grandes descensos durante ese período, si bien existieron variaciones individuales en un amplio rango. El hematocrito mostró discreto aumento a partir del día de defervescencia, también con particularidades individuales (algunos pacientes tuvieron franca hemoconcentración, según muestran los números dentro del rango). El resto de los complementarios se comportaron de manera muy similar durante los cuatro momentos evolutivos de la fase crítica (tabla 4).
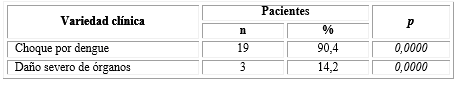
En el análisis de las formas clínicas de presentación (Fig.), prevalecieron los pacientes clasificados como dengue no grave con signos de alarma, 89,2 % (174/195). Solo el 10,7 % (21/195) se clasificó como dengue grave.
El síndrome de choque por dengue fue la forma de gravedad que se presentó con mayor frecuencia, afectó al 90,4 % (19/21) del total de pacientes, lo cual resultó estadísticamente significativo. El distrés respiratorio y los sangrados mayores no se presentaron en ningún paciente. En la tabla 5 se puede observar la incidencia de las diferentes formas clínicas de dengue grave presentadas en los pacientes estudiados. Todos los pacientes evolucionaron favorablemente y no hubo ninguna defunción por esta causa.
DISCUSIÓN
El estudio internacional, Dengue Control (DENCO), realizado posterior al año 2007, donde se estudiaron casi 2 000 casos confirmados de dengue de ocho países y dos continentes, permitió identificar los llamados signos de alarma que anuncian tempranamente la posible evolución al choque por dengue y sobre todo permite al médico iniciar de manera precoz el tratamiento con reposición de líquidos parenterales y mejorar el pronóstico del paciente. Dentro de los síntomas clínicos se hizo énfasis en el dolor abdominal intenso y mantenido, somnolencia que en ocasiones alterna con irritabilidad y los diferentes sangramientos mucosos. A partir de esos resultados, en el año 2009 la OMS edita una nueva Guía de Manejo de la enfermedad y recomienda una nueva clasificación conocida como la clasificación revisada, que establece dos formas de enfermedad: Dengue (con o sin signos de alarma) y Dengue grave.13) La aplicación de esta nueva clasificación facilita una mejor evaluación de los pacientes con dengue, y por tanto una intervención oportuna que puede evitar la evolución a las formas más graves de la enfermedad.
Habitualmente los síntomas gastrointestinales no son considerados como “típicos” de la enfermedad por virus dengue, sin embargo, múltiples series han documentado su presencia en cerca de 80 % de los casos, sobre todo en la edad pediátrica.14 Este hallazgo puede explicarse por el hecho que los niños pequeños, en particular, pueden tener menor capacidad que los adultos para compensar la extravasación de plasma capilar y, por consiguiente, están en riesgo de evolucionar a formas más graves.15 El dolor abdominal intenso y continuo indica extravasación de plasma y que la condición del paciente puede evolucionar o ya está evolucionando al estado de choque por dengue y sus graves complicaciones. Este dolor, aunque es intenso, suele ser transitorio y no se debe a hepatomegalia de aparición más o menos brusca durante la fase crítica del dengue ni a presuntas erosiones de la mucosa gástrica. La hipótesis patogénica es que el dolor intenso referido al epigastrio es un dolor reflejo determinado por la presencia súbita de una gran cantidad de líquido extravasado hacia las zonas pararrenales y perirrenales, que irrita los plexos nerviosos de la región retroperitoneal. Los estudios de ultrasonido abdominal realizados en niños indonesios con choque por dengue mostraron que 77 % de ellos presentaban masas líquidas pararrenales y perirrenales, las cuales no aparecían en los niños sin choque, lo que refleja una asociación clara entre la acumulación de líquidos en la región retroperitoneal y el choque por dengue, a la vez indica la velocidad con que grandes volúmenes de líquidos pueden acumularse en esta región.4) La distensión súbita de la pared de la vesícula biliar secundaria a la extravasación de líquido en volumen suficiente, puede producir dolor en el hipocondrio derecho sin otros signos de inflamación.16 También se menciona la distensión provocada por la fuga plasmática a nivel de las paredes de las asas intestinales que en ocasiones se manifiesta como un cuadro de abdomen agudo, con el que frecuentemente se confunde. En casos aislados, el dolor abdominal puede coincidir con hepatitis, enteritis o pancreatitis y no deben ser considerados como signos de alarma, ya que en estos casos el dolor abdominal no está asociado a la extravasación de plasma.17
En el estudio actual el dolor abdominal intenso y mantenido y los vómitos fueron los signos de alarma más frecuentes. Estos síntomas digestivos alcanzaron su pico máximo, dentro del período crítico coincidiendo con el momento de la caída de la fiebre, aunque es de señalar que un número importante de pacientes los manifestaron desde el día antes de la caída de la temperatura pudiendo constituir la alerta a la aparición de los signos de alarma.
En un estudio realizado durante la epidemia de dengue del 2006 en Veracruz-Boca del Río, se observan resultados similares presentándose los síntomas digestivos en el 70 % de los pacientes hospitalizados y que constituyeron el motivo de ingreso fundamental en los pacientes con diagnóstico de dengue grave.14
En la reciente investigación los trastornos hemodinámicos y las manifestaciones de dengue grave también se manifestaron con mayor frecuencia, dentro del periodo crítico, particularmente durante el día de la defervescencia. Méndez en su estudio realizado en el Hospital Universitario “Ramón González Valencia”, Colombia, observó que, de 617 niños clasificados como dengue grave, se describieron signos de alarma premonitorios de choque en 222 pacientes (29 %) y predomina al igual que en la presente serie el dolor abdominal intenso seguido de los vómitos frecuentes.18 Conducta similar donde predominan los síntomas digestivos como signos de alarma se reflejó en el estudio realizado en el Hospital General Pediátrico “Niños de Acosta Ñu”, donde se estudiaron 217 niños con signos de alarma y de ellos 57 casos evolucionaron a dengue grave. En el análisis univariado el antecedente de vómitos persistentes fue significativamente mayor en el grupo con dengue grave, 45/57 (78,9 %), el dolor abdominal no fue factor pronóstico de gravedad.19
En los pacientes estudiados durante la presente investigación, el recuento plaquetario y el tiempo de protrombina tuvieron valores normales la mayoría de las veces, lo que sugiere que la patogénesis de las hemorragias en los niños con esta enfermedad no puede ser explicada únicamente por una alteración en el estado de la coagulación sanguínea, este hallazgo es concordante con lo publicado en la literatura.20 El choque prolongado se ha definido como un factor de riesgo para hemorragias clínicamente significativas en pacientes con dengue.21 Este puede ser causa directa y única de muerte en estos pacientes, pero también puede inducir otras complicaciones, así como coagulación intravascular diseminada, fallo múltiple de órganos debido al síndrome de hipoperfusión/reperfusión.22,23 La hemoconcentración causada por la disminución del volumen plasmático y la deshidratación extracelular, puede desencadenar la activación de la vía extrínseca de la cascada de coagulación, con liberación del factor tisular por el TNF e IL-1 y por tanto favorecer la presencia de sangramientos.22,24 Se puede inferir, pues, que la causa del sangramiento significativo en pacientes con dengue grave depende más de sus alteraciones hemodinámicas que de aquellas presentes en el sistema de coagulación sanguínea. Por tanto, la prevención de sangramiento significativo en niños con dengue puede realizarse evitando el colapso circulatorio y la hemoconcentración con volúmenes apropiados de fluidoterapia. 20,23
En el presente estudio, el sangramiento en piel fue el más frecuente, el cual es útil para el diagnóstico diferencial de dengue respecto a otras enfermedades febriles, pero carece de significación en cuanto a sus complicaciones. El sangramiento vaginal asociado o no al ciclo menstrual fue el sangrado de mucosas que se presentó con mayor frecuencia, sobre todo en pacientes mayores o iguales a 11 años y en las 24 h siguientes a la caída de la fiebre, a diferencia del resto de los sangramientos que coincidieron con el día de la defervescencia. De los 65 pacientes que presentaron algún tipo de sangramiento solo 11 pacientes tuvieron tensión arterial diferencial igual o menor a 20 mmHg, siete pacientes presentaron cifras de plaquetas inferiores a valores normales, 15 tuvieron hemoconcentración y 59 con prueba de lazo positiva al examen físico, por lo que estos indicadores analizados individualmente no guardaron relación con la presencia de sangramientos de menor intensidad como se expuso anteriormente. El síndrome de choque por dengue no se presentó en ninguno de estos pacientes, lo que demuestra que los sangramientos severos guardan relación con los trastornos importantes de la perfusión. Estos resultados pudieran estar influenciados por la rehidratación adecuada y precoz con soluciones cristaloides parenterales indicada a estos pacientes a partir de la identificación temprana de los signos de alarma, lo que demuestra una vez más la eficacia de nuestros protocolos de actuación frente al paciente con sospecha de dengue.
Naveda en su investigación, obtuvo resultados muy diferentes al estudio actual. Observa que una tensión arterial diferencial menor de 20 mm de Hg, sin otros signos de choque, la duración de choque mayor de 6 h y la hemoconcentración mayor de 20 %, se asocia significativamente a la presencia de hemorragias graves.22
Durante la epidemia cubana de 1981, que fue la primera epidemia de dengue hemorrágico en las Américas, las manifestaciones hemorrágicas fluctuaron en los grupos de niños estudiados. En pacientes del hospital “William Soler”, se presentó en el 57 % de los pacientes de los cuales 16 % fueron sangramientos digestivos, mientras que en el hospital “Pedro Borras” se presentó sangramiento en 61,4 % de los pacientes incluidos en el estudio y la mayoría fueron leves, y se consideraron como graves el 8,8 % de estos pacientes, dados por hematemesis y enterorragias. En esta institución, el 100 % de las pruebas de lazo fueron positivas.25
Durante la epidemia cubana de 1981, las manifestaciones hemorrágicas fluctuaron en los grupos de niños estudiados. En pacientes del hospital “William Soler”, se presentó en el 57 % de los pacientes de los cuales 16 % fueron sangramientos digestivos, mientras que en el hospital “Pedro Borras” se presentó sangramiento en 61,4 % de los pacientes, leve en su mayoría, pero el 8,8 % de estos pacientes, se consideraron como graves, dados por hematemesis y enterorragias. En esta institución, el 100 % de las pruebas de lazo fueron positivas.25
Una caída rápida de los leucocitos y las plaquetas suele preceder al escape de líquidos, sin que haya podido demostrarse una relación causal, lo cual no ocurrió necesariamente en nuestros pacientes. El grado de aumento del hematocrito refleja la importancia del escape plasmático y sirve como guía para la reposición de fluidos.26 Algunos pacientes pasan de la fase febril a la crítica sin defervescencia y en estos pacientes debe usarse el recuento de leucocitos, plaquetas y el hematocrito como parámetros de diagnóstico de la fase crítica.2,20) Resultados semejantes a los de la presente serie son los reflejados en el hospital infantil de Cartagena, Colombia, donde más de 60 % de los pacientes estudiados no presentaron leucopenia ni trombocitopenia, mientras la hemoconcentración se presentó en 60 % de los casos.27 A diferencia de estos resultados, en un estudio realizado en Neiva (Colombia) se reportaron recuentos por debajo de 50 000 plaquetas en 50 % de los pacientes evaluados.28
La aplicación de la clasificación sugerida por DENCO a la población del presente estudio, se observó un predominio de los pacientes clasificados como dengue no grave con signos de alarma (89,2 %) con evolución a las formas graves de la enfermedad solo 21 pacientes. El síndrome de choque por dengue fue el cuadro clínico que se presentó con mayor frecuencia con afectación en 19 pacientes (90,4 %), seguido de daño severo de órganos que se presentó en 3 pacientes (14,2 %), de ellos dos pacientes con encefalitis y un solo paciente con miocarditis. A diferencia de estos resultados, en la epidemia cubana de 1981 de 344 203 pacientes con dengue, hubo 158 fallecidos, de ellos 101 niños, donde se presentó daño hepático dado por necrosis (a veces muy extensa), así como degeneración grasa y hemorragia25 y otras alteraciones, si bien todos tuvieron choque.
Resultados muy semejante a los reflejados en la epidemia cubana de 1981 fueron encontrados en un estudio realizado en el Instituto de Medicina Tropical en Paraguay durante los brotes epidémicos de 2007, 2009 y 2010; se pudo observar una elevada frecuencia de pacientes clasificados como dengue grave por presentar afectación de órganos (hepatitis, encefalitis, miocarditis) en casi un tercio de los pacientes hospitalizados, asociados a la circulación del serotipo DENV-3.28 Otros estudios revelan mayor afectación de la función cardiovascular en el curso de la infección por virus dengue, como se evidencia en el estudio realizado en el servicio de Pediatría del Hospital Universitario de Huila, Colombia, donde se diagnosticaron 11 pacientes con miocarditis, complicación severa y de mal pronóstico, asociada a alta mortalidad en niños con dengue grave.27
En la actual investigación todos los pacientes evolucionaron satisfactoriamente y no existió ningún fallecimiento por esta causa. Consideramos que este riesgo puede modificarse con la identificación temprana de signos de alarma y un manejo adecuado y oportuno de los casos, evitar el aporte exagerado de volúmenes parenterales que pudieran provocar complicaciones respiratorias. Se confirma la utilidad práctica de la clasificación revisada del dengue actualmente recomendado por los organismos internacionales, tal como muestran otros estudios realizados en nuestra Región.29 Las diferencias respecto a la mortalidad ocurrida en distintas epidemias pudieran estar relacionadas con la virulencia del serotipo circulante, con la circulación previa de otros serotipos, así como con el bajo cumplimiento de los protocolos de manejo diseñados y aprobados por los sistemas de salud para el tratamiento de pacientes con sospecha de dengue. En nuestro país los pacientes son hospitalizados precozmente, lo que permite la identificación temprana de los signos de alarma y la reposición de fluidos y se evita de esa manera la evolución hacia las formas graves de la enfermedad, además de la capacitación permanente del personal que brinda la asistencia médica.
Como limitaciones de la presente investigación se debe citar que no se puede extrapolar los resultados obtenidos al resto de las provincias del país ya que no se han realizados estudios similares en otras instituciones provinciales destinadas a la atención de pacientes con dengue, donde a pesar que utilizan protocolos de atención nacionales no conocemos el grado de capacitación del personal médico y asistencial, y la conducta clínico puede verse modificada por las frecuencias de circulación de los diferentes serotipos del virus en las epidemias anteriores y la circulación del serotipo actual, así como los estilos de vida, condiciones higiénico sanitarias y estado de salud de la población de cada provincia.
Otro aspecto importante a tener en cuenta es que solo fue estudiada la población pediátrica mayor de un año de edad, por lo que desconocemos las características clínicas en la etapa de recién nacido y lactante que reciben atención especializada en otros centros hospitalarios capacitados para ello.
El haber padecido dengue con anterioridad no fue incluido en el análisis por ausencia de serología IgG cuantitativa para determinar infecciones anteriores, siendo esta otra de las limitaciones de este estudio, motivo por el cual se intentó describir otros factores predictores de gravedad con los elementos habitualmente disponibles durante del ingreso hospitalario.
Por todo lo planteado, podemos concluir que la presentación clínica del dengue en los pacientes pediátricos examinados corrobora que existen síntomas y signos generales, así como signos de alarma que caracterizan la enfermedad; sin embargo los exámenes de laboratorio no apoyan las evidencias clínicas de dicha enfermedad. La prevalencia de las distintas formas graves de dengue fue baja, lo que apunta hacia una relación entre el manejo clínico precoz y una evolución satisfactoria y sugiere que el método clínico constituye una herramienta eficaz para la toma de decisiones.
Recomendamos al Programa de Atención Materno Infantil:
Mantener protocolizado el manejo del dengue con el sustento de la actual definición de casos que ubica los signos de alarma como el elemento fundamental para definir el inicio de la reposición de líquidos y electrolitos.
Para la investigación, recomendamos:
Realizar nuevas investigaciones que permitan precisar la relación entre la identificación precoz de los signos de alarma y los tratamientos de hidratación parenteral para prevenir las formas graves de dengue.