INTRODUCCIÓN
En el mundo hay entre 350 000 y 400 000 personas con el síndrome de Prader-Willi (SPW),1) descrito por primera vez en el año 1956 por los doctores suizos Andrea Prader, Alexis Labhart y Heinrich Willi citado por Martin,2) causado por deleciones de novo en la región 15q11q13 en el cromosoma paterno.3 Se han descrito tres mecanismos genéticos que resultan en la afectación de dichos genes, como la microdeleción de un fragmento de ADN en el cromosoma 15 paterno (65-70 % de los casos), la disomía uniparental materna (cuando ambos cromosomas 15 son de origen materno, responsable de 20-30 % de los casos) y menos frecuente (5 %) por defectos en la impronta genómica, de manera que los genes paternos están presentes, pero "silenciados”.4
A nivel mundial se considera entre las “enfermedades raras”,5 que sorprenden al profesional de la salud por complejidad en el tratamiento y por la severa crisis que provoca a quien lo padece y sus familias, dado que el desarrollo de la enfermedad posee mayor prevalencia en niños y adolescentes.6
El SPW suele caracterizarse por hipotonía neonatal, reflejo de succión deficiente, lo que les dificulta la alimentación y progresa en la infancia a hiperfagia; bajo peso al nacer, rasgos faciales distintivos (ojos con forma de almendra, estrechamiento de la cabeza en las sienes, la boca hacia abajo y el labio superior fino), genitales subdesarrollados, afectación cognitiva, afectación en la atención, funciones ejecutivas, memoria de trabajo y autorregulación; déficit de habilidades visuoespaciales variable,7) patrones conductuales de terquedad, desafío, oposición, manipulación, agresividad, hurtos de comida y mentira en forma reiterada, los cuales se vuelven más frecuentes y severos con el aumento de la edad, presencia de alteraciones psiquiátricas, interrupciones del ciclo de sueño normal y una afección en la que la respiración se interrumpe durante el sueño (apnea del sueño). Estos trastornos pueden provocar somnolencia diurna excesiva y empeorar los problemas de conducta.8) Otros problemas de salud, desde el punto de vista endocrinológico y cardiovascular, es la generación de hipogonadismo hipogonadotrópico,9 aumento de las concentraciones de ghrelina, hormona que se produce en el estómago, potente estimulador del apetito10) y provoca obesidad hipotalámica y, a posteriori, complicaciones secundarias a la obesidad,11) además de la criptorquidia.
El diagnóstico del SPW en muchos casos se ve impulsado por los síntomas físicos del recién nacido, imposibilidad para succionar o alimentarse durante varios días, cuerpo "flácido" y tono muscular débil. Sin embargo, los criterios formales de diagnóstico para reconocer el SPW dependen de la edad del paciente, antes de los tres años, el síntoma más importante es un tono muscular extremadamente débil, que se conoce como hipotonía grave, la cual se presenta durante el periodo neonatal y los dos primeros años de vida.12) En los niños de tres años y más, otros síntomas son: la hiperfagia, alto riesgo de desarrollar obesidad mórbida en la infancia y la edad adulta, dificultades de aprendizaje y graves problemas de conducta o psiquiátricos. No obstante, la base para el diagnóstico es la prueba de metilación del ADN para detectar la impresión anormal específica de los padres dentro de la región crítica de Prader-Willi (PWCR) en el cromosoma 15.13
En este estudio se asume que la mayoría de los tratamientos utilizados en el SPW son de tipo médico, acompañado de un régimen nutricional según la edad del paciente con el propósito de lograr el aumento de la masa corporal magra y disminución de la masa grasa, la terapia de reemplazo de la hormona del crecimiento y el tratamiento quirúrgico mediante la criptorquidia, otro tipo de intervenciones recomendables en el SPW es el tratamiento multidisciplinar donde se involucraron diferentes profesionales de la salud. El objetivo de este estudio es describir los resultados obtenidos del análisis e intervención multidisciplinar realizados en un paciente diagnosticado con SPW.
PRESENTACIÓN DEL CASO
El estudio consistió en el análisis de un caso clínico de SPW registrado en el año 2015 en el Centro Educativo de Habilitación y Rehabilitación Integral San Camilo Ce Camilo, Barranquilla- Colombia, donde se le brindó el seguimiento respectivo. Se contó con la autorización del comité de ética de la entidad participante y la firma del consentimiento informado por parte de los padres del menor. El procedimiento se desarrolló a través: La recolección de información, realizada mediante la observación directa, visitas domiciliarias, consulta externa (diferentes profesionales), uso de instrumentos o técnicas de registro institucional, como la historia clínica, que permitió tener acceso a la información relacionada con los diferentes procedimientos, registro de evolución clínica, pruebas de laboratorios e imágenes diagnósticas, formatos del plan de atención y tratamiento integral e individual para proyectos de vida (PLATINFA), registro de actividades de logros “CAA”, informes de seguimiento de modificación de conducta, evaluación integral y plan de rehabilitación de acuerdo a cada profesional, diagnóstico familiar, realizado a través del instrumento de medición, que muestra cómo perciben los miembros de la familia el nivel de funcionamiento de la unidad familiar de forma global (APGAR familiar).14). El Plan de Tratamiento y Seguimiento se realizó de manera integral mediante la intervención de diferentes especialidades, dada la complejidad del SPW, como genetista, neuropediatría, psiquiatría, urología y oftalmología, psicología clínica; disciplinas de apoyo en salud, odontología, fisioterapia, fonoaudiología y nutrición; participación familiar con trabajo social, y disciplinas de reeducación integral como terapia ocupacional y educación especial.
Se trata de un menor de ocho años, que presentó crisis epilépticas desde los 20 días de nacido y retraso del desarrollo psicomotor, con un nivel de escolaridad de grado pre-jardín, diagnosticado con SPW a los siete años, a través del análisis por hibridación fluorescente in situ (FISH),15 sin antecedente familiar de importancia. Presenta hiperbilirrubinemia, con hipotonía desde los 20 días de nacido sin variación, hasta el primer año de vida, tratado farmacológicamente con fenobarbital 5 a 10 mg/kg/día dos dosis cada 12 h. Luego es tratado con carbamazepina 10 mg/kg/día cada 8 h, posterior a esto se le aumenta la dosis y después se cambia el medicamento, por continuar con las crisis epilépticas a Levetiracetam de 10 mg/mL suspensión por tres meses, en dosis de 1,5 cc cada 12 h por vía oral, además risperidona 1 mg a razón de dos diarias, por control. Le ordenan electroencefalograma (EEG), el cual muestra normalidad. En el momento del ingreso presentaba alteración en el equilibrio, trastornos del lenguaje comprensivo y expresivo, semiindependiente en autocuidado, déficit cognitivo sin especificar, apetito exagerado y peso excesivo no acorde a su talla y edad.
El establecimiento de la intervención multidisciplinar en el SPW se realizó en tres momentos (Fig.).
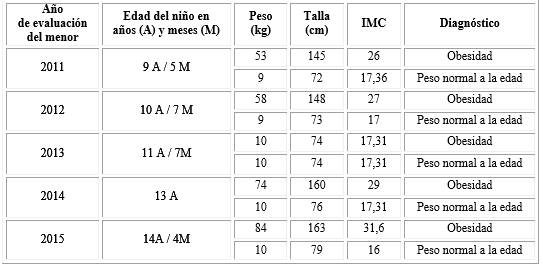
Durante el proceso de intervención se estableció seguimiento nutricional: peso, talla e índice de masa corporal (IMC) del paciente según datos tomados de su historia clínica (tabla 1).
El compromiso de los padres en las asistencias médicas periódicas fue positivo, dieron seguimiento a las tareas y actividades que favorecieron el avance del paciente, reflejado en mejoras de las actividades de autoayuda, en la socialización, interacción con sus pares; logro en la expresión fácil de sus emociones, en reconocer y acatar las figuras de autoridad, todo lo que demostró un cambio en la puesta de límites y acatamiento de normas y disminución de conductas de autoagresión. Además, participación activa en las actividades académicas y mejoría en la movilidad de la lengua a través de los ejercicios del órgano fonoarticulatorio (OFA).
En la tabla 2 se muestra las actividades de intervención integral en el caso clínico.
Tabla 2 Áreas de evaluación e intervención integral en un caso de síndrome de Prader-Willi
| Área de la salud | Técnicas aplicadas | Objetivo terapéutico | Resultados | ||
|---|---|---|---|---|---|
| Genética | Prueba genética mediante análisis por hibridación fluorescente in situ (FISH). | Confirmar el diagnóstico de SPW. | Mayor compromiso de los padres en las asistencias médicas periódicas y apoyo familiar en su cuidado. | ||
| Neuropediatría | Tratamiento farmacológico Carbamazepina 10 mg/kg/día cada 8 h. Levetiracetam de 10 mg/mL suspensión por tres meses, en dosis de 1.5 cc cada 12 h por vía oral, Risperidona 1 mg a razón de dos diarias. | Disminuir crisis epilépticas, lograr adherencia al tratamiento farmacológico. | Disminución de las crisis epilépticas y estabilidad clínica, adherencia optimizada previo entrenamiento. | ||
| Urología | Evaluar balanopostitis, Tratamiento con dicloxacilina Cap. 500 mg. Procedimiento quirúrgico: orquidopexia transabdomi- nal lateral izquierda. y orquiectomía de testículo derecho SOD. | Diagnóstico: edema testicular asociado a dolor y eritema. Se hospitaliza. Procedimiento quirúrgico del testículo derecho SOD. | Buena evolución clínica. | ||
| Oftalmología | Examen oftalmológico: diagnóstico estrabismo (H 50.0). | Evaluación de agudeza visual y examen complementario de potenciales evocados visuales (PEV). | OD: fija y sigue estímulos. OI: fija sin seguir estímulos, al fondo de ojo se aprecia nervio óptico de aspecto sano. PEV con resultados normales | ||
| Psicología | Evaluación mediante batería neuropsicológica NEUROPSI, test gestáltico visomotor de Bender. Técnicas ABA. Técnicas cognitivo-conductuales: reestructuración cognitiva, economía de fichas, modelamiento- | Diagnóstico del aprendizaje y funciones cognitivas superiores: atención, memoria y su índice independiente. | Se diagnosticó déficit cognitivo moderado con trastorno del comportamiento, déficit en habilidades sociales. La Técnica ABA modificó conductas problemáticas, mejoró el control emocional y socialización, así como la articulación lingüística. Se logró incluir a la familia y hermana mayor como cuidadores, lo que facilitó la cohesión familiar. | ||
| Odontología | Evaluación de la salud oral. | Se halló caries dental en diente 84 | Se logra diagnóstico de sano a nivel bucal, se sugiere seguimiento y mantenimiento | ||
| Fisioterapia | Evaluación de la bipedestación (marcha y equilibrio por imbalance pélvico) y de la obesidad. | Diagnóstico de hiperlaxitud ligamentaria, leve disminución de fuerza y tono muscular en miembros superiores, disminución de tono muscular en cuello, alteración del, equilibrio en la bipedestación e imbalance pélvico. Evaluación del aumento del peso corporal que limita la marcha y la adopción de posturas | Responde favorable a actividades de rehabilitación, motricidad gruesa y fina; reeducación de la marcha y equilibrio, con apoyo de deporte y control de peso corporal. | ||
| Fonoaudiología | Diagnóstico de órganos fonoarticuladores (OFA), audición y lenguaje. | Evaluación del desarrollo lingüístico, de vocabulario y de la masticación. | Se halló edad lingüística de 3 años con edad cronológica de 7. Escaso vocabulario y uso de palabras incomprensibles. | Tratamiento de imbalance muscular orofacial mediante fortalecimiento de OFA. Dificultad para uso de utensilios y ansiedad a la hora de comer. | El tratamiento busca estimular el vocabulario y la audición. |
| Nutrición | Diagnóstico de obesidad: Talla e IMC. | Se evaluó sobrepeso, talla e IMC y dieta alimenticia. | Se diagnosticó obesidad grave, apetito exagerado y desajuste nutricional. | Se orienta a la madre y la familia para el manejo de una dieta apropiada, modificación de horarios de ingesta de alimentos, y un régimen de ejercicios. | Sin embargo, hubo aumento de obesidad. |
| Terapia ocupacional | Evaluación del nivel de retraso en el desarrollo y motricidad gruesa y fina. | Diagnóstico del retraso psicomotor. Técnicas de condicionamiento y refuerzo conductual. | Se diagnosticó Retraso en el desarrollo, con edad de desempeño de 3 años. | Sugerencia: fomento de actividades motoras, de comunicación e interacción grupal a través de actividades lúdicas. | Se evidencia incremento de habilidades sociales. |
| Trabajo social | Visitas domiciliarias, aplicación de instrumentos: salud familiar: familiograma, APGAR familiar. | Evaluación y diagnóstico familiar del paciente. | Se identifica familia extensa, con bajo nivel socioeconómico. APGAR: irregularidad en la cohesión familiar. | Sugerencia: mejorar pautas de crianza y aplicar estrategia de disciplina positiva. | Se evidencia aumento de la cohesión familiar (APGAR de 4 a 7); y mayor compromiso de los padres en las asistencias médicas periódicas. |
| Educación especial | Evaluación del nivel de retraso en el desarrollo y habilidades sociales y escolares: escala abreviada del desarrollo. Escuela de padres. | Diagnóstico del nivel de retraso en el desarrollo y de habilidades sociales. | Se halló edad mental de 24 meses a los 7 años edad cronológica. |
Todos estos cambios lograron una relación de independencia del paciente con sus actividades externas, como es la reincorporación a las actividades académicas y las responsabilidades dentro del núcleo familiar.
DISCUSIÓN
Aunque el tratamiento médico-quirúrgico suele ser efectivo en niños con SPW así como el control del receptor de la hormona del crecimiento (GHR),16) la evidencia en adultos es escasa,17 de ahí que es determinante una intervención multidisciplinar oportuna en el manejo del SPW (tabla 2). Es importante resaltar la intervención multidisciplinaria brindada al paciente que fortalece la efectividad de todo el proceso de intervención, favorece el seguimiento y la rehabilitación. En este caso participaron médicos especialistas, otras especialidades no médicas y de educación especial, que proporcionaron cambios favorables en la salud y la calidad de vida del paciente y su familia.
De este modo, desde la psicología se realizó una intervención psicoterapéutica a partir del enfoque cognitivo-conductual, terapia racional emotiva, afrontamiento de la crisis no normativas y de desvalimiento, enfocado en salud familiar, reestructuración en la familia de la conducción de las funciones básicas de aprendizaje con los cambios del perfil cognitivo del niño, que según la escala del desarrollo se encuentra en una edad mental de 24 meses, sin embargo, la intervención reiterada y puntual favoreció el aprendizaje escolar y fortaleció la retención de información, mediante la activación de los procesos de atención, concentración, memoria y lenguaje a través de pictogramas, con apoyo de refuerzos tangibles e intangibles. De la misma forma, se trabajó la autoayuda18) y ubicación espacial. Por otro lado, se estableció de acuerdo con el enfoque histórico cultural,19) que estas alteraciones cognitivas aflorarían como básicas de acuerdo con las condiciones neurológicas comprometidas con el SPW.
A través de la intervención grupal en familia y el seguimiento constante de parte de psicología, permitió identificar aquellos factores que reforzaban la ansiedad hacia la comida; la madre reguló el manejo de la dieta, los hábitos alimenticios, el manejo de control de impulsos, el acatamiento de órdenes y puesta de límites. Todo lo anterior fue primordial en el manejo de habilidades sociales, adaptación a situaciones nuevas, y evitación de la explosividad característica del SPW, disminución de la presencia de conductas autolesivas20 y fortalecimiento del buen desarrollo psicoafectivo.
Por su parte, trabajo social intervino a nivel familiar con el enfoque sistémico. Se observaron cambios significativos dentro del sistema familiar del paciente, especialmente en la madre; hay que destacar, que la gestión y cumplimiento en la atención médica integral para el paciente fue asumido por ella, que recibió las indicaciones pertinentes a través de psicoeducación (como estrategia fundamental para el cambio). Sin embargo, al inicio afloraba en ella, mecanismo defensivo de resistencia en el afrontamiento de la realidad y a la vez un desgaste emocional al mantener un liderazgo, que se detectó a través de la no disposición de mantener una dieta saludable del menor, que es uno de los aspectos perennes en la evolución clínica de este síndrome. Luego de la intervención por estas áreas, evaluado y demostrado en APGAR preliminar (4 puntos) y APGAR posterior a la intervención con (7 puntos), se refleja interacción familiar y comunicación positiva y toma de la madre de un liderazgo igualitario que le permitió involucrarse y participar en el proceso de intervención fortaleciéndolo y adjudicando responsabilidades a otros miembros de la familia en el cuidado del paciente, que dio como resultado la inversión de roles a través de terapia asistida con el cuidador centrada en el problema en la emoción y en el manejo del afrontamiento, de tal forma que este nuevo compromiso no generó ningún tipo de conflicto, sino por el contrario, se fortaleció el vínculo afectivo y alianza positiva entre los miembros. Esta alianza aseguró adjudicación y asunción de roles, disminución de la ansiedad en el contexto familiar donde el paciente era el emergente.
Se resalta la intervención de la psicóloga y de trabajo social porque desde estos escenarios se devela el caso clínico en todos los contextos y de ellos se desplegaron sugerencias y seguimientos para otros profesionales involucrados: neuropediatría, fisioterapia, nutrición, psiquiatra, terapia ocupacional, fonoaudiología, oftalmología y odontología, lo que favoreció los cambios esperados ante las crisis afrontadas en el contexto familiar,21 la interacción social y la adherencia al tratamiento.
De acuerdo con lo anterior, se afirma que la intervención integral multidisciplinar en el tratamiento del SPW es la más recomendable, ya que intermedia de manera efectiva en los aspectos biopsicosociales del paciente, promueve un estilo de vida saludable que previene la aparición de otros posibles trastornos del comportamiento.
Es importante resaltar, que el pronóstico de este caso se acentúa en el entrenamiento físico, que debe manejarse dentro del contexto familiar y que estimule al niño, lo mismo que las habilidades sociales. La psicoeducación, es un componente esencial en el proceso de reestructuración cognitiva en los padres, porque pone en alerta al núcleo familiar de los diferentes factores de riesgos al que está expuesto el paciente si no mantienen una adherencia optimizada en todos los procesos, desde la ingesta de medicación hasta la asistencia a los programas especializados que ofrecen apoyo en la conducción de la enfermedad.
Es importante destacar también, que los riesgos son inminentes de no guardarse la integralidad en los procesos; dichos riesgos van desde la posibilidad de una comorbilidad como involucionar a enfermedades o alteraciones de índole vascular, trastornos respiratorios, digestivos, alteraciones endocrinológicas, trastornos adaptativos del comportamiento, déficit cognitivo, entre otros. Por todas estas manifestaciones fenotípicas, es importante la persistencia de la intervención multidisciplinar a lo largo de la vida del niño con SPW acogida por los miembros de la familia.
La intervención multidisciplinar demuestra que a mayor disposición en perpetuar las conductas y comportamientos sanos en el niño con SPW y de todas las personas a su alrededor, mayor será el cambio que él aporte a su bienestar y al contexto en que se desarrolla, lo que se convierte en un gran motivador para el niño, favorece la disposición básica para mejoras en su capacidad atencional y memoria de fijación. Por otro lado, las técnicas de mayor beneficio en el manejo del caso fueron las lúdicas: miniarco y pictogramas, esenciales para el afianzamiento en el pensamiento lógico, lenguaje, atención esperada y estrategias positivas de disciplina.
Teniendo en cuenta los resultados mostrados en el presente caso clínico se concluye que las estrategias adoptadas generaron cambios significativos en el contexto familiar y social, entre ellas, apropiación de las recomendaciones suministradas, adopción de factores protectores, identificación de roles y optimización en la adherencia farmacológica. La atención a estas consideraciones proporciona mejoras, que apuntan a la calidad de vida y clínica del paciente.