Estimada Editora:
El calcio y el fósforo son minerales que juegan un papel fundamental en la formación ósea. Desde el período fetal, existe un proceso de regulación mineral destinado a favorecer la formación ósea y a mantener concentraciones estables de calcio extracelular.1 En el último trimestre del embarazo, el calcio se transfiere de la circulación materna a la circulación fetal por transporte activo a través de la placenta.2) En este período, el principal regulador del balance de calcio positivo es el péptido relacionado con la hormona paratiroidea (PTHrP) producido por la placenta y promueve la transferencia de calcio, la alta concentración de calcio en sangre, el desarrollo óseo y la mineralización de la matriz ósea,1 ya que la parathormona (PTH) y la calcitonina no atraviesan la placenta.2
La concentración de calcio en recién nacidos depende de la secreción de PTH, ingesta dietética de calcio, reabsorción renal de este mineral y sus reservas esqueléticas y estado de la vitamina D. Después del alumbramiento placentario, los valores de calcio sérico disminuyen y alcanzan su nivel más bajo fisiológicamente a los 2 días de vida, y, por el contrario, aumentan los valores de fosfato sérico. El ritmo y la proporción de la disminución de la concentración calcio están inversamente relacionados con la semana gestacional.2
La hipocalcemia es un trastorno metabólico común del recién nacido.3 Se define como calcio total sérico menor a 8 mg/dl en recién nacidos a término y menor a 7 mg/dl en prematuros.2,3) Basado en el momento de aparición de la hipocalcemia, se clasifica como de inicio temprano, si aparece en las primeras 72 horas, o de aparición tardía, si aparece después, al término de la primera semana.2,4) La hipocalcemia de inicio temprano se debe a una mayor reducción del calcio sérico que fisiológicamente ocurre dentro de los primeros tres días de vida, y a una secreción retardada de PTH en respuesta a la hipocalcemia. Es más común en prematuros, retraso del crecimiento intrauterino, lactantes con asfixia perinatal e hijos de madres diabéticas.2,5,6 Las causas más comunes de hipocalcemia de inicio tardío incluyen ingesta excesiva de fosfato, hipomagnesemia, deficiencia de vitamina D e hipoparatiroidismo.2,6,7,8
En nuestra experiencia clínica, en el área de hospitalización del servicio de neonatología de un hospital del seguro social del Perú, hemos atendido dos pacientes con diagnóstico final de hipoparatiroidismo primario (Tabla 1).
El primer caso se trata de un recién nacido mujer, sin factores de riesgo, hijo de madre con COVID-19, portadora de cardiopatía congénita, quien presentó hipocalcemia al quinto día de vida, asociado a hiperfosfatemia y un valor de PTH inapropiadamente normal.
El segundo caso se trata de un recién nacido varón, hijo de madre con diagnóstico de infección por VIH, portador de malformaciones renales y del sistema nervioso, quien presentó hipocalcemia al tercer día de vida, asociado a hiperfosfatemia y un valor de PTH bajo. En ambos recién nacidos, tanto el magnesio como la función renal eran normales, y se descartó hiperparatiroidismo materno.
Actualmente ambos pacientes se encuentran recibiendo calcitriol y calcio elemental a dosis individualizadas. El primero fue dado de alta con evolución favorable, y el segundo permanece actualmente hospitalizado para completar estudios diagnósticos.
Tabla Cuadro comparativo de recién nacidos con diagnóstico de hipoparatiroidismo primario
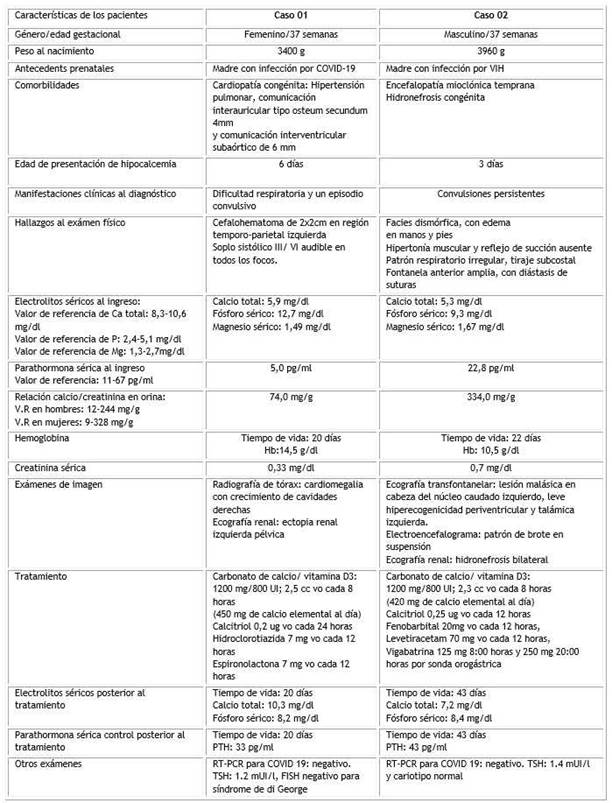
TSH: hormona estimulante de la tiroides; RT-PCR: reacción en cadena de la polimerasa con transcriptasa inversa; FISH: hibridación fluorescente in situ.
Fuente: Datos tomados del Servicio de Neonatología del Hospital Nacional Guillermo Almenara Irigoyen. Lima-Perú.
El hipoparatiroidismo neonatal debe sospecharse en recién nacidos con hipocalcemia e hiperfosfatemia, con función renal normal. Los valores elevados de fosfato en ausencia de administración exógena de leche de vaca y la presencia de función renal normal indican ineficiencia de la parathormona.3 Esta enfermedad puede producirse por fallo en la producción o secreción de la PTH, por alteración del receptor sensible al calcio y por resistencia en los órganos dianas a la PTH y las etiologías distintas dependen del mecanismo fisiopatológico.7 El tratamiento debe realizarse con calcitriol [1,25(OH)2 Vitamina D3] a dosis de 20-60 ng/kg/día, calcio elemental a dosis de 40-80 mg/kg/día y fórmulas lácteas específicas con bajo contenido de fósforo.2,3,8 EL objetivo del tratamiento es mantener el valor de calcio sérico en el límite inferior de la normalidad, para evitar la hipercalciuria y la nefrocalcinosis.2
En conclusión, en este presente documento hemos querido enfatizar la importancia de sospechar el hipoparatiroidismo primario, ante hipocalcemias persistentes asociados a hiperfosfatemia, en recién nacidos sin antecedentes prenatales ni antecedentes natales contributorios. Es ideal el diagnóstico etiológico, y vital el tratamiento oportuno de estos pacientes para evitar complicaciones a corto y largo plazo.














