Introducción
La infección del tracto urinario (ITU) es una de las infecciones bacterianas más frecuentes en la infancia y constituye una entidad de especial interés para el pediatra por varios motivos: su frecuencia, la inespecificidad de su clínica, la controversia que rodea a su diagnóstico, tratamiento, seguimiento y prevención y por ser susceptible de producir complicaciones a corto plazo (sepsis, bacteriemia) y a largo plazo (recurrencia, cicatrices renales) derivadas de un infradiagnóstico o provocar iatrogenia por su sobrediagnóstico.1,2
Se define como la presencia y proliferación de microorganismos patógenos en el tracto urinario (en condiciones normales, estéril) con síntomas clínicos, mientras que la colonización bacteriana del tracto urinario en ausencia de síntomas y de inflamación recibe el nombre de bacteriuria asintomática, también se definen conceptos como ITU alta o baja, típica o atípica, recurrente, entre otros.3,4
Su sintomatología es variable en la edad pediátrica, presentándose, por ende, cuadros clínicos típicos y atípicos debido a múltiples factores estudiados y definidos, pero que ofrecen dificultad para la confirmación diagnóstica.5,6,7
Está recogido en la bibliografía especializada diferentes escalas de evaluación de niños con fiebre que permiten un acercamiento a infecciones bacterianas, pero no hemos visto estudios que asocien estas escalas específicamente con la ITU, a pesar de ser esta una de las infecciones bacterianas más frecuentes en los niños pequeños.8
No existen dudas que las investigaciones constituyen un punto de apoyo para la confirmación diagnóstica, siempre y cuando se logre garantizar una real asociación con la clínica del paciente. Otros exámenes complementarios de tipo humoral, microbiológico e imagenológicos contribuirán a confirmar su diagnóstico, además de orientar acerca de la evolución favorable o no de la enfermedad y sus posibles complicaciones a corto o largo plazo.9,10,11
Existen a nivel internacional numerosos protocolos sobre el diagnóstico, tratamiento y evolución de niños con ITU, muy variables y heterogéneos. En Cuba, muchas son las controversias entre los profesionales acerca de su manejo. En nuestro centro también se tienen complementadas las Guías de Buenas Prácticas para el manejo de esta afección en las diversas edades, pero no existen aún investigaciones suficientes que avalen la adherencia a dichas guías. Por todo lo anterior nos planteamos como objetivo general identificar la utilidad de los parámetros diagnósticos de la ITU en los lactantes.
Métodos
Se realizó un estudio observacional, analítico, de caso y controles, donde los casos lo constituyeron los pacientes con urocultivo positivo y los controles el resto de los lactantes ingresados como sospechosos de ITU pero con urocultivo negativo. El mismo se llevó a cabo desde enero de 2017 a febrero de 2019, en el Hospital Pediátrico de Holguín “Octavio de la Concepción de la Pedraja”. El universo se conformó con lactantes que ingresaron en el servicio de clínicas pediátricas con sospecha de una ITU, mientras que la muestra la constituyeron 191 lactantes con sospecha de ITU a los que se les realizó urocultivo y que cumplieron con los siguientes criterios de inclusión: niños con edad entre 29 días de nacidos y 11 meses con 29 días, tener realizado al menos un urocultivo durante el ingreso y que los tutores dieron su consentimiento informado para participar en el estudio. Los criterios de exclusión fueron: reflujo vesicoureteral por encima de grado II, malformaciones urológicas de moderadas a graves en ultrasonido, defectos neurológicos que comprometieran la vía urinaria y fallecidos durante el estudio.
El total de pacientes que conformaron la muestra de estudio se seleccionó al azar (casos) y probabilístico (controles), de forma aleatoria hasta completar el tamaño de la muestra; luego esta muestra se dividió en dos grupos, los que tuvieron urocultivo positivo (casos) y los que tuvieron urocultivo negativo (controles). Las variables utilizadas fueron la edad, el sexo, signos y síntomas, factores clínicos, formas clínicas, parámetros microbiológicos, parámetros clínicos según presencia de criterios de Rochester y escalas de evaluación para infección bacteriana y los parámetros de laboratorio.
Para el análisis de las variables cualitativas se realizó la prueba de Ji-cuadrada (χ²) de independencia; para las cuantitativas la χ² de regresión y se aplicó la prueba de diferencia de dos proporciones poblacionales (z). En todos los casos se trabajó con 95 % de confiabilidad, es decir, se interpretó como significativo un valor de p menor de 0,05. Para estos procesamientos se utilizó el programa de Análisis epidemiológico de datos tabulados (EPIDAT 3.1)
Resultados
En el grupo de niños, de forma general, donde se obtuvo un urocultivo positivo la mayoría correspondió a pacientes entre 4 a 12 meses, pero de forma particular en los niños con edad entre 1 a 3 meses, en el 74 % se comprobó ITU, con igual comportamiento en más de la mitad de los del grupo 4 a 12 meses (56,03 %). Existió un ligero predominio del sexo femenino, tanto en el total de hembras incluidas en el estudio (64,92 %) como en el grupo donde se comprobó la ITU (64,52 %), pero no podemos decir que existió un predominio significativo.
Después de realizada la prueba estadística de Ji-cuadrada de regresión, se pudo demostrar que existieron diferencias estadísticamente significativas (x²= 4,8800 p= 0,0001), por lo que se interpretó que el menor de tres meses enferma de ITU en una mayor proporción que el de mayor edad; no siendo así cuando se procesó la variable sexo que arrojó en el resultado de la prueba Ji-cuadrada de independencia que no existen diferencias estadísticamente significativas (x2= 2,1215 p= 0,1452), que se traduce en que no hay diferencia en la proporción de hembras y varones que enferman de ITU en la etapa de lactante, en este grupo estudiado y en el periodo de estudio.
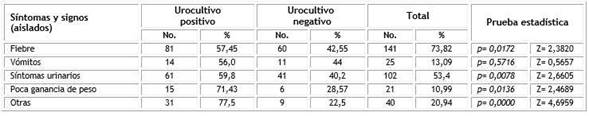
Los signos y síntomas, de forma aislada, que se presentaron con mayor frecuencia fueron la fiebre y los síntomas dependientes del aparato urinario (73,82 % y 53,4 % respectivamente). Hay que señalar además que en los pacientes con urocultivo positivo, los síntomas identificados siempre fueron más frecuentes que en los del grupo con urocultivo negativo (Tabla 1).
Cuando se procesaron los síntomas y signos (aislados) mediante diferencia de dos proporciones poblacionales (z), se obtuvo que en todos los síntomas, excepto los vómitos, existieron diferencias estadísticamente significativas (p< 0,05 y z> 2) entre el grupo de pacientes con urocultivo positivo y urocultivo negativo, por lo que nos hace pensar que existe una relación entre la presencia de estos síntomas y la ITU.
Los factores de riesgo que con mayor frecuencia se presentaron en los niños donde se confirmó urocultivo positivo, fueron la edad menor de tres meses para 92,86 % y el abandono de la lactancia materna para 87,5 %, aunque también observamos que porcentualmente los otros factores estudiados fueron superiores en este grupo (Tabla 2).
Tabla 2 Distribución de los pacientes en los que se inició tratamiento antimicrobiano según factores clínicos sospechosos de infección bacteriana
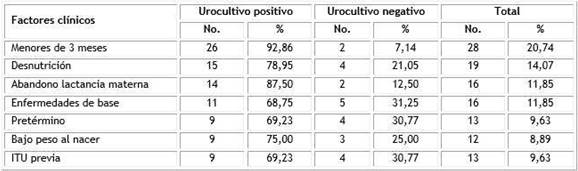
En la evaluación de los factores clínicos sospechosos de infección bacteriana, los resultados de la Ji-cuadrada de independencia reflejaron que la edad menor de tres meses (p= 0,0011 χ²= 10,6956) y el abandono de la lactancia materna (p= 0,0431 χ²= 4,0929) pueden ser considerados factores de riesgo para la aparición de la ITU y se puede decir que es cinco veces más probable padecer de ITU si el bebé está expuesto a abandono de la lactancia materna (OR= 5,009) que el que no está expuesto a este factor y es 14 veces más probable padecer de ITU el menor de tres meses (OR= 14,18) que el de mayor edad, lo que no sucede con los otros factores clínicos donde el resultado es p> 0,05, por lo que no podemos confirmar que son factores de riesgo asociados a infección bacteriana en este estudio.
Las formas clínicas más frecuentes en los lactantes sospechosos de ITU estudiados en el período del estudio fueron la fiebre y síntomas urinarios (39,26 %) y la fiebre sin foco (35,55 %), es decir, que la forma de presentación con fiebre es lo más característico en los niños pequeños y son menos frecuente los síntomas urinarios sin fiebre y las otras formas no febriles, de esta forma consideramos que en los niños menores de un año que manifiestan fiebre y sintomatología urinaria se puede plantear la ITU como infección bacteriana (Tabla 3).
Tabla 3 Forma clínica de la infección del tracto urinaria en los pacientes que se inició tratamiento antimicrobiano
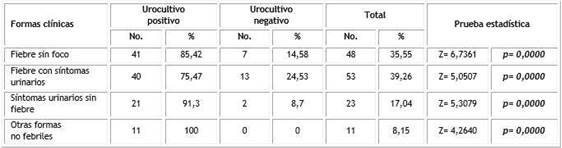
En la interpretación de los resultados de la prueba estadística de diferencia de dos proporciones poblacionales según las formas clínicas de la ITU, se comprobó que en todos los casos hay diferencias estadísticamente significativas entre los pacientes confirmados microbiológicamente y los que no tienen esta confirmación y al comparar las formas clínicas dentro de los que tienen urocultivo positivo se apreció que la fiebre sin foco es la forma de presentación predominante.
El germen que con mayor frecuencia se asoció a una ITU comprobada microbiológicamente fue la E. coli para 83,62 % con respecto a otros gérmenes que representaron 16,38 % en los lactantes de este estudio y en este período de estudio.
En la práctica clínica el médico ante un solo urocultivo positivo en pacientes con los parámetros clínicos evaluados toma la decisión de iniciar tratamiento antimicrobiano con rapidez. Se tomó la decisión terapéutica con antimicrobianos en más de las – partes de los casos.
El 66,67 % de la muestra eran niños de alto riesgo según los criterios de Rochester, en los cuales el urocultivo resultó positivo. La escala de YIOS no fue de utilidad para los pacientes que se sospechó ITU mientras que con la escala de YALE se presentó como un riesgo medio (70 %) el tener una ITU confirmada (Tabla 4).
Tabla 4 Parámetros clínicos según presencia de criterios de Rochester y escalas de evaluación para infección bacteriana
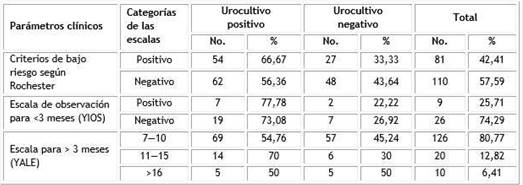
Se realizó la prueba de diferencia de dos proporciones poblacionales, donde se obtuvieron diferencias significativas en los criterios de bajo riesgo positivos según Rochester, lo que se traduce en que existe una importante diferencia entre el número de pacientes que tuvieron los criterios positivos según Rochester y que tenían el urocultivo positivo (Z= 4,0855 p= 0,0000) con respecto a los sanos. De igual manera resultó significativa la diferencia en el caso de la escala de YIOS cuando este resultaba negativo (Z= 4,1603 p= 0,0000), por lo que se considera que estos lactantes se enferman con gran frecuencia, pero no desarrollan una afección grave.
En el caso de YALE, resultó significativamente diferente la proporción de niños que tenían un riesgo intermedio de agravamiento con urocultivo positivo, fue mayor, que los que no estaban enfermos (Z= 2,2136 p= 0,0269).
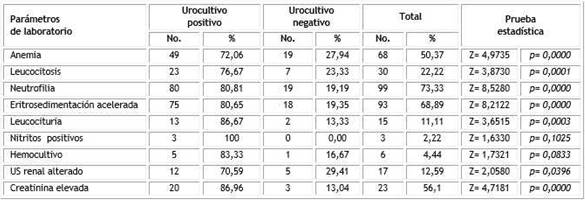
Existió una relación entre los parámetros de laboratorio y la confirmación de la ITU, ya que dentro del grupo de pacientes con anemia 72,06 % presentó un urocultivo positivo, igual ocurrió con la leucocitosis que fue en 76,67 %, la neutrofilia 80,81 %, la eritrosedimentación acelerada 80,65 %, leucocituria 86,67 %, el ultrasonido renal alterado 70,59 % y la creatinina elevada 86,96 %. Este último resultado nos llamó mucho la atención porque este parámetro constituye un indicativo de daño de la función renal de mucha importancia; no ocurrió así con los nitritos positivos que, aunque fue del 100 % y hemocultivo positivo en 83,33 %, por el poco número de pacientes en los que se realizaron estos complementarios no se pudo definir una asociación entre estas variables y el urocultivo positivo en este estudio (Tabla 5).
Discusión
Nuestro estudio coincide con lo planteado por diferentes autores en lo que respecta a la edad en meses de los bebés,12) en el sexo y13 el predominio del sexo femenino.14
La fiebre constituyó el síntoma más frecuente encontrado de forma aislada en pacientes con ITU. Artículos publicados plantean que en todos los lactantes con fiebre sin ningún otro foco que la explique, el primer diagnóstico que hay que tener en cuenta es ITU,15 otros explican que mientras que los principales síntomas asociados a la ITU en los lactantes son fiebre, letargia, irritabilidad, pérdida del apetito, falla para progresar de peso, ictericia, orina con mal olor y vómitos, este último fundamentalmente en el menor de tres meses.16,17
La edad menor de tres meses y el abandono de la lactancia materna se fueron los factores de riesgo de mayor relevancia en coincidencia con otros autores, que encuentran que dentro de los factores de riesgo de padecer una ITU en la etapa de lactante se encuentra la no lactancia materna y la consideran un factor protector,8) otros plantean en su estudio que la edad y el sexo no constituyen factores de riesgo.18
Se pudo demostrar que la fiebre sin foco y la fiebre con síntomas urinarios fueron las formas clínicas que más se presentaron en los pacientes con diagnóstico de ITU. Los resultados de diferentes investigaciones indican que la fiebre sin foco es la forma clínica más frecuente en la etapa de lactante de una ITU, por lo que siempre obliga a la realización de un análisis de orina cuando se presenta y que en niños menores de 24 meses el síntoma principal es la presencia de fiebre sin foco.19,20
Continúa siendo la E. coli el germen que con mayor frecuencia se aísla en los pacientes con ITU, igual a lo encontrado por otros autores21,22,23,24 y no existe controversias ni cambio en este aspecto. Un estudio epidemiológico realizado en España en población pediátrica demuestra que la E. coli es el agente etiológico más frecuente, con una prevalencia entre el 60-80 %.25
Se ha hecho difícil decidir en qué momento se comienza con la terapéutica antimicrobiana en pacientes con sospecha de ITU. Una investigación1 plantea que el diagnóstico de ITU siempre deberá basarse en el cultivo bacteriano de 2 muestras estériles de orina tomadas al azar y obtenidas del chorro medio si la clínica del paciente lo permite, hasta la comprobación microbiológica ya sea positiva o negativa y que no es correcto el inicio del tratamiento sin un resultado positivo por urocultivo a menos que la clínica del paciente así lo requiera, ya que esto puede provocar un sobrediagnóstico de la enfermedad, también, en otra investigación, plantean que el diagnóstico de ITU en pediatría requiere siempre la recogida de un urocultivo previo a la instauración del tratamiento antibiótico, que permita posteriormente realizar un tratamiento dirigido y basado en el antibiograma.25
Desde hace años se han elaborado diferentes criterios de puntuación de gravedad de la sepsis ideados para menores de 2-3 meses basados en signos clínicos y valoraciones cualitativas o semicuantitativas y aunque resultan de cierta utilidad en la atención inicial, ninguna de estas escalas ha presentado una validación significativa que las asocie a la ITU, pero por lo menos en una investigación, sus atores expresan que 67,14 % de la muestra estudiada con riesgo de infección bacteriana severa según los criterios de Rochester tenían una ITU demostrada por urocultivo.26
Los estudios complementarios son de gran valor para la confirmación diagnóstica y el seguimiento del paciente con ITU. Las alteraciones más frecuentes encontradas en la hematología de los pacientes con ITU son la leucocitosis en 57,1 % y la anemia en 57,1 %27) y en nuestro estudio se observó leucocitosis en 76,67 % y anemia en 72,06 %.
A modo de conclusiones, se identifica un conjunto de parámetros clínicos y estudios de laboratorio útiles en la atención médica del niño con infección urinaria. La forma de presentación febril es la característica especial de la enfermedad y las investigaciones hematológicas y del sedimento urinario son fuentes de apoyo diagnóstico.
Se recomienda ccontinuar con el estudio de lactantes con sospecha de ITU en otras poblaciones. Ante todo lactante con fiebre sin foco y alteración de estudios hematológicos hay que realizar urocultivo pensando en posible ITU.