Introducción
La depresión es una alteración mental que genera angustia, afecta la capacidad para realizar tareas cotidianas, daña las relaciones con la familia, amigos y el trabajo, con consecuencias económicas y sociales que pueden en ocasiones provocar suicidio. Se estima que 800 000 personas se suicidan anualmente, jóvenes entre 15 y 29 años son los más afectados.1
Uno de cada 10 adultos sufre de depresión.2) En el 2012, 25 % de adultos de Lima Metropolitana y el Callao alguna vez tuvo un trastorno mental, el trastorno depresivo fue el más frecuente con 17,3 %, de los cuales 12,5 % para el hombre y 21,6 % para la mujer, respectivamente.3
En el Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM V), el trastorno depresivo es un episodio mínimo de dos semanas, hay modificaciones en la cognición, afecto, remisiones interepisódicas y funciones neurovegetativas.4
Para Beck, es una alteración en el manejo de la información por experiencias negativas mayormente en la infancia, el abatimiento y tristeza son exacerbados por una tríada cognitiva negativa de autovisión del mundo y el futuro, ante la presencia de un estresor para las actitudes disfuncionales que interfiriere en la adaptación del ser humano.5,6
El sistema límbico como centro de la emoción, presenta disminución de serotonina que predispone para la depresión, aunque requiere la alteración de más neurotransmisores.6,7) Teorías de modelos multivariables integran factores biológicos y psicológicos, en modelos de diátesis-estrés hay personas con mayor debilidad después de situaciones estresantes.5
Factores como la predisposición genética, mayor en mujeres tres veces más que en hombres, el alcohol, drogas, estabilidad matrimonial, estructura familiar, cuidado de adultos mayores, desempleo, creciente contaminación y posiblemente cambios en criterios diagnósticos.6,8,9) La relación entre depresión y salud física es frecuente, enfermedades cardiovasculares pueden producir depresión y viceversa.10,11
La parálisis cerebral es un desorden motor por un daño no progresivo en un cerebro en desarrollo, principal problema discapacitante en niños.12) La detección temprana de los factores de riesgo en alteraciones del neurodesarrollo es crucial, previene o reduce sus efectos.13)
Cuando las madres conocen el diagnóstico de parálisis cerebral las reacciones son emocionales, hay un periodo de duelo por la pérdida del “hijo ideal”, períodos de crisis durante el crecimiento y desarrollo, generalmente ellas asumen el cuidado y tratamiento mientras los padres, lo económico.14,15
La atención en salud puede generar angustia, las madres tienen necesidad de respeto y significación social,16) hay carencia económica y dificultades para acceder a bienes y servicios.17) La interdependencia extrema entre el niño y la madre produce ansiedad y depresión por desconocer quien se responsabilizará cuando no estén los padres; la relación de pareja si es buena se fortalece, el niño es un regulador; si había conflicto previo puede haber separación.
La recuperación depende de cómo la familia enfrenta la discapacidad, la personalidad y ánimo de los miembros o del diagnóstico y pronóstico del niño.18) El tratamiento es multidisciplinar, intervienen: neuropsicólogos, neuropediatras, trabajadores sociales, terapeutas físicos, ocupacionales, de lenguaje, paidopsiquiatras o especialistas en necesidades educativas especiales, según las condiciones que presente el niño.19
Un hijo con discapacidad lleva a la madre a no trabajar, postergar estudios o desarrollo profesional, asume el rol de cuidadora primaria, lo que puede generar sintomatología depresiva y afectar la interacción madre-hijo.20) Las emociones son tristeza, angustia y temor; prefieren estar solas, llorar y no saber qué hacer frente al diagnóstico de su niño.21) Por ello, el conocimiento del problema emocional que afronta la madre para un abordaje posterior, permitirá una mayor participación en la rehabilitación integral del niño.
Por lo expuesto, el objetivo de la investigación es determinar la sintomatología depresiva y los factores asociados en madres de niños con parálisis cerebral en rehabilitación.
Métodos
Estudio observacional, prospectivo, de corte transversal y la participación de madres de niños con diagnóstico de parálisis cerebral. Estos niños fueron llevados por sus madres al Departamento de Investigación, Docencia y Rehabilitación Integral en el Desarrollo Psicomotor del Instituto Nacional de Rehabilitación durante el año 2015 y continuaron su atención hasta el 2016.
Se entrevistaron 112 madres, se excluyeron las que tenían niños con parálisis cerebral con malformación congénita, madres con enfermedad crónica o con el fallecimiento de algún ser querido en los últimos 2 meses.
Como factores asociados a sintomatología depresiva dependientes de la madre se consideraron: edad, estado civil, grado de instrucción, tipo de familia, nivel socioeconómico, número de hijos, orden de nacimiento del niño, apoyo del padre del niño, apoyo de la familia, relación de pareja, ocupación, sentimiento de culpa, avance esperado, dejar de hacer algo por la atención del niño y ocupación. Y como factores dependientes del niño fueron: edad, sexo, tipo de parálisis cerebral, deficiencia, discapacidad con la gravedad, tiempo de conocimiento del diagnóstico y tiempo de terapia.
Para la medición de la sintomatología depresiva se aplicó el Inventario de Depresión de Beck II (BDI-II), cuestionario con 21 ítems para determinar la presencia y severidad de síntomas depresivos.22
El BDI-II, traducido al español y adaptado a la población hispana, identifica, cuantifica síntomas depresivos, selecciona subclínicamente personas deprimidas y no deprimidas, evalúa tratamientos, en población general y pacientes para su detección y cuantificación.22,23
Se trata de un instrumento de autorreporte utilizado a partir de 13 años de edad en individuos con o sin diagnóstico psiquiátrico. Cada ítem tiene cuatro alternativas de menor a mayor gravedad, la persona elige la que expresa su estado en las últimas 2 semanas incluyendo el día del reporte; cada ítem va de 0 a 3 puntos, puntuación total de 0 a 63; puntuaciones de 0-13 es nivel mínimo de sintomatología, 14-19 leve, 20-28 moderado y 29-63 severo; para identificar depresión mayor con fines clínicos (screening) el puntaje es mayor a 13.
Se seleccionaron historias clínicas de pacientes atendidos con diagnóstico de parálisis cerebral durante el año 2015 que fueron 292; sobre la base de esta relación y según criterios de inclusión y exclusión se entrevistó a las madres que continuaron llevando a sus niños el 2016, que fueron finalmente 112.
Se aplicó estadística descriptiva (frecuencias, porcentajes y medidas de tendencia central) para expresar los resultados.
En la prueba de hipótesis para determinar la asociación entre la sintomatología depresiva y los factores dependientes de la madre y del niño se aplicó la prueba de Ji-cuadrada (χ²) con p< 0,05. Se utilizó el programa Microsoft Excel 2010 y para el análisis estadístico el programa SPSS versión 24.
El estudio fue aprobado por el Comité Institucional de Ética en Investigación del Instituto Nacional de Rehabilitación y la autorización de la madre se realizó por escrito mediante el consentimiento informado.
Resultados
Las madres entrevistadas presentaron edad promedio de 34,38 ± 7,86 años, en un rango de 19 a 56 años. La edad promedio de los niños con parálisis cerebral fue de 5,4 ± 2,35 años.
Más de 66 % de las madres tenían grado de instrucción de nivel superior, tanto a nivel técnico como universitario con 33,04 % cada uno. En estado civil, 75,89 % eran casadas o convivientes.
Nivel socioeconómico 41,96 % con pobreza extrema. Pertenecían a una familia nuclear 51,79 % y 47,32 % tenían solo 1 hijo y el orden de nacimiento más frecuente en el niño se dio cuando fue el primero con 57,14 %.
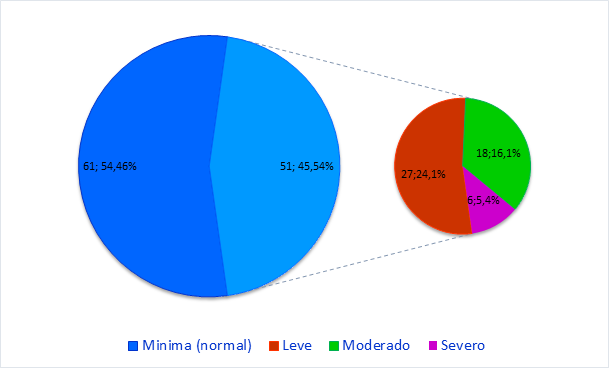
Presentaron un nivel mínimo (normal) de sintomatología depresiva 54,46 % de las madres y según el punto de corte mayor a 13 puntos según la escala del BDI-II, 45,54 % representó el grupo de riesgo para cuadro depresivo, que contiene los niveles leve, moderado y severo (Fig. 1).
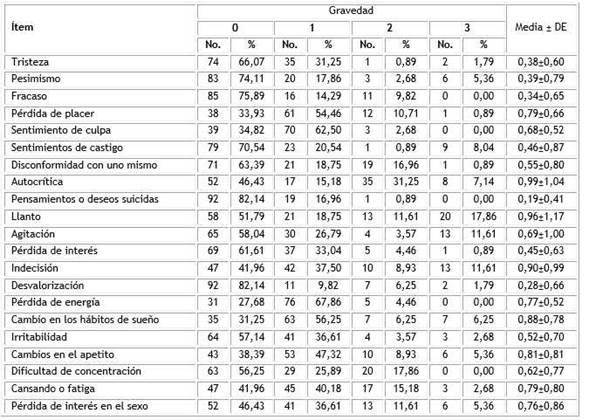
En los ítems de la escala del BDI-II según gravedad, el ítem con el porcentaje más bajo para el valor 0 fue 27,68 % para perdida de energía y el de mayor puntaje promedio (Media ± DE) es el ítem de autocrítica con 0,99, seguido de llanto con 0,96 (Tabla 1).
Tabla 1 Sintomatología depresiva según la gravedad de ítems manifestados por las madres de niños con parálisis cerebral
Entre la sintomatología depresiva y los factores dependientes de la madre se encontró asociación estadísticamente significativa, para el estado civil 66,67 % de las solteras/separadas presentaban sintomatología leve/moderado/severa; en el nivel socioeconómico 57,45 % las de pobreza extrema; en el tipo de familia 55,56 % uniparental/extensa/compuesta; en apoyo del padre del niño 75 % de las que no tenían apoyo; en la relación de pareja 60 % de las que era regular o no tenían pareja; 64,71 % de las que tenían sentimiento de culpa y en la ocupación 77,78 % del grupo obrera/trabajadora del hogar (Tabla 2).
Tabla 2 Sintomatología depresiva según los factores dependientes de las madres de niños con parálisis cerebral

*Ji-cuadrada.
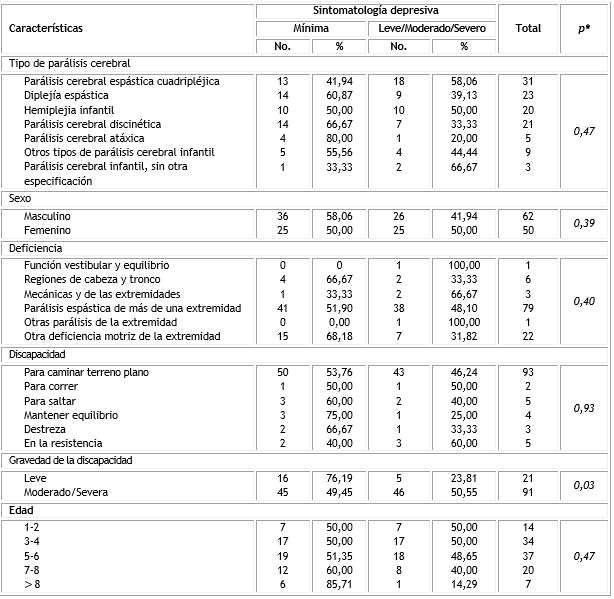
En relación con la sintomatología depresiva y los factores dependientes del niño, solo se encontró asociación estadísticamente significativa con la gravedad de la discapacidad, 50,55 % de los niños con parálisis cerebral que presentan una discapacidad severa o moderada sus madres presentaban sintomatología leve/moderado/severo (Tabla 3).
Discusión
Las madres participantes del estudio promediaban más de las tres décadas, la mayoría con grado de instrucción superior, más de las tres cuartas partes eran casadas o convivientes, menos de 50 % con pobreza extrema, mayor a este porcentaje pertenecían a una familia nuclear, la mayoría con un solo niño, cuando tenían más de un hijo mayormente el primero tenía parálisis cerebral, la ocupación prevalente fue ama de casa. Es preciso mencionar, el estudio fue en madres de niños llevados a una institución pública de rehabilitación, que brinda atención gratuita a los de menores recursos mediante el seguro integral de salud, el transporte de los niños es una limitación o que alguien lo lleve cuando la madre trabaja, estos aspectos pueden hacer la diferencia con otras investigaciones.
La edad promedio de los niños con parálisis cerebral fue de 5,4 años, la mayoría del sexo masculino, siendo la parálisis cerebral espástica cuadripléjica la más frecuente seguido de la diplejía espástica. El sexo masculino también predomino en otros estudios con porcentajes que van desde 53,324) 63,3325) 67,926) hasta 73,5.27) El tipo de parálisis cerebral más frecuente en otra investigación fue en 53,5 % diplejía espástica.24 Probablemente exista un mayor número de prematuros el cual es factor causal frecuente en las diplejías.
Según el Inventario de Depresión de Beck II y en base a los antecedentes las personas con un puntaje mayor de 13 presentarían depresión, el puntaje promedio en el estudio fue de 13,18, la sintomatología depresiva encontrada en las madres de los niños con diagnóstico de parálisis cerebral en los niveles leve, moderado y severo que están por encima de 13 totalizaron 45,54 %, constituyen el grupo de riesgo con el cual se realizó el análisis del estudio. Es un porcentaje elevado si en Lima y Callao el episodio depresivo fue de 23,50 % para mujeres unidas (conviviente o casada) o alguna vez unidas (separada, viuda o divorciada).3) Esto refuerza la depresión frecuente en madres de niños con trastorno del neurodesarrollo.28
En un estudio en madres de niños con discapacidad para los casos de parálisis cerebral el promedio fue mayor con 25 ± 11,529) en otro con grupo control el porcentaje fue similar con 44,2 % y un promedio de 17,79 y el riesgo de desarrollar depresión en madres de hijos con parálisis cerebral fue 2,26 veces en relación con niños normales.25
Unsal-Delialioglu y otros,27 en un estudio con grupo control encuentran 61,2 % de sintomatología depresiva con puntaje promedio de 19,67 para las madres en estudio. En el último estudio fue una muestra pequeña de 49 casos y seleccionada por conveniencia, en cambio, en el primer estudio las características fueron similares a las de esta investigación, como la edad promedio de los niños, tiempo de estudio y la selección de la muestra.
Sobre la base del análisis de los ítems evaluados con la escala de Beck II, el ítem pérdida de energía fue el más frecuente y con mayor puntaje promedio el ítem de autocrítica seguido de llanto.
Entre los factores propios de la madre asociados al grupo de la sintomatología depresiva leve/moderado/severo, las categorías con mayores porcentajes fueron: para el estado civil las madres que eran solteras o separadas; en el nivel socioeconómico las de pobreza extrema; en el tipo de familia las que no pertenecían a una familia nuclear; las madres que no tenían apoyo del padre del niño; en la relación con la pareja tuvieron el mismo porcentaje las que tenían una relación regular y las que no tenían pareja; madres que tenían sentimiento de culpa y finalmente según ocupación las obreras o trabajadoras del hogar presentaron sintomatología depresiva leve/moderado/severo.
El predominio de estos factores que están muy relacionados, puede deberse a que mayormente el tener un hijo con discapacidad genera separación con la pareja, la familia ya no es nuclear, si tienen pareja la relación no es adecuada, la madre tiene que compartir el cuidado con el hijo y el trabajar, condiciones que no permitirían una mejora económica, hay sentimiento de culpa todo esto trae como consecuencia una mayor sintomatología depresiva.
A diferencia de los factores asociados de la madre, en los factores propios del niño solo hubo asociación con la gravedad de la discapacidad del infante, cuando era moderada o severa 50,55 % de sus madres presentaban sintomatología depresiva leve/moderado/severa. La madre se ve afectada por la gravedad de la discapacidad del niño, esto se refleja en las actividades que el niño no puede hacer y que la madre observa conforme va creciendo, cuando no puede sentarse, caminar, comer, jugar y seguir siendo dependiente, por eso la importancia de mejorar la función motora gruesa.30 Este resultado difiere de un estudio en Irán sobre depresión en madres de hijos con parálisis cerebral y su relación con la gravedad y tipo sin asociación entre ellas.25
El resultado descrito puede deberse al contexto, puesto que son países muy diferentes en costumbres y pensamientos, no hay antecedentes al respecto, salvo un estudio que menciona asociación con los problemas de lenguaje que presentaban los niños con parálisis cerebral.27
En los factores tipo de parálisis cerebral, sexo del niño, la deficiencia, discapacidad, edad, tiempo de diagnóstico y tiempo de tratamiento de la parálisis cerebral, no se encontró asociación significativa con la sintomatología depresiva de la madre. Esto puede no ser determinante, un estudio comparativo o longitudinal permitiría un mayor nivel de evidencia científica.
Como limitación de la investigación puede considerarse que la población de estudio si bien son las madres de pacientes de una institución que es un referente en rehabilitación, pero los contextos pueden ser diferentes en otros hospitales, sería importante realizar el estudio en los diferentes momentos que afronta la madre en el desarrollo del niño y otros problemas relacionados lo cual puede influir en la sintomatología depresiva que presenta.
Vivimos en tiempos en que la salud mental a nivel mundial es prioritaria, la sintomatología depresiva es un primer signo de alarma, que debe ser contemplado en madres de niños con discapacidades debido a que ella es la que generalmente afronta el problema, el estudio presentado es el primero en el país en madres con niños con parálisis cerebral y los factores que estarían asociados a su presencia.
Por lo expuesto, se concluye que la sintomatología depresiva leve, moderada y severa, considerada como grupo de riesgo para depresión, representa 45,54 % y los factores asociados dependientes de la madre son: ser madres solteras o separadas, de pobreza extrema, pertenecer a una familia no nuclear, no tener apoyo del padre del niño, tener una relación de pareja regular o no tener pareja, sentimiento de culpa y ser obreras o trabajadoras del hogar. Y como factor dependiente del niño con parálisis cerebral, es la gravedad severa o moderada de la discapacidad que presentó el infante.